
Dans certains milieux New-AgeN1, j’ai entendu des gens prêcher qu’une vie bien remplie devrait être courte. Comprenez : ceux qui sont morts jeunes ont fait la « preuve » d’une vie bien remplie — à défaut, ces personnes ont eu la délicatesse de débarrasser le plancher avant de devenir une charge inutile ! Ces apôtres de la vie brève étaient eux-mêmes jeunes et confortablement installés dans un monde qui sacralise la « prise de risque ».
Celles et ceux qui seraient séduits par ce discours délirant sont invités à visionner un entretien (Rusbridger A, 2014N2) avec la pianiste Alice Herz-SommerN3 à l’âge de 109 ans. Cette grande dame a vécu jusqu’à 110 ans, malgré l’épisode dramatique de son internement au camp de Theresienstadt pendant la seconde guerre mondiale.
Voilà. On peut devenir centenaire avec une vie bien remplie et continuer à témoigner du bonheur d’exister… Si vous ne jouez pas du piano, lisez Live Young Forever de l’entraîneur Jack Lalanne (2009N4) !
Ce qui suit est un aperçu de quelques données scientifiques qui peuvent aider chacun à améliorer son style de vie : afin que « prendre de l’âge » ne rime pas avec « naufrage »…
Je recommande aussi la lecture de l’article Vieillesse et inconfort (Paléophil, 2023N5), très sincère et bien documenté, d’un habitué de la pratique sportive qui, à 62 ans, a pris conscience des changements associés à son âge et de l’adaptation qu’ils ont rendue nécessaire.
Sommaire
⇪ Espérance ou qualité de vie ?

Source : N2
Vivre est souhaitable aussi longtemps qu’on y prend plaisir… L’espérance de vie humaineN6 augmente dans la plupart des pays industrialisés. Sa progression est principalement l’effet d’un meilleur accès aux services d’urgence, et de l’efficacité des soins médicaux. Malheureusement, de nombreuses personnes âgées deviennent dépendantes de lourds traitements, ou souffrent de handicaps qui affectent leur mobilité ou leurs fonctions cognitives.
La qualité de vie doit donc être prise en compte dans les statistiques ; l’espérance de vie est pour cela remplacée par un autre indicateur (européen) appelé espérance de vie en bonne santéN7 — ou espérance de vie sans incapacité (EVSI). Cette EVSI est à peu près invariable en moyenne en Europe depuis dix ans, mais elle a chuté brutalement en 2008 dans certains pays (de 7 ans pour les femmes au Danemark). En 2017, l’EVSI à la naissance était de 64.1 ans pour les femmes et 62.7 ans pour les hommes, alors que l’espérance de vie était de 85.3 ans pour les femmes et 79.5 ans pour les hommes — voir la sourceN8 et la méthode de calculN9. Elle est de nouveau légèrement en hausse.
Il est plus intéressant, pour une personne approchant 65 ans, de connaître son espérance de vie à cet âge, plutôt que celle d’une personne venant de naître : on élimine ainsi la mortalité entre 0 et 65 ans, qui fait baisser les moyennes. D’après le rapport 2015N10 de l’EHLEISN11 basé sur des statistiques jusqu’en 2012, une personne âgée de 65 ans en France avait une espérance de vie jusqu’à 84.1 ans (homme) ou 88.4 ans (femme). Par contre, elle vivrait en bonne santé (selon le critère de la « limitation d’activité ») jusqu’à 74.4 ans (homme) ou 75.4 ans (femme). Il restait donc en moyenne 10 à 13 années, en fin de vie, pendant lesquelles cette personne devrait faire face à une forme d’incapacité.
Il est prudent de ne pas rêver à l’existence de régions du monde, les zones bleuesN12 qui bénéficieraient d’une espérance de vie exceptionnelle, comme le Hunza ou Okinawa. Il est probable que certains facteurs socio-économiques — incomplétude des données d’état-civil, fraude à la retraite ou aux aides sociales etc. — ont brouillé les chiffres de longévité dans ces régions — voir mon article Supercentenaires : des statistiques dérangeantes.
⇪ Surmédicalisation des personnes âgées

Le décalage considérable entre espérance de vie et espérance de vie en bonne santé est à l’origine d’une surmédicalisation qui s’inscrit dans ce que le Dr Marc Girard dénonce comme une dérive vers le préventif d’une pratique médicale réduite à la prescription de médicaments. La même dérive est observable dans certaines thérapies « alternatives » qui se présentent comme « holistiques »… Marc Girard écrit dans Médicaments dangereux, à qui la faute ? (2011N13, p. 95) :
Nombre d’entre nous ont l’expérience personnelle des inconvénients au jour le jour liés aux traitements « préventifs » supposés allonger l’espérance de vie — médicaments contre la tension ou le cholestérol, hormones, etc. Quant à la scandaleuse surmédicalisation des sujets âgés, je ne n’ai même pas besoin de référencer les innombrables dénonciations dont elle a fait l’objet : il suffit de renvoyer tout individu de plus de 40 ans au déprimant spectacle du pilulier qui attend ses parents chaque jour — pour un bénéfice démontré plus que problématique.
➡ Le Dr Marc Girard n’a jamais eu peur des mots — voir son site webN14. Pionnier en France de la pharmacovigilance, dont il a par la suite dénoncé les dysfonctionnements ainsi que d’autres scandales sanitaires, il a été définitivement radié de l’Ordre des médecins le 30 novembre 2022 — lire l’article de Nicole Delépine (14 décembre 2022N15).
Une enquête auprès de 1400 personnes âgées de 75 à 96 ans habitant à Helsinki, a révélé que seulement un tiers d’entre elles souhaitaient devenir centenaires, les autres ayant surtout une appréhension de leur dégradation physique et d’une perte d’indépendance (Karppinen H et al., 2016N16).
Il faut toutefois se garder d’un catastrophisme annonçant une incidence croissante du déclin cognitif chez les personnes âgées. Plusieurs études mettent en évidence, au contraire, une tendance marquée à la diminution des maladies séniles : 23 % de diminution moyenne par décennie dans la population de Framingham (Satizabal CL et al., 2016N17), mais seulement chez les personnes ayant un haut niveau d’éducation. Selon les auteurs, cette amélioration serait due en partie à une meilleure prise en charge des problèmes cardiovasculaires ; il n’est pas interdit de croire que d’autres facteurs entrent en compte.
Pour un exposé détaillé sur la surmédicalisation des sujets âgés, on lira avec intérêt deux articles de Marc Girard. Il cite notamment (2011N18) l’intervention d’un professeur de gériatrie de l’Université de l’Alabama :
[Chiffres concernant les USA] Parmi les adultes de 65 ans ou plus qui sont hospitalisés, 10 à 20 % le sont en raison de médicaments pris de façon incorrecte. Chez les sujets âgés qui sont hospitalisés, un sur trois verra son état s’aggraver durant son séjour en raison des médicaments qui lui seront administrés. De 30 % à 50 % des prescriptions faites aux sujets âgés sont prises de façon incorrecte, et jusqu’à 140 000 seniors décèdent chaque année de problèmes liés aux médicaments, soit trois fois le nombre de personnes qui meurent d’un cancer du sein ou de la prostate (lesquels sont tous deux considérés comme des urgences de santé publique). Le nombre de décès liés à des médicaments équivaut à deux crash d’avion par jour.
Même constat en France :
La iatrogénie médicamenteuse [N19] est responsable de 5 à 10 % des hospitalisations après 65 ans ; chiffre qui grimpe à 20 % chez les plus de 80 ans [en France]. Elle est responsable chaque année de plus de 100 000 hospitalisations de personnes âgées. Les plus de 65 ans représentant 40 % de la consommation de médicaments en ville, on comprend que les interactions médicamenteuses augmentent avec l’âge.
Dr Gérard Ponson, responsable de la formation Iatrogénie médicamenteuse chez la personne âgée.
Marc Girard va plus loin (2011N20) :
En parallèle, cependant, et sous le prétexte rebattu d’un « service médical rendu » qui a déjà justifié tant de scandales, les autorités sanitaires mettent leur point d’honneur à enrôler les praticiens dans toutes ces sales besognes grâce aux Contrats d’amélioration (sic) des pratiques individuelles (CAPI) — visant à récompenser ceux des confrères qui, se substituant aux visiteurs médicaux dont les fabricants n’ont simplement plus besoin, s’appliquent à relayer auprès des gens les pires tromperies du marketing sanitaire en les encourageant à consommer des anticholestérols, des antihypertenseurs, des mammographies et autres balivernes.
La consommation de médicaments fait l’objet d’une pratique commerciale efficace qui consiste, tantôt à « inventer » de nouvelles maladies à partir de configurations de symptômes statistiquement corrélés, tantôt à surévaluer l’incidence ou la gravité de maladies existantes. C’est ce que dénonce Dominique Dupagne, dans un article consacré à « l’épidémie de NASH » (Stéatose hépatique non alcoolique, N21) qui, selon certains « experts » (lobbyistes ?), toucherait « des millions de Français »… Dupagne écritN22 :
[…] ces prédictions délirantes s’appuient sur une subtile confusion entre la banale surcharge en graisse, l’inflammation chronique du foie et l’inflammation grave qui conduit à la cirrhose. C’est un peu comme si on prétendait que 20 % des grains de beauté banals vont se transformer en mélanome mortel.
Il montre par ailleurs que le traitement systématique de la NASH pourrait générer un chiffre d’affaires annuel de 60 milliards de dollars dans une dizaine d’années. Cette proposition est en plein accord avec les recommandations de la banque d’investissements Goldman Sachs qui, dans un rapport publié en avril 2018, conseillait aux industriels de la pharmacie de concentrer leurs efforts sur des médicaments qui ne guérissent pas les maladies (sic), mais améliorent seulement le confort de vie de leurs clients — voir N23 ou N24 pour la version française…
Sur la prévention et le traitement de la NASH, voir un entretien avec le Pr. Gabriel PerlemuterN25.

À l’opposé de cette explosion des dépenses de produits pharmaceutiques, on peut citer des initiatives — encore marginales — comme Fresh Food FarmacyN27 à l’initiative du Geisinger Health Plan en Pennsylvanie (USA). Leur approche se résume ainsi : « Grâce à une alimentation saine et à une éducation continue sur le diabète, nous offrons aux patients un type de médicament spécial qui ne peut tout simplement pas provenir d’une bouteille de pilules. » Ils ont ouvert des centres de consultation où toute personne diabétique, pré-diabétique ou obèse peut recevoir des recommandations diététiques personnalisées et se procurer les aliments permettant de mettre en œuvre ces recommandations.
Un essai clinique randomisé contrôlé pour l’évaluation de cette approche sur 500 patients diabétiques de 18 à 85 ans a été lancé en avril 2019N28 : les sujets affectés au groupe « contrôle » par tirage au sort bénéficient du même programme, mais avec 6 mois de retard sur ceux du groupe « intervention ». Les résultats de l’essai seront publiés en 2022.
Les premières observations montrent une nette amélioration de la santé des personnes diabétiques prises en charge, avec une diminution de 2 % des taux d’hémoglobine glyquéeN29 mais aussi une réduction de 80 % du coût du traitement (Christofferson T, 2019N26). Dans le même ouvrage est présentée l’initiative de Intermountain HealthcareN30, un réseau de 24 hôpitaux orienté vers l’amélioration de la qualité des soins en Utah (USA).
En France, la surconsommation de benzodiazépinesN31 chez les seniors est un problème de santé publique, mais les jeunes médecins en prescrivent moins que les plus âgés (Pichetti S et al., 2026N32).
⇪ Facteurs de risque modifiables

de ses 95 ans. Source : N4
La régression de l’EVSI est généralement attribuée à des causes environnementales (qualité de l’air, de l’eau, des aliments…) et comportementales (alcool, tabagisme, mauvaises habitudes nutritionnelles…) sans que l’on ne puisse quantifier leur importance respective. Les premières dépendent d’un positionnement politique et économique en matière d’environnement, ainsi que de mesures préventives contre les maladies transmissibles, alors que les secondes seraient plutôt à l’initiative des individus épaulés par le corps médical. Toutefois, la distinction n’est pas aussi nette qu’il paraît car les conditions sociales (pénibilité du travail, précarité de l’emploi, situation familiale, logement…) occupent une place de plus en plus préoccupante. Or celles-ci sont liées à la fois aux individus et au collectif.
Jusqu’à la mise en place de « cordons de protection » contre les maladies infectieusesN33 — amélioration de l’environnement sanitaire et de la qualité de l’eau, campagnes de prévention contre la contagion, usage d’antibiotiques et de vaccins etc. — celles-ci étaient les principales causes de décès. Leur impact se lisait clairement sur les statistiques d’espérance de vie. Elles ont donc longtemps constitué la cible prioritaire de la recherche médicale. Aujourd’hui, dans les pays développés, relativement bien protégés contre les épidémies émergentes, les maladies chroniques (N34 ou non-communicable diseases en anglais) ont pris le relais en termes de mortalité. Beaucoup reprochent à la recherche médicale de les aborder avec les mêmes critères que les maladies infectieuses. Des expressions comme « épidémie de diabète, de cancers… » apparaissent fréquemment dans la conversation.
Le souvenir des épidémies est tellement ancré dans l’imaginaire collectif que cette peur latente, en partie irrationnelle, est utilisée pour promouvoir des campagnes de prévention (vaccination massive, etc.) en disproportion avec les risques sous nos climats. Que représentent une dizaine de décès par la rougeole — souvent de personnes immunodéficientes — au regard de dizaines de milliers de maladies chroniques mortelles (cardiovasculaires, diabète etc.), dont beaucoup pourraient être évitées grâce à des campagnes — nettement moins coûteuses que les soins — pour une meilleure hygiène de vie ?
Dans The Lancet (2018N35), des voix se sont élevées en faveur d’un investissement plus conséquent dans la prévention et le traitement des maladies chroniques, partie intégrante des indices de développement durable. Les études sur le vieillissement montrent que des facteurs de risque modifiables (« comportementaux ») ont un impact majeur sur la santé — et donc la longévité — des humains. Weston A. Price, auteur en 1939 de l’ouvrage Nutrition and Physical DegenerationN36, écrivait déjà :
Après avoir passé plusieurs années à étudier le problème de la dégénérescence moderne par des méthodes cliniques et biologiques, j’ai été amené à penser que les faits accumulés indiquaient l’absence, dans notre mode de vie moderne, de certains facteurs essentiels, plus que la présence de facteurs nocifs.
Ce qui ne veut pas dire que les causes environnementales devraient être ignorées… Particulièrement les dommages causés par les perturbateurs endocriniens, mis en évidence par des équipes comme l’UMR 7221N37 codirigée par Barbara Demeneix (voir Le Cerveau endommagé : Comment la pollution altère notre intelligence et notre santéN38). Mais ce domaine est très éloigné de mes compétences.
En Europe occidentale — pour un échantillon de population vivant dans des conditions sociales et environnementales équivalentes — l’importance des choix personnels en matière d’hygiène de vie est parfois minimisée, alors que des études épidémiologiques ont mis en évidence leur impact.
Je citerai deux études à large échelle :
- Selon l’enquête Combined Impact of Health Behaviours and Mortality in Men and Women : The EPIC-Norfolk Prospective Population Study (Khaw KT et al., 2008N39) menée sur plus de 20000 individus, quatre comportements « vertueux » — consommation de fruits et légumes, faible consommation d’alcool, abstinence de tabac et un peu d’exercice physique quotidien — permettent, s’ils sont tous respectés, d’augmenter l’espérance de vie d’un total de 14 ans.
- L’étude de Yates LB et al. (2008N40) a ciblé comme facteurs de risque modifiables le tabagisme, le diabète, l’obésité, l’hypertension artérielleN41 et une vie sédentaire. Ces facteurs ont été associés à une survie jusqu’à 90 ans. Les chercheurs ont recruté pour cela 2357 médecins hommes de 72 ans en bonne santé, participant à la Physicians’ Health StudyN42. Seuls 41 % des sujets ont vécu plus de 90 ans. La probabilité d’atteindre cet âge était de 54 % en l’absence de tout facteur de risque ; elle tombait entre 36 et 22 % avec 2 facteurs, et 4 % avec 5 facteurs.
Remarques sur ces deux études :
- Elles concernent l’espérance de vieN6 et non l’espérance de vie en bonne santé (EVSIN7). L’abandon des mauvaises habitudes ciblées par les chercheurs permet d’allonger la durée de vie mais elle ne garantit pas l’absence d’incapacité.
- La deuxième étude a porté sur des médecins âgés, donc pour la plupart de cette « vieille école » qui évitait la surmédicalisation : en présence de symptômes bénins on laissait le corps retrouver son équilibre plutôt que d’intervenir pour supprimer à tout prix la fièvre, les douleurs etc.
Dans Le Corps accordé (2014N43, p. 157–160), Andréine Bel a introduit le concept de « bonadie » pour caractériser la possibilité d’envisager le symptôme comme un événement bénéfique. Il s’agit bien sûr, dans ce cas, de « symptômes bénins ». Cette distinction entre bonadie et maladie devrait être au cœur des préoccupations de tout professionnel de santé, et de toute personne désireuse de gérer sa santé de manière autonome — par conséquent d’augmenter son EVSI. En effet, intervenir sur des symptômes bénins peut induire leur aggravation (iatrogénèseN19), que ce soit avec des médicaments ou des méthodes réputées « naturelles » comme la médecine des plantes ou des manipulations ostéopathiques qui n’ont rien d’anodin (voir rapport INSERMN44).
Selon la perspective de la « bonadie », ce qui est perçu comme une aggravation correspondrait plutôt, dans de nombreux cas, à la mise en œuvre de nouvelles stratégies de l’organisme pour « normaliser son terrain », en remplacement de celles qui ont été entravées par des interventions. La manifestation d’effets secondaires (indésirables) fait partie des indicateurs de l’efficacité (supposée) d’une intervention. La proposition d’une médecine « holistique » (souvent réduite à un argument commercial) devrait être reconsidérée en tenant compte des stratégies individuelles de guérison.
⇪ Nutrition

Contrairement à une idée reçue, l’activité intellectuelle exige une dépense énergétique comparable, dans la même durée, à celle d’une activité physique de faible intensité. Il est donc imprudent de postuler qu’une personne âgée devrait limiter son apport calorique pour répondre à une moindre dépense physique. Le cerveau à lui seul consomme 20 % à 30 % des besoins de l’organisme au repos.
La dénutrition protéino-énergétique concerne 4 % des personnes âgées vivant à domicile, voire, 10 % chez les plus de 80 ans. En institution, 30 à 60 % des personnes âgées sont dénutries. C’est dire l’importance d’une bonne connaissance des facteurs favorisants, des modalités de dépistage et de la prise en charge, selon les recommandations HAS (2007N45) et Afssa (2009N46).
Dr Gérard Ponson, responsable de la formation Dénutrition de la personne âgée
Dans un article du Quotidien du Médecin (L’alimentation chez le sujet âgé, tordre le cou aux idées fausses, 9/5/2016N47), le Dr Sophie Parienté cite une collègue gériatre à l’hôpital Bichat :
Deux idées fausses méritent d’être combattues. La première est qu’une assiette de soupe avec un petit bout de fromage le soir « suffirait » à partir d’un certain âge. « Les personnes âgées ont quantitativement besoin de plus de protéines que les jeunes ! met en garde le Pr Raynaud Simon. De 1 à 1,2 g/kg/j contre 0,8 g/kg/j.«
La seconde est que la perte de poids « serait » une fatalité liée au vieillissement. « Ce n’est pas vrai. Il n’est jamais normal de maigrir quand on vieillit, même de 2 à 3 kg, prévient le Pr Raynaud Simon. Il faut comprendre pourquoi : interroger, examiner le patient et s’il le faut, explorer. Une fibroscopie œso-gastroduodénale N48 peut par exemple dépister une gastrite N49 ou un ulcère N50 peu symptomatique chez le sujet âgé hormis un manque d’appétit. »
Dans le cadre d’un suivi en cohorte, sur 20 ans, de 1139 personnes initialement âgées de 75 ans en moyenne, dont 56 % de femmes — étude InCHIANTI —, la comparaison des quantités de protéines végétales et animales a montré que « les [quantités de] protéines animales étaient inversement associées à la mortalité toutes causes confondues, et à la mortalité cardiovasculaire » (Meroño T et al., 2022N51).
La carence en protéines est fréquente chez les personnes âgées. Certaines ont de la difficulté à consommer de la viande à cause de problèmes de dentition. Beaucoup se laissent berner par le slogan « mangez moins de viande » véhiculé par les médias et les réseaux sociaux. Moins que quoi, moins que qui ? Cette carence est une cause principale de fonte musculaire (sarcopénieN52), de perte de densité osseuse (ostéoporoseN53) et de diminution des facultés intellectuelles, ainsi que de la résistance immunitaire.
L’essai randomisé de Mitchell Cameron et al. (2017N54) a montré que, chez des hommes de plus de 70 ans, un doublement de l’apport alimentaire quotidien en protéines — par rapport aux recommandations, soit 1.6 au lieu de 0.8 g/kg — avait un effet bénéfique sur la masse musculaire, notamment la force des jambes.
La fonte musculaire liée à une carence en protéines touche des personnes de plus en plus jeunes, bien qu’elle puisse rester invisible en raison de sa compensation par une accumulation de graisse liée à une surconsommation de glucides et à l’inflammation chroniqueN55 qui va de pair. Il est donc recommandé de ne pas trop tarder à prendre de bonnes habitudes…
Alice Herz-Sommer à 109 ans : « Depuis 30 ans je mange la même chose, poisson ou poulet. Une bonne soupe, et c’est tout. » (Quinn B, 2014N2)
Dans La Chrono-diététique (2013N56 p. 218–219), Jean-Marie Bourre résumait une enquête (Étude des trois CitésN57) auprès de 8085 sujets de plus de 65 ans dans les villes de Bordeaux, Montpellier et Dijon, visant à mesurer les corrélations entre l’alimentation et la survenue d’une démence.
La consommation de fruits et légumes est apparue associée à une diminution de 28 % du risque de démence. Une ration hebdomadaire de poisson réduisait de 35 % le risque de maladie d’AlzheimerN58 et de 40 % celui de démence quel qu’en soit le type. […] l’usage régulier d’huiles riches en acides gras oméga 6 (tournesol, pépins de raisinN59) non compensé par des aliments riches en acides gras oméga 3 (N60 huile de colza, noix, soja, poisson) était prédictif d’une démenceN61, risque multiplié par 2.
L’équipe INSERM de Jean-Marie Bourre a été l’une des premières à publier des données sur l’importance des oméga 3N60 dans le développement et le métabolisme du cerveau. Voir par exemple ses ouvrages La nouvelle diététique du cerveau (2006N62) et La vérité sur les oméga 3 (2004N63).
Un ratio oméga 3 sur oméga 6 le plus élevé possible (AREDS, 2007N64) avec des oméga 3N60 de provenance animale — voir mon article Glucides ou Lipides ? — et la consommation régulière d’antioxydantsN65 comme la lutéineN66 et la zéaxanthineN67 dans le jaune d’œuf naturellement coloré et certains végétaux (à consommer avec du gras) sont des antidotes à la dégénérescence maculaire liée à l’âge (DMLAN68) (Bourre JM, 2013N56 p. 403 ; Moeller SM et al., 2006N69). Augmenter la quantité d’oméga 3 par la consommation, entre autres, de poissons gras, est une pratique bien acceptée aujourd’hui, mais il faut comprendre qu’un meilleur ratio oméga 3 sur oméga 6 implique une diminution des sources d’oméga 6… Et surtout, l’exclusion des huiles végétales polyinsaturées : soja, maïs, arachide, tournesol, canola, carthame, etc. — voir mon article Glucides ou lipides ?

Autre antioxydantN65, le lycopèneN70 (en abondance dans la tomate cuite) ralentirait la progression de l’hypertrophie bénigne de la prostate (HBPN71) (Bourre JM, 2013N56 p. 298). Mais il faut retenir que les meilleurs antioxydants, comme le glutathionN72 et la mélatonineN73, sont ceux fabriqués par l’organisme en réponse aux efforts musculaires, pour le premier, ou à l’exposition à la lumière infrarouge pour le second — voir l’exposé d’Eric Berg (2022N74).
L’obésité et le diabète de type 2N75 sont depuis longtemps reconnus comme facteurs de risque de la maladie d’AlzheimerN58. Des travaux récents accusent l’industrie du fast food en suggérant que ce lien de l’Alzheimer avec le diabète était peut-être un aspect fondamental de ce type de démence (Dubuc B et al., 2012N76) :
Autrement dit, l’Alzheimer serait peut-être un dérèglement métabolique où l’insuline jouerait un rôle majeur. Certains ont même suggéré de parler d’un « diabète de type 3 » pour désigner l’Alzheimer.
D’autres aspects de cette maladie sont présentés dans mon article Alzheimer.
Plus on avance en âge, plus on court le risque de carences alimentaires si l’on ne veille pas à compenser les difficultés croissantes d’assimilation des nutriments. Les plus affectés sont la vitamine D (en relation avec le calcium, voir discussion), la coenzyme Q10N77 et les protéines animales ou végétales. Voir mes articles Protéines, Bilan sanguin, quelques suggestions et Compléments alimentaires.
Des études récentes (Zhang Y et al., 2016N78) révèlent de fortes carences en vitamine B12 chez les personnes âgées, ainsi que chez des personnes atteintes de schizophrénie ou d’autisme, carences qui n’apparaissaient pas nettement dans leur bilan sanguin, le dosage dans l’urine de l’acide méthylmalonique (MMAN79) étant plus fiable (voir N80). Ces affections sont donc identifiées comme facteurs de vieillissement et de démence sénile. Les choix nutritionnels sont en jeu : Herrmann W et collègues (2003N81) ont mesuré que 68 % des végétariens et 83 % des véganes présentaient une carence en B12, contre seulement 5 % chez les omnivores (Kresser C, 2013N82). La supplémentation est donc indispensable dans un régime végétalien.
Pour plus de détails sur la supplémentation, voir mon article Compléments alimentaires et l’argumentaire de Gestion SantéN83.
Les graisses saturées contenues dans les viandes, fromages et œufs transportent des nutriments essentiels à la santé du système immunitaire. Un excès de protéines par rapport à la quantité de graisses produit par contre des effets indésirables.
Le collagèneN84 est par ailleurs un aliment indispensable des tissus conjonctifs de notre corps, notamment les os, les ligaments, les tendons et le cartilage. Consulter mes articles Protéines pour une évaluation des quantités optimales et Carnivore Code pour comprendre l’importance de la consommation régulière d’abats d’animaux : foie, rognons, cervelle etc.
La perte de densité minérale osseuse chez des personnes âgées serait, à elle seule, un indicateur de risque de démence sénile. C’est ce qu’a montré l’Étude de Rotterdam (Xiao T et al., 2023N85) en suivant un groupe de 3651 participants sur une quinzaine d’années. Toutes ces personnes, âgées de 72 ± 10 ans en moyenne au départ, ne présentaient aucun symptôme de démence quand leur densité minérale osseuse a été mesurée en plusieurs points du corps, notamment le col du fémur. Au cours des dix années suivant le début de l’étude, le risque de démence était le plus élevé (dans un rapport supérieur à 2) pour les groupes présentant le tertile le plus bas de densité minérale osseuse.
Ce résultat est significatif, parce qu’on avait tendance à inverser les causes et effets, estimant que la démence entraînait une baisse d’activité physique qui à son tour fragiliserait les os. Or, ici, la fragilité précède le déclin cognitif. Par conséquent, c’est plutôt le style de vie — carences nutritionnelles et manque d’exercice — qu’il faudrait incriminer, autant pour la perte de densité minérale osseuse que pour le déclin cognitif.
Les anglophones peuvent écouter la conférence du biologiste Michael Rose sur les liens entre l’évolution, le vieillissement et l’alimentation (2018N86). S’appuyant sur des décennies de recherche et de modélisation mathématique sur les mouches drosophiles, ce chercheur remet en question l’idée que le régime paléolithique est universellement supérieur. Ses données suggèrent que la sélection naturelle est assez rapide pour nous adapter aux aliments issus de l’agriculture durant la jeunesse, période où la pression reproductive est forte. Cependant, cette force sélective s’effondre avec l’âge, rendant les populations biologiquement inadaptées aux régimes modernes en vieillissant. L’auteur conclut qu’un retour au régime ancestral (viandes sauvages, végétaux ancestraux) est particulièrement bénéfique à partir de la quarantaine pour compenser ce déclin génétique. En résumé, il propose une stratégie nutritionnelle évolutive où la pertinence du modèle paléo augmente proportionnellement avec l’âge de l’individu.
⇪ Glucides
Source : N87
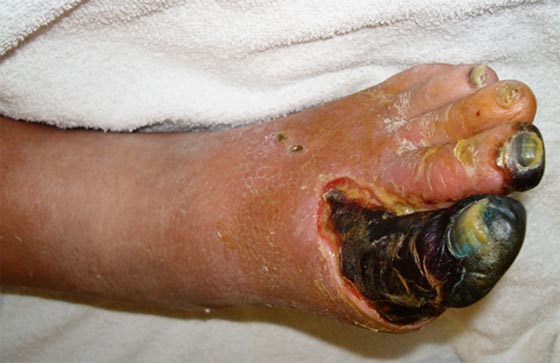
La surconsommation de glucides est problématique sachant que le diabète de type 2N75 est en progression alarmante dans tous les pays. Au Royaume-Uni, 135 amputations de pied sont subies chaque semaine par des diabétiques ; les soins pour le diabète représentent 10 % du budget du NHSN88 dont 80 % consacrés à des complications que l’on pourrait éviter (voir articleN89).
Chaque partie de votre corps commence à pourrir. C’est précisément pourquoi le diabète de type 2N75, à l’opposé de presque toutes les autres maladies, affecte tout votre corps. Chaque organe souffre des effets à long terme de la surcharge de sucre. Vos yeux pourrissent — et vous devenez aveugle. Vos reins pourrissent — et vous avez besoin de dialyseN90. Votre cœur pourrit — et vous souffrez d’infarctus du myocardeN91 ou d’insuffisance cardiaqueN92. Votre cerveau pourrit — et vous attrapez la maladie d’AlzheimerN58. Votre foie pourrit — et vous souffrez de stéatose hépatique non alcooliqueN21. Vos jambes pourrissent — et vous avez des ulcères diabétiques aux pieds. Vos nerfs pourrissent — et vous avez une neuropathie diabétique. Aucun endroit de votre corps n’est épargné.
Jasun Fung, How to Reverse Type 2 Diabetes – The Quick Start Guide (2016N87)
Un des principaux accusés est le fructose additionné aux aliments et boissons sucrés produits par l’industrie (DiNicolantonio JJ et al., 2013N93), mais il convient aussi de le limiter par une consommation raisonnable de fruits (Carrio C, 2012N94).
Les consommateurs de produits « bio » ne sont pas à l’abri du risque de surconsommation de glucides. Sur cette base, comme le dit l’entraîneur Phil Maffetone (2015N95), la majorité des rayons des commerces bio proposent de la junk food…
Il est donc préférable de puiser les calories dans des graisses de bonne qualité plutôt que dans des glucides (low-carb high-fat diet). Pour une discussion détaillée, voir mon article Glucides ou lipides ?
Enfin, la consommation fréquente d’antiobiotiques augmente le risque de diabète de type 2 (2021N96).
Botond B. Antal et ses collègues ont étudié le déclin cognitif sur une longue période, chez 19 300 sujets, en utilisant l’imagerie cérébrale. Ils signalent (2025N97 page 2) :
Les analyses des biomarqueurs physiologiques et de l’expression des gènes ont confirmé que la résistance neuronale à l’insuline était le mécanisme moteur de la trajectoire de vieillissement du cerveau.
Cet article très technique a été commenté par Michael Eades dans The Arrow #219 :
Voilà qui est dit. Notre vieille amie la résistance à l’insuline – cette fois au niveau des cellules cérébrales – est le principal moteur du vieillissement du cerveau et du déclin cognitif. L’altération du métabolisme du glucose qui en résulte affecte l’approvisionnement énergétique des neurones. Les auteurs notent que si le cerveau dépend principalement du glucose pour son énergie, les cétones constituent un carburant alternatif que les neurones peuvent métaboliser sans avoir besoin d’insuline, contournant ainsi potentiellement les effets de la résistance à l’insuline.
Ces résultats impliquent collectivement la résistance neuronale à l’insuline comme l’un des principaux moteurs du vieillissement du cerveau, l’altération du métabolisme du glucose qui en résulte affectant l’approvisionnement en énergie et la connectivité des neurones. Les chercheurs notent que si le cerveau dépend principalement du glucose pour son énergie, les cétones constituent un carburant alternatif qui peut être métabolisé par les neurones sans nécessiter d’insuline, ce qui permet de contourner les effets de la résistance à l’insuline.
⇪ Autophagie
Un facteur de vieillissement de plus en plus souvent mis en évidence est l’incapacité d’un organisme âgé à éliminer les composants défectueux de sa masse cellulaire : ADN, protéines dénaturées etc. Une fois endommagées, les cellules sénescentes ne se divisent plus mais produisent des substances chimiques qui accentuent le vieillissement — substances qui ont au contraire leur utilité pour le développement d’embryons (Weintraub K, 2019N98).
Face à des pathologies, cette incapacité pourra être compensée par des traitements très prometteurs d’un type nouveau. Dans la vie courante, le mécanisme de recyclage cellulaire appelé autophagieN99 peut être entretenu par une pratique cyclique de restriction calorique/protéinique associée à de l’exercice — voir mon article Jeûne et restriction calorique, avec une réserve en ce qui concerne le traitement des cancers les plus avancés (Anso J, 2023N100).
Une association entre l’oxydabilité des protéines et la précocité d’apparition des « maladies liées à l’âge » a été confirmée par des expériences in vitro (INSERM, 2019N101) en lien avec la maladie de Parkinson. Toutefois, le niveau d’oxydation des protéines est réversible, en partie grâce à leur renouvellement. Les pratiques favorisant le recyclage cellulaire ont donc aussi un effet protecteur de ces maladies.
⇪ Santé mitochondriale
Les mitochondriesN102 sont des organitesN103 similaires à des bactéries (mais sans noyau) que l’on trouve dans le cytoplasmeN104 de toutes les cellules du corps, à l’exception des cellules sanguines. Nous avons vu dans l’article Cancer - sources qu’elles jouent le rôle de « centrales d’énergie » et qu’elles interviennent aussi dans l’apoptoseN105 : la mort cellulaire programmée des cellules dont l’ADN a été endommagé. Les conditions de vie peuvent induire l’affaiblissement ou la raréfaction de mitochondries avec pour conséquence ce qu’on appelle aujourd’hui des maladies mitochondrialesN106, voir aussi J Ganesh & F Scaglia (2020N107).
Parmi ces maladies, outre le cancer déjà nommé, figurent des troubles de la vision qu’on a tendance à associer à « l’âge » (Gueven N et al., 2017N108) :
De nombreux rapports ont montré un lien étroit entre la vision et la fonction mitochondriale. Non seulement la plupart des maladies mitochondriales sont associées à une déficience visuelle, mais de nombreux troubles ophtalmologiques tels que le glaucome, la dégénérescence maculaire liée à l’âge [DMLAN68] et la rétinopathie diabétique présentent également des signes de dysfonctionnement mitochondrial.
Ces observations montrent que le soin apporté à l’équilibre alimentaire, à l’exercice physique, au sommeil etc. contribue aussi à l’amélioration de facultés sensorielles.
Un article décrit l’influence du dysfonctionnement mitochondrial sur la résistance à l’insuline (Kim JA et al., 2008N109) :
Le vieillissement est un processus de déclin irréversible des fonctions physiologiques au fil du temps. Plusieurs mécanismes postulés pour le vieillissement comprennent les dommages cumulatifs à l’ADN, le dysfonctionnement des mitochondries, la perte des télomèresN110, l’altération de l’expression des gènes et les dommages oxydatifs […]. Cependant, les mécanismes moléculaires précis du vieillissement restent largement inconnus. Avec l’âge, la masse grasse a tendance à augmenter progressivement, en particulier la graisse viscérale, et la dépense énergétique quotidienne ainsi que l’activité physique ont tendance à diminuer.
Comme la régulation de la production d’énergie dépend des besoins en ATPN111, la réduction des dépenses énergétiques avec l’âge diminue les besoins en ATP. Cela entraîne une diminution de la capacité d’oxydation dans les muscles squelettiques et le cœur des animaux et des humains âgés […]. Les mitochondries âgées présentent des modifications morphologiques en plus d’une augmentation de la production de ROSN112 et d’une diminution de la production d’ATP et de la respiration […]. De plus, la respiration [cellulaire]N113 est diminuée dans les mitochondries isolées de sujets humains âgés dont le nombre et la fonction mitochondriale sont réduits.
Cela dit, l’expression « santé mitochondiale » est devenue un mot-valise rendu populaire par une abondante littérature pseudo-scientifique sur des interventions médicales supposées augmenter la longévité. En 2023, la mode en est à la transplantation mitochondiale, autrement dit l’injection de mitochondries extraites de cellules jeunes qui fournissent un ADN intact. Smuth Clyde l’explique dans son article “Little Creatures” (2023N114).
⇪ Vieillissement du système immunitaire
Certains apports nutritionnels — anti-inflammatoires associés à des antioxydants : séléniumN115, magnésium N116, vitamine C, resvératrolN117 etc. — freinent le vieillissement en éliminant des cellules sénescentes, ce qui permet leur remplacement par des cellules saines. Ces produits limitent le raccourcissement des télomères (une région à l’extrémité des chromosomes, N110) d’une part indirectement en limitant l’inflammation systémique qui est un activateur clé de la sénescence tissulaire, mais aussi d’autre part via des mécanismes d’activation de facteurs génétiques cellulaires spécifiques favorablesN118. Étant donnée la diversité des propositions, il est prudent de justifier la prescription par une mesure de marqueurs plasmatiques et cellulaires du syndrome inflammatoireN119 comme la protéine C‑réactive, le fibrinogène, la vitesse de sédimentation etc.
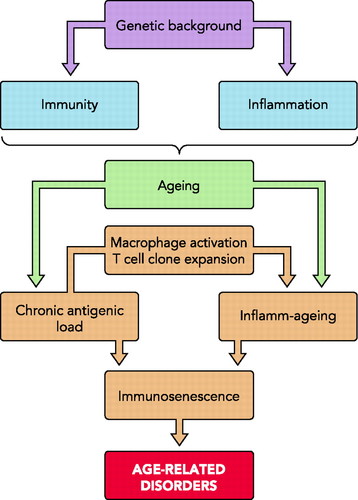
L’inflammation systémique chronique (inflammaging en anglais, N121) est présentée en allemand sur la page EntzündungsalternN122. Cette inflammation est la conséquence directe d’un vieillissement du système immunitaire trop longtemps exposé à des agressions, par un processus décrit par Anis Larbi et al. (2008N120) :
Les études sur l’évolution du système immunitaire indiquent que les réponses au stress, l’immunité et l’inflammation sont profondément interconnectées et constituent un réseau intégré de défense capable de faire face à la plupart des facteurs de stress, y compris les antigènes microbiens. […]
Le vieillissement inflammatoire est le résultat final d’un tel processus caractérisé par l’activation des macrophages et l’expansion de clones spécifiques (mégaclones) de lymphocytes T [N123] dirigés contre des antigènes de virus communs tels que le cytomégalovirus (CMVN124) ou le virus d’Epstein-Barr (EBVN125). […]
La génétique du vieillissement et de la longévité est assez inhabituelle et présente des particularités spécifiques et inattendues (…). Premièrement, par exemple, le même polymorphisme génique peut avoir des effets différents (bénéfiques ou préjudiciables) à différents âges, un phénomène que nous avons convenu d’appeler « timing d’allèle [N126] complexe » (…). En effet, des variants de gènes apparemment neutres dans la jeunesse jouent un rôle biologique très différent chez les personnes âgées et très âgées en termes de phénomènes tels que l’apoptose [N105], la prolifération cellulaire et la sénescence cellulaire. […] En second, une homozygotie [N127] accrue, vraisemblablement corrélée au remodelage profond lié à l’âge, a été retrouvée sur plusieurs sites polymorphes de l’ADN de personnes âgées et centenaires (contrairement à l’avantage reconnu de l’hétérozygotie [N128] pour la survie à un âge plus jeune) (10, 15). […]
Anis Larbi et al. concluent :
[…] les centenaires sont équipés de variantes de gènes qui leur permettent d’optimiser l’équilibre entre les cytokines [N129] pro-et anti-inflammatoires et d’autres médiateurs impliqués dans l’inflammation (…). […]
L’immunosénescence et l’inflammation, en modifiant intimement le microenvironnement du corps, ont des effets systémiques sur divers organes et systèmes, et doivent être envisagées et conceptualisées dans une large perspective, telle que celle proposée par la biologie des systèmes [N130], une approche qui peut nous aider à saisir sa complexité et éventuellement formuler des stratégies anti-immunosénescence rationnelles (…).
⇪ Soigner ses muscles (et ses fascias)
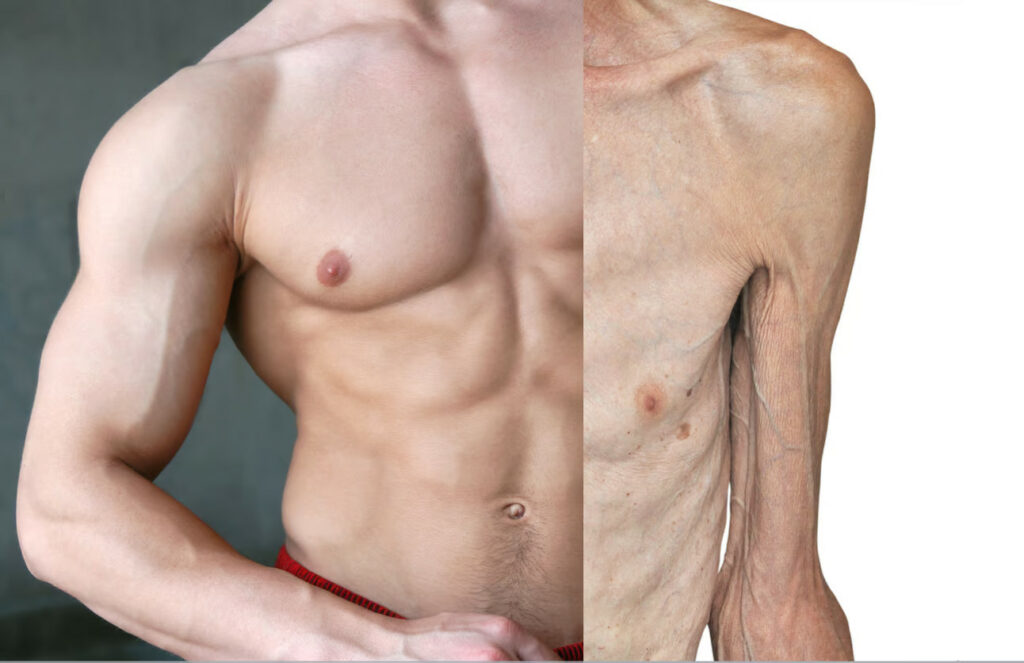
L’exercice influe fortement sur la longévité : Après 50 ans, reprendre une activité physique prolonge votre espérance de vie autant que l’arrêt du tabac (Bourre JM, 2013N56 p. 219). L’auteur signale aussi (p. 111) :
La perte progressive de la masse et de la fonction musculaire, qui s’accélère après la cinquantaine, constitue indubitablement l’un des facteurs les plus importants d’invalidité, et de baisse de qualité de la vie. Il faut la prévenir. La perte cumulée de masse musculaire, cette sarcopénieN52, chrono-biologiquement annoncée, atteint 40 % en moyenne entre 20 et 80 ans, avec des différences considérables selon les individus. […] Facteur aggravant, la réduction de la masse musculaire et de la force réduit la mobilité […] le risque de chutes et de fractures, notamment du col du fémur s’accroît. Il est estimé qu’un tiers des Français de plus de 65 ans tombe au moins une fois par année, ce chiffre monte à plus de 50 % au-delà de 80 ans. Induisant 12 000 décès annuels.
On peut comparer ces 12 000 décès aux 3500 causés annuellement par accident de la route en France. À noter que le risque de chute est fortement aggravé chez les personnes âgées qui prennent des somnifères et se lèvent la nuit dans un état de somnolenceN131.
La fonte musculaire (sarcopénieN52) peut être accompagnée d’une augmentation de la masse graisseuse qui fait que la silhouette et le poids de la personne sont apparemment inchangés. On est alors en présence d’une obésité sarcopénique qui cumule les risques (voir articleN132).
La sarcopénie augmente le risque de maladie cardiovasculaire pour au moins deux raisons. La première est que le muscle cardiaque — myocardeN133 — est affaibli comme les autres muscles par la dénutrition (voir mon article Protéines) et le manque d’exercice « cardio ». Cet affaiblissement peut être fatal lors d’un syndrome coronarien aiguN134. La seconde est qu’elle diminue dramatiquement la mobilité et la capacité d’exercice, souvent déjà entravées par des myalgiesN135 ou des tendinitesN136 induites par la consommation de médicaments anticholestérol (voir mon article Statines et médicaments anticholestérol). On est confronté à une déchéance trop vite perçue comme une fatalité « liée à l’âge ». Il faudrait plutôt dire « liée à l’accumulation de mauvaises habitudes »…
Une forme plus aigüe de sarcopénie causée par l’inflammationN55 et liée à une importe dénutrition, s’appelle la cachexieN137, réduisant le patient à un état d’immobilité dû à l’anorexie, à l’asthénie et à l’anémie, mais aussi par atteinte musculaire par hypercatabolisme protéique et donc perte de masse maigre (WikipediaN137).
La masse musculaire est « le plus grand organe » du corps humain. Sa diminution n’affecte pas uniquement la force physique. Elle entraîne aussi des problèmes de circulation sanguine, un affaiblissement immunitaire dans le contrôle des radicaux libres (ROSN112), augmentant l’intolérance des glucides avec un risque accru de diabète de type 2N75 et de maladies cardiovasculaires.
Des travaux en expérimentation animale (Adami R et al., 2018N138) ont montré l’impact sur la santé neurologique de l’exercice musculaire des jambes : le cerveau reçoit autant de signaux des muscles qu’il leur en envoie pour les mettre en mouvement, et cette réception est propice à la formation de nouveaux neurones dans la zone sous-ventriculaireN139. Cet effet est surtout observé lors d’exercices avec portage de charges. C’est pourquoi des personnes atteintes de maladies neurologiques déclinent souvent plus rapidement lorsque leur mobilité est devenue réduite.
Le lactateN140 produit par l’entraînement de haute intensité n’est pas seulement un déchet, c’est également une pseudohormone qui peut traverser la barrière hémato-encéphalique et stimuler le facteur neurotrophique issu du cerveau (brain-derived neurotrophic factor, BDNFN141). Dans le cerveau, le BDNF est actif dans l’hippocampe, le cortex et le prosencéphale basal, des aires vitales pour l’apprentissage, la mémoire et d’autres fonctions cognitives (Shimada H et al., 2014N142). Il influe aussi sur la mémoire à long terme. Pour un exposé détaillé, suivre les liens sur cette page du site Mental Health Daily (2016N143).
Le déséquilibre de la masse musculaire, amplifié par divers problèmes neurologiques, fait partie des causes de la camptocormieN144 ou syndrome du dos voûté qui peut s’installer très tôt, mais devient perceptible, principalement chez les hommes, aux environs de 66 ans. Ce syndrome n’est pas dû à des problèmes d’ossature ni de disques intervertébraux, et peut même être un signe annonciateur de la maladie de Parkinson. Il est souvent associé à de l’inflammationN55, voire causé par elle, premier stade de nombreuses maladies chroniques.
Le syndrome du dos voûté n’affecte pas que la colonne vertébrale, ayant aussi des effets sur le système nerveux autonome qui règle de nombreux aspects de la santé de la pression artérielle, du rythme cardiaque et de la respiration au fonctionnement de l’intestin, à l’appétit sexuel et au contrôle du stress (Maffetone P 2015N95, p. 246). En réduisant le métabolisme aérobieN145, il augmente la fatigue musculaire et diminue d’autant la mobilité de la personne.
L’indice de masse corporelle (IMCN146) n’est pas le meilleur critère pour évaluer les risques associés à l’obésité. Selon l’étude Normal-Weight Central Obesity : Implications for Total and Cardiovascular Mortality (Sahakyan KR et al., 2015N147), un meilleur indicateur du risque de mortalité suite à un accident cardiovasculaire serait l’obésité centraleN148 : un excès de graisse abdominale et une relative minceur des hanches, signalant une faible quantité de graisse sous-cutanée et de muscle à ce niveau. Dans cette étude, l’obésité centrale était caractérisée par un rapport du tour de taille au tour de hanches supérieur à 0.90 pour les hommes et 0.85 pour les femmes (critère de l’OMS). Un homme avec obésité centrale serait 2 fois plus à risque de décéder suite à un accident cardiovasculaire qu’un individu sans obésité centrale, même si ce dernier est en surpoids selon le critère de l’IMCN146. Même observation pour les femmes, avec un rapport de risques d’environ 1.5.
Selon Paul Poirier (2015N149), le choix d’indicateurs autres que l’IMC pourrait contribuer à résoudre le paradoxe de l’obésitéN150 selon lequel les risques d’athérosclérose et de maladie cardiovasculaire apparaissent inférieurs chez des personnes âgées classées « en surpoids » selon leur IMC.
⇪ Exercice physique

L’entretien de la musculature et de la masse osseuse dépend de deux facteurs principaux : comme nous l’avons vu, un apport alimentaire adéquat de protéines assimilables, mais aussi une pratique régulière d’exercice, et plus particulièrement de l’exercice physique contre résistance qui peut être de l’entraînement fractionné de haute intensité (HIITN151) ou l'entraînement musculaire MAF de Philip Maffetone.
L’étude de Norren K et al. (2015N152) (commentée iciN153) indique que la combinaison de la restriction calorique (demi-jeûne fractionné) et de l’entraînement de haute intensité permettent, non seulement d’allonger l’espérance de vie, mais aussi de maintenir la masse musculaire — lutte contre la sarcopénieN52 — et la densité minérale osseuseN154. Pour un meilleur effet, l’exercice intensif devrait être pratiqué avant la prise d’un repas riche en protéines. Une supplémentation en glycineN155 peut accentuer ses effets — voir mon article Compléments alimentaires.
Pour un entretien de toute la musculature, le plus simple est d’inclure des exercices lents avec haltères. Il n’est pas nécessaire de fréquenter une salle de sports, car tous ces exercices peuvent être faits à domicile avec un minimum de matériel — sans machine coûteuse et encombrante.
Les exercices rapides sont utiles s’ils ne blessent pas les articulations, et sous condition de les pratiquer sur des périodes courtes. Exemple : quelques minutes de sprint bien conduit (voir détails dans mon article) qui permet d’augmenter la consommation maximale d’oxygène (VO2maxN156) et donc de maintenir la santé cardiaque, ainsi que de produire dans les jours qui suivent un flux important d’hormone de croissance humaine (HGHN157) et de testostéroneN158 qui contrecarrent le vieillissement. Bien que présente en moindre quantité chez les femmes, la testostérone est aussi essentielle au maintien de l’activité.
Un cœur défaillant dans sa partie gauche refoule du sang dans les artères et les veines, ce qui se traduit souvent par des jambes enflées. Si la défaillance concerne le ventricule droit, le sang est refoulé dans les poumons, entraînant une insuffisance respiratoire et de la toux. On peut simplement faire du sprint en montant quelques étages par les escaliers, minuteur en main… Mais après avoir vérifié (par une épreuve d’effort) qu’on ne souffre d’aucun problème cardiovasculaire.
L’exercice d'endurance pratiqué comme une activité aérobie à faible niveauN159 est important en complément de l’exercice contre résistance, sous condition d’être parfaitement dosé. Voir par exemple la règle « 180 – votre âge » dans mon article Exercice d'endurance. Il permet de mettre en place la « machine à brûler les graisses », renforçant le système immunitaire, contribuant à une augmentation de la consommation maximale d’oxygène et à une bonne régulation de la glycémie et de l’insuline.
L’entraînement musculaire MAF promu par Philip Maffetone est certainement l’approche de la musculation la mieux adaptée aux personnes âgées (ou très occupées) qui n’ont pas la possibilité (ni l’envie) de se rendre régulièrement dans une salle de sport. Au lieu de faire une séance de 45 minutes en salle — trop souvent en surentraînement ou en sous-entraînement selon la forme physique du jour — on répartit des exercices courts sur la durée de la journée. Par exemple, se lever de sa chaise et faire une douzaine d’accroupissements (squats). Ou profiter du passage près d’un meuble solide pour effectuer une série de poussées (« pompes ») en plan incliné. Sans oublier les indispensables exercices d’équilibre (voir ci-dessous).
Ces micro-entraînements (micro-workouts selon Mark Sisson) durent moins de deux minutes. On n’a pas le temps d’être essoufflé ni de transpirer. Le bénéfice est identique à celui qu’on tirerait d’une longue séance en salle de gym, mais avec un dosage adapté à son tonus et sans utiliser de matériel particulier. Pour les anglophones, Mark Sisson (à 66 ans) présente cette approche dans la vidéo ci-dessous :
L’étude de Gries KJ et al. (2018N161) portant sur des septuagénaires hommes et femmes en bonne santé, dont certains ont fait régulièrement de l’exercice aérobie pendant 50 ans (typiquement 7 heures par semaine) confirme les bénéfices de cette pratique de longue durée en termes de consommation maximale d’oxygène (VO2maxN156), de santé cardiovasculaire et de qualité des tissus musculaires. Le VO2max était meilleur chez celles et ceux qui avaient pratiqué à haute intensité (en vue de compétition) qu’à intensité modérée (simple mise en forme). Le VO2max des hommes ayant suivi un entraînement intensif était similaire à celui d’hommes 35 ans plus jeunes, tandis que celui de femmes à entraînement modéré était similaire à celui de femmes 15 ans plus jeunes. Les mêmes différences ont été observées au niveau du rythme cardiaque maximal.
La capillarisation et l’activité enzymatique aérobie des muscles squelettiquesN162 était comparable entre les sujets entraînés âgés et des sujets entraînés bien plus jeunes (25 ans en moyenne), toutefois sans différence marquée selon l’intensité de l’exercice.
Ces résultats, bien entendu, permettent une estimation des bénéfices en termes de mortalité, d’espérance de vie et de résistance aux maladies. Les chercheurs remarquent qu’il est peut-être plus facile de maintenir la forme métabolique des muscles squelettiques avec un exercice aérobie tout au long de la vie que des aspects plus centraux du système cardiovasculaireN161.
La perte de mobilité qui entraîne en cascade une diminution de l’usage des muscles n’est pas, comme on l’entend souvent, une fatalité liée à « l’âge ». Elle est parfois l’expression du syndrome de la peur de tomberN163 qui peut se manifester par une totale immobilité et dont les causes multiples n’incluent pas nécessairement le souvenir d’une chute douloureuse. Ce syndrome est réversible et sa guérison est spectaculaire : le « paralytique » qui se lève de son fauteuil ! Je conseille à ce sujet la lecture (et la mise en pratique) de l’ouvrage de Thomas Hanna : Le mythe du vieillissement : les trois réflexes de stress et l’amnésie sensorimotrice : santé, mouvement, souplesse (2020N164).
Cette perte de mobilité peut aussi être associée à des traumatismes physiques anciens — chutes accidentelles, coups reçus pendant l’enfance etc. — dont on n’a pas totalement « récupéré ». Ces traumatismes se traduisent entre autres par des déplacements de fasciasN165 dont les contractions influencent la dynamique musculaire, et qu’une pratique de soin manuel comme le yukidō N166 permet de remettre en ordre. Andréine Bel écrit dans « Le souvenir du corps » (2019N167) :
Le corps se souvient du plaisir et du déplaisir, des joies et des peines qui l’ont marqué. Comme un chat échaudé, il évite ensuite ce qui lui est néfaste et choisit ce qui lui est propice.
Mais il garde aussi trace des chutes et des chocs qui l’ont secoué et meurtri. Bien sûr, on se relève, on n’est pas mort, on continue sa route. Mais la fragilité engendrée travaille à bas bruit. Un mois, un an plus tard… un symptôme se déclenche : il suffit d’une grosse fatigue, d’un souci, d’un stress inhabituel pour que sciatique, lumbago, syndrome des jambes sans repos, sinusite, acouphènes etc. se déclarent.
Ces maux bénins, qui souvent passent spontanément et sans encombre, dans ce cas deviennent chroniques, quoi que l’on tente pour les faire disparaître. Ils restent bénins en cela qu’ils ne s’attaquent pas à l’organisme qui reste sain. Mais ils peuvent devenir si invalidants au quotidien que parfois seule la chirurgie est envisagée, ou des traitements lourds avec leur kyrielle d’effets secondaires, pour faire taire la douleur et l’inconfort.
⇪ Optimiser les bénéfices
De nombreuses personnes âgées « font de l’exercice » à l’occasion de sorties encadrées par des clubs, qu’il s’agisse de randonnée — chez les moins sportives — ou de pratiques plus énergiques comme la marche nordiqueN168. Ces activités se présentent comme une combinaison judicieuse du plaisir d’être dans la nature, du lien social et des effets bénéfiques de l’effort physique. Pour être franc, il me paraît préférable de dissocier ces trois fonctions… En effet, une pratique en groupe peut induire un sous-entraînement (inefficace pour la mise en forme) ou un sur-entraînement contreproductif, voire dangereux — cf. mon article Overdose d'exercice, danger.
Les conditions optimales de l’exercice varient considérablement d’une personne à l’autre, selon son âge, son état de santé et son niveau d’entraînement. Il est donc préférable de réserver les sorties collectives au plaisir de se rencontrer dans un bel environnement, et de prévoir des activités plus courtes mais fréquentes et régulières qui sollicitent l’organisme selon un protocole d’entraînement soigneusement « calibré ». Par exemple, apprendre à utiliser un cardiofréquencemètre pour régler l’intensité d’une activité aérobie à faible niveauN159.
Pour ce qui concerne la marche, une rééducation peut s’avérer nécessaire afin de réaliser ce que Jacques-Alain Lachant (2015N169 ; 2021N170) appelle la marche portante — voir mon article La marche est un art.
La durée de l’exercice est aussi un facteur déterminant de réussite. Même muni d’un cardiofréquencemètre, ce n’est pas une bonne idée de se lancer dans un parcours jusqu’à ce qu’on ressente de l’essoufflement. Cette fatigue est un avertissement de l’organisme qu’on sera contraint d’ignorer s’il faut encore parcourir le chemin du retour. Les alpinistes savent que la plupart des accidents en montagne se produisent pendant la redescente… Plutôt qu’une sortie sportive de durée aléatoire à pied ou à vélo, on peut s’offrir une ou deux séances quotidiennes de 30 à 50 minutes de vélo d’appartement, au rythme cardiaque optimal, en s’arrêtant dès l’apparition de la fatigue. Il reste du temps pour des promenades en famille ou entre amis, sans hâte et surtout sans défi athlétique !
À chacun de trouver la formule adaptée à son métabolisme et ses capacités.
⇪ Exercer son équilibre

Nous avons vu (plus haut) que les chutes étaient un risque majeur de décès de toute personne âgée vivant seule — environ 12 000 décès annuels en France. Les deux premières causes en sont la fragilité osseuse — notamment celle du col du fémur — et la perte de tonicité des muscles « essentiels » assurant la posture. Une troisième cause est la perte d’équilibre liée à une proprioceptionN171 déficiente.
Ici encore, mes meilleurs conseillers sont les athlètes et entraîneurs sportifs ayant atteint un « certain âge » pour qui la santé est plus importante que les performances ! La vidéo ci-dessous (Kearns B, 2021N172) enregistrée par Brad Kearns, un associé de Mark Sisson que j’ai souvent cité, présente (en sept minutes) une série d’exercices fondamentaux pour l’entretien de l’équilibre. Ils sont accessibles à tous, et il n’est pas nécessaire de connaître l’anglais pour comprendre leur mise en place…
Exercices que l’on peut pratiquer partout et à tout moment de la journée. Aucune excuse de s’en priver !
On peut aussi avoir chez soi un petit bloc sur lequel on fait des exercices ou des postures sur un pied en équilibre : voir cette vidéo qu’il est inutile de traduire ou commenter…
⇪ Exercer son cerveau
Il convient d’ajouter à tout cela les exercices qui mobilisent nos capacités de mémorisation, de raisonnement et de classification, enfin ceux qui, comme la musique, exercent notre sens de l’esthétique. Car le cerveauN173 est un organe comme les autres qui a besoin de fonctionner pour s’entretenir…
Et se régénérer ? Santiago Ramon y Cajal (1852–1934), prix Nobel de physiologie et de médecine en 1906, avait établi que le cerveau humain adulte ne produisait pas de nouveaux neurones « une fois les sources de croissance et de régénération irrévocablement taries ». Mais il laissait la porte ouverte : « Ce sera à la science du futur de changer, si possible, ce rude décret » (Cité dans Le Monde, 25/3/2019). Une contradiction optimiste a vu le jour avec les travaux de Moreno-Jiménez EP et al. (2019N174) qui ont observé chez des sujets jusqu’à un âge avancé (plus de 80 ans) la formation de nouveaux neurones dans l’hippocampe humaineN175. Cette neurogénèse est fortement perturbée chez les patients d’AlzheimerN58. Il reste à comprendre comment elle peut être favorisée par des médicaments ou une meilleure hygiène de vie.
Chapman SB et al. (2016N176) ont suivi à Dallas (Texas) pendant 12 semaines un échantillon de 67 personnes « sédentaires » (peu entraînées) en bonne santé de 56 à 75 ans qu’ils ont réparties en trois groupes. Le premier pratiquait un entraînement cognitif (programme SMARTN177), le second de l’exercice physique aérobie (3 heures par semaine) et le troisième était le groupe témoin. Cette expérience a montré via des observations en IRMN178 que l’entraînement cognitif avait un impact spécifique sur les facultés de raisonnement alors que l’exercice physique aérobieN145 améliorait la mémoire par accroissement du flot sanguin dans l’hippocampeN175.
Nous pouvons perdre 1 à 2 % de flux sanguin cérébral tous les 10 ans, et ce dès l’âge de 20 ans, indique le docteur Mark D’Esposito, professeur de neuroscience et co-auteur de l’étude. Ce gain de 8 % chez les personnes du deuxième groupe prouve à quel point on peut récupérer des années de déclin cognitif puisque le flux sanguin est lié à la santé neuronale.
(Traduit sur le site Top Santé N179)
Dans la discussion, les auteurs font référence au rapport Cognitive Aging : Progress in Understanding and Opportunities for Action (2015N180) selon lequel les pratiques d’entraînement cognitif et physique seraient bien plus bénéfiques si elles étaient mises en place avant que des dégradations notables aient vu le jour. Cette proposition est appuyée par des études récentes démontrant la possibilité d’améliorer les fonctions cognitives et/ou de ralentir leur déclin au stade précoce de la maladie d’Alzheimer avec des thérapies occupationnellesN181 ou des pratiques comme la musique et la méditationN182 plus efficacement qu’avec des thérapies médicamenteuses. L’essai clinique DAPA (Lamb SE et al., 2018N183) sur la démence a toutefois montré que commencer un programme d’exercices une fois que la maladie est déjà bien établie n’a qu’une valeur très limitée : l’exercice améliore la santé mais ne retarde pas l’aggravation des capacités cognitives (voir article en françaisN184). Il est donc ici surtout question de prévention.
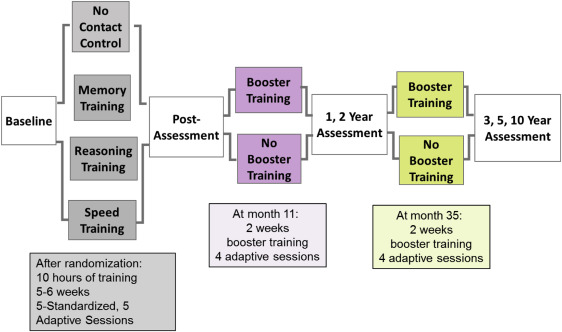
Dans leur étude multicentrique Advanced Training in Vital Elderly (ACTIVE) suivant 2802 adultes initialement âgés de plus de 65 ans et en bonne santé, Edwards JD et al. (2017N185) ont mesuré l’effet sur la survenue de démence de trois formes d’entraînement cognitif : la mémoire, le raisonnement et la vitesse de traitement de l’information. Ces interventions amélioraient l’exécution de tâches quotidiennes chez les sujets entraînés. Toutefois, la réduction de cas de démence n’a été observée significativement, au bout de 10 ans, qu’avec l’entraînement à la vitesse. Les auteurs précisent :
Jusqu’à 10 sessions de formation ont été dispensées sur une période de 6 semaines, avec jusqu’à quatre sessions de formation de rappel délivrées à 11 mois, et une seconde série de sessions de rappel jusqu’à quatre sessions au bout de 35 mois. Les évaluations des résultats ont été effectuées immédiatement après l’intervention et à des intervalles de plus de 10 ans. […]
260 cas de démence ont été diagnostiqués pendant le suivi. L’entraînement à la vitesse de traitement entraînait une diminution du risque [relatif] de démence (rapport des risques [HR] 0.71, intervalle de confiance à 95 % [IC] 0.50–0.998, p = 0.049) comparé au groupe de contrôle, mais pas l’entraînement à la mémoire et au raisonnement (HR 0.79, IC 95 % 0.57–1.11, P = 0.177 et HR 0.79, IC à 95 % 0.56–1.10, P = 0.163, respectivement). Chaque séance d’entraînement supplémentaire était associée à un risque de démence inférieur de 10 % (HR non ajustée, 0.90, IC à 95 %, 0.85–0.95, p < 0.001).
Les chercheurs ajoutentN185 :
Pour situer nos résultats dans un contexte plus large, la réduction du risque de démence de 22,7 % par l’entraînement à la vitesse contre 28,8 % chez le groupe de contrôle donne un risque relatif de 78,8 % sur 10 ans. L’ampleur de cet effet est supérieure à la réduction par des médicaments anti-hypertenseurs du risque relatif d’événements cardiovasculaires majeurs comme les accidents vasculaires cérébraux, les maladies coronariennes ou l’insuffisance cardiaque, où le traitement est associé à une réduction de risque relatif de 20 à 40 % sur 3 à 5 ans.
Ils reconnaissent toutefois qu’une étude définitive de l’efficacité de l’entraînement cognitif sur la démence devrait viser le diagnostic clinique comme résultat primaire.
⇪ Hydratation

Des études montrent que plus de 70 % des personnes âgées (et des enfants) vivant en France sont en insuffisante hydratation. La sous-hydratation précède la sensation de soif, qui est déjà un signal de détresse. Parmi les signes alarmants : migraines, insomnies, consommation excessive de sel, calculs rénaux… Dans une étude présentée par American Stroke Association (2015), plus de la moitié des 168 personnes hospitalisées pour un AVC ischémiqueN186 étaient déshydratées, et les problèmes se sont aggravés ou sont restés les mêmes chez 42 % des patients déshydratés, contre seulement 17 % des patients hydratés (2015N187).
Contrairement à une idée reçue, la sous-hydratation est plus fréquente en hiver.
Chez les personnes âgées, les mécanismes régulateurs fonctionnent moins bien, au point de ne plus ressentir la soif et de tomber dans un état chronique de déshydratationN188 aggravé par la prise de médicaments diurétiquesN189. Les étés caniculaires ont révélé dramatiquement ce dysfonctionnement.
Il est donc vital pour chacun de mettre en place des habitudes de boisson régulière, pendant ou avant les repas, en consommant une eau de source de bonne qualité à température modérée.
➡ Pour plus de détails, consulter mon article Boisson.
⇪ Sommeil

Le sommeil est une des fonctions vitales les plus importantes pour bénéficier de longévité en bonne santé. J’ai connu des personnes qui suscitaient l’admiration en déclarant qu’elles ne dormaient que deux ou trois heures par nuit… J’avoue avoir longtemps cru ce qu’affirmaient certains « experts » seitaiN190 : en améliorant les capacités de l’organisme à récupérer la fatigue et réagir aux agressions de son environnement, on diminuerait drastiquement son besoin de sommeil. Effectivement, j’étais fier de constater, à mon tour, que mon temps de sommeil avait nettement diminué pendant la période exaltante de découverte de cet art de vivre.
Ceux qui répandaient ce discours sont morts prématurément, victimes d’accidents cardiaques ou cérébraux qu’ils n’avaient pas anticipé dans leur sagesse incommensurable… En réalité, le sommeil, en qualité comme en quantité, joue un rôle considérable sur la quantité (et la qualité) des années qui nous sont données à vivre.
Pendant le sommeil, le cerveau est libéré du contrôle de nos fonctions vitales, de sorte que l’énergie activée par le cœur est disponible aux autres cellules de notre corps. Ce flot d’énergie permet aux cellules de s’hydrater, de se nettoyer, de préparer le glycogèneN191 dont elles auront besoin le lendemain, enfin de se réparer. C’est aussi pendant le sommeil, principalement, que l’organisme met en route la production d’hormone de croissance humaine (Human Growth Hormone, HGHN157) qui gère la synthèse des protéines (reconstruction de la masse musculaire et osseuse), mobilise les réserves lipidiques et diminue l’oxydation des glucides dans les tissus.
Si nos cellules sont programmées pour dépendre excessivement du glucose fourni par la nourriture, ou si nous avons mangé tard des aliments digérés lentement, notre cerveau reste engagé dans la digestion, le sommeil vient difficilement, et nous sommes facilement réveillé par la demande de glucose de notre organisme. Par contre, si nous avons habitué notre organisme à utiliser les corps gras comme principale source d’énergie, et si nous nous mettons au lit après un repas très léger (ou trois heures minimum après le repas), la demande d’énergie est satisfaite et la déconnexion du cerveau se fait avec une moindre difficulté.
Notre cerveau a lui aussi besoin d’énergie pour exécuter des tâches qui lui incombent : les rêves ont une fonction régénératrice et mettent de l’ordre dans les informations accumulées pendant l’état de veille. Les cellules mémorielles de l’hippocampeN175 configurent les cellules voisines dans leur fonction d’apprentissage. Les expériences des neuropsychologues montrent par exemple qu’une nuit de sommeil permet de mémoriser plus facilement des informations engrangées la veille et déclarées importantes avant de s’endormir.
Il existe une corrélation entre la taille de l’hippocampe et les performances mnésiques : la mémoire de travailN192 récupère des informations issues de la mémoire sensorielleN193 pour les entreposer dans la mémoire à long termeN194. La taille de l’hippocampe diminue avec l’âge, mais tous les jours de nouvelles cellules sont créées pour remplacer celles qui disparaissent, sous condition que le processus de mémorisation (dont une phase incontournable se situe pendant le sommeil) soit régulièrement sollicité.
Quelques indications pour une amélioration du sommeil sont données dans mon article Une éducation du sommeil. Des travaux récents — voir mon article sur le sommeil — montrent qu’un sommeil quotidien de trop longue durée peut aussi être annonciateur d’accident vasculaire cérébral (AVCN195) chez une personne âgée.
⇪ Se réconcilier avec l’involontaire
J’ai développé la notion de gymnastique involontaire dans le cadre du chapitre sur l'exercice. Sans revenir sur les détails, voici la clé des pratiques semi-involontaires : se mettre à l’écoute des sensations. Il s’agit des sensations internes, qu’il convient de ne pas confondre avec le « ressenti » qui en est une interprétation. Cette écoute est facilitée par la découverte des paramètres des sensations et des besoins qu’elles signalent (Le Corps accordéN43, p. 60–66).
Phil Maffetone l’exprime avec des mots différents (2017N196) :
Les chats, les hamsters et de nombreux autres animaux ont un cerveau très curieux. Mais c’est peut-être l’être humain qui possède les capacités cognitives les plus étendues, car nous sommes plus que de simples curieux : nous réfléchissons, nous cherchons un sens à la vie et nous cherchons à nous amuser plus que les autres créatures.
Grâce à notre incroyable créativité, nous expérimentons nos découvertes personnelles les plus importantes et même les plus anodines en apparence. C’est l’un des moyens par lesquels nous survivons en tant qu’espèce et avons développé la capacité de profiter de la vie bien au-delà de la simple existence pour se reproduire.
Cependant, nous sommes aussi des animaux de troupeau, et nous avons développé des moyens d’exister bien au-delà de la survie de base. Par exemple, nous avons beaucoup plus de choix en matière de nourriture, surtout de mauvaise qualité, que la plupart des animaux sauvages, et en raison de notre succès en tant qu’espèce, la nourriture est également plus abondante — pour beaucoup, beaucoup trop. En outre, nous sommes soumis à des forces sociales — des influences marketing telles que l’internet, la télévision et la publicité imprimée — qui exercent un contrôle sur nos choix.
Nous nous épanouissons mieux au sein du troupeau. Or, notre société a pris un mauvais virage. Nous perdons trop souvent notre curiosité et suivons des directions aveugles, comme des zombies s’égarant dans un mauvais rêve.
La réhabilitation de l’involontaire paraît aller de soi, à première vue. Or c’est un chemin semé d’embûches, tellement nous avons été conditionnés à recourir à des thérapies pour effacer le moindre symptôme : fièvre, douleur, tension, fatigue… Ce conditionnement est renforcé par la croyance qu’il suffirait de se détourner de la médecine « allopathique » pour « revenir à la Nature » — boire des tisanes ou consulter des ostéopathes, chiropracteurs, homéopathes, acupuncteurs, etc., à l’apparition du moindre bobo ! Je n’ai rien contre ces pratiques, ma critique est seulement celle d’une dépendance thérapeutique qui ne se reconnaît pas comme telle.
La fuite vers un « naturel » fantasmé et la consommation de thérapies « alternatives » sont concomitantes à l’attirance vers une pensée magique défiant la rationalité. L’irrationnel peut même se draper de scientificité en détournant le vocabulaire de la physique quantique (Monvoisin R, 2011N197 ; Delteil A, 2024N198). Il est désespérant d’être confronté à une telle démission de la pensée critique chez des professionnel·le·s de santé ayant suivi un cursus universitaire. Encore plus de lire ou entendre leurs conseils prodigués sur le web ou dans des conférences publiques, face à un auditoire déjà prisonnier de ces systèmes de croyance. Le « New-Age »N1 continue à faire beaucoup de dégâts…
⇪ ▷ Liens
🔵 Notes pour la version papier :
- Les identifiants de liens permettent d’atteindre facilement les pages web auxquelles ils font référence.
- Pour visiter « 0bim », entrer dans un navigateur l’adresse « https://leti.lt/0bim ».
- On peut aussi consulter le serveur de liens https://leti.lt/liens et la liste des pages cibles https://leti.lt/liste.
- N1 · sres · New Age – Wikipedia
- N2 · 5x0h · Alice Herz-Sommer : pianist and oldest known Holocaust survivor dies aged 110
- N3 · psje · Alice Sommer Herz – Wikipedia
- N4 · ipge · Ouvrage “Live Young Forever” – Jack Lalanne
- N5 · z4tv · Paléophil (2023). Vieillesse et inconfort
- N6 · wn5l · Espérance de vie humaine – Wikipedia
- N7 · kxnn · Espérance de vie en bonne santé – Wikipedia
- N8 · lvbs · L’espérance de vie “en bonne santé” des Français reste stable
- N9 · ijxs · Méthode de Sullivan
- N10 · 42iz · France : health system review 2015
- N11 · 71ej · Système d’information sur les espérances de vie et espérances de santé européennes (EHLEIS)
- N12 · kj28 · Zone bleue (longévité) – Wikipedia
- N13 · roqm · Girard M (2011). Ouvrage “Médicaments dangereux : à qui la faute ?” – Marc Girard
- N14 · fy03 · Site Web du Dr Marc GIRARD
- N15 · f0c4 · Radiation définitive du Dr Marc Girard
- N16 · b164 · Karppinen H et al. (2016). Do you want to live to be 100 ? Answers from older people
- N17 · x3zp · Satizabal CL et al. (2016). Incidence of Dementia over Three Decades in the Framingham Heart Study
- N18 · 0g7l · Girard, M (2011). Médicaments dangereux chez les personnes âgées. Site Web du Dr Marc Girard.
- N19 · ethj · Iatrogénèse – Wikipedia
- N20 · 8479 · Trou de la Sécu : la “solidarité nationale” à contresens
- N21 · a5en · Stéatose hépatique non alcoolique – Wikipedia
- N22 · g8w1 · Une épidémie de NASH menacerait la France. Vraiment ?
- N23 · bthr · Goldman Sachs asks in biotech research report : ‘Is curing patients a sustainable business model?’
- N24 · 7ne8 · “Guérir les patients est-il un business model durable ?” Goldman Sachs
- N25 · tshx · Pr Gabriel Perlemuter : “Le traitement le plus prometteur contre la NASH ? Arrêter la junk food !”
- N26 · hsg6 · Christofferson T (2019). Ouvrage “Curable : How an Unlikely Group of Radical Innovators is Trying to Transform our Health Care System” – Travis Christofferson
- N27 · p971 · Fresh Food Farmacy – Improving health through education and food
- N28 · vpbc · Fresh Food Farmacy : A Randomized Controlled Trial
- N29 · xtg6 · Hémoglobine glyquée – HbA1c – Wikipedia
- N30 · g9v1 · Intermountain Healthcare
- N31 · t4zu · Benzodiazépine – Wikipedia
- N32 · hx9c · Pichetti, S et al. (2026). En France, les personnes âgées consomment trop de benzodiazépines, et en méconnaissent les risques. The Conversation.
- N33 · gngw · Maladie infectieuse – Wikipedia
- N34 · 9pg4 · Maladies non transmissibles – OMS
- N35 · u6c7 · 2018 must be the year for action against NCDs
- N36 · v0w6 · Price WA (2003). Ouvrage “Nutrition and Physical Degeneration – A Comparison of Primitive and Modern Diets and Their Effects” – Weston A. Price
- N37 · gtq5 · Laboratoire : Évolution des Régulations Endocriniennes
- N38 · 2taf · Ouvrage “Le Cerveau endommagé : comment la pollution altère notre intelligence et notre santé” – Barbara Demeneix
- N39 · vb2i · Khaw KT et al. (2008). Combined impact of health behaviours and mortality in men and women : the EPIC-Norfolk prospective population study
- N40 · 75nv · Exceptional longevity in men : modifiable factors associated with survival and function to age 90 years
- N41 · e23c · Hypertension artérielle – Wikipedia
- N42 · ax4r · Physicians’ Health Study – Harvard
- N43 · bphq · Bel, A (2014). Le Corps accordé : Pour une approche raisonnée de la santé et du soin de soi. Le Tilt.
- N44 · lt12 · Évaluation de l’efficacité de la pratique de l’ostéopathie – 2012
- N45 · i075 · Diagnostic de la dénutrition chez la personne de 70 ans et plus (HAS)
- N46 · utdm · Avis de l’AFSSA sur l’évaluation des besoins nutritionnels chez les personnes âgées fragiles ou atteintes de certaines pathologies afin de définir des références nutritionnelles permettant d’adapter leur prise en charge nutritionnelle – PDF
- N47 · 4h1k · L’alimentation chez le sujet âgé : tordre le cou aux idées fausses
- N48 · 6k60 · Fibroscopie œso-gastro-duodénale
- N49 · b4lg · Gastrite – Wikipedia
- N50 · mm8q · Ulcère – Wikipedia
- N51 · jmb1 · Meroño T et al. (2022). Animal Protein Intake Is Inversely Associated With Mortality in Older Adults : The InCHIANTI Study
- N52 · 2fso · Sarcopénie – Wikipedia
- N53 · vsas · Ostéoporose – Wikipedia
- N54 · o5vi · Cameron, M et al. (2017). The effects of dietary protein intake on appendicular lean mass and muscle function in elderly men : a 10-wk randomized controlled trial. The American Journal of Clinical Nutrition 106, 6 : 1375–1383.
- N55 · 4to6 · Inflammation – Wikipedia
- N56 · v0cj · Bourre, JM (2012). La chrono-diététique. Paris : Odile Jacob.
- N57 · 06h8 · L’étude des Trois Cités
- N58 · mvpj · Maladie d’Alzheimer – Wikipedia
- N59 · 0y9v · Oméga‑6 – Wikipedia
- N60 · kqzi · Oméga‑3 – Wikipedia
- N61 · 095s · Démence – Wikipedia
- N62 · yo5t · Bourre, JM (2006). La nouvelle diététique du cerveau. Paris : Odile Jacob.
- N63 · 4vhf · Bourre, JM (2004). La vérité sur les oméga‑3. Paris : Odile Jacob.
- N64 · gq3l · The Relationship of Dietary Lipid Intake and Age-Related Macular Degeneration in a Case-Control Study
- N65 · tw5h · Antioxydant – Wikipedia
- N66 · jnxd · Lutéine – Wikipedia
- N67 · cbfw · Zéaxanthine – Wikipedia
- N68 · fij6 · Dégénérescence maculaire liée à l’âge (DMLA) – Wikipedia
- N69 · q5gg · Associations Between Intermediate Age-Related Macular Degeneration and Lutein and Zeaxanthin in the Carotenoids in Age-Related Eye Disease Study
- N70 · mani · Lycopène – Wikipedia
- N71 · zu8w · Hypertrophie bénigne de la prostate – Wikipedia
- N72 · dc13 · Glutathion – Wikipedia
- N73 · 9ihl · Mélatonine – Wikipedia
- N74 · ct9o · Video “The MOST POWERFUL Antioxidant is Melatonin, NOT Glutathione” – Eric Berg
- N75 · a3u9 · Diabète de type 2 – Wikipedia
- N76 · t1tr · Dubuc B et al. (2012). Malbouffe et Alzheimer : des liens plus étroits qu’on pensait
- N77 · uy2s · Coenzyme Q10 – Wikipedia
- N78 · 65at · Zhang Y et al. (2016). Decreased Brain Levels of Vitamin B12 in Aging, Autism and Schizophrenia
- N79 · e23y · Acide méthylmalonique – Wikipedia
- N80 · 5l8d · Acide méthylmalonique – urines
- N81 · so8j · Vitamin B‑12 status, particularly holotranscobalamin II and methylmalonic acid concentrations, and hyperhomocysteinemia in vegetarians
- N82 · enoy · Kresser C (2013). What Everyone (Especially Vegetarians) Should Know About B12 Deficiency
- N83 · l01t · Les compléments alimentaires, une nouvelle approche santé
- N84 · tdhf · Collagène – Wikipedia
- N85 · k89c · Association of Bone Mineral Density and Dementia : The Rotterdam Study
- N86 · a5mx · Rose, M (2018). Evolutionary Biology of Diet, Aging, and Mismatch. Ancestral Health Symposium. YouTube video.
- N87 · hr8y · How to Reverse Type 2 Diabetes, The Quick Start Guide
- N88 · dll6 · National Health Service – Royaume-Uni – Wikipedia
- N89 · x6fy · Diabetes cases soar by 60 % in past decade
- N90 · x9lp · Dialyse – Wikipedia
- N91 · 5m77 · Infarctus du myocarde – Wikipedia
- N92 · px31 · Insuffisance cardiaque chez l’humain – Wikipedia
- N93 · 1b6m · DiNicolantonio JJ et al. (2013). Added Fructose : A Principal Driver of Type 2 Diabetes Mellitus and Its Consequences – PDF
- N94 · mli8 · Carrio C (2012). Faut-il se méfier des fruits ?
- N95 · yys4 · Maffetone, P (2015). The Endurance Handbook : How to Achieve Athletic Potential, Stay Healthy, and Get the Most Out of Your Body. Skyhorse Publishing.
- N96 · w5an · La prise d’antibiotiques est associée au risque de diabète
- N97 · zad3 · Antal, BB et al. (2025). Brain aging shows nonlinear transitions, suggesting a midlife “critical window” for metabolic intervention. PNAS 122, 10 : e2416433122
- N98 · ngqz · A cell-killing strategy to slow aging passed its first test this year
- N99 · 6q20 · Autophagie – Wikipedia
- N100 · pk8m · Autophagie et cancer : une arme à double tranchant
- N101 · mi55 · Maladies liées à l’âge : et si des défauts de repli des protéines étaient en cause ?
- N102 · alc0 · Mitochondrie – Wikipedia
- N103 · g2gs · Organite – Wikipedia
- N104 · 7gdc · Cytoplasme – Wikipedia
- N105 · e3yx · Apoptose – Wikipedia
- N106 · uqbf · Maladie mitochondriale – Wikipedia
- N107 · jika · Learn more about Mitochondrial Diseases
- N108 · t07u · Targeting mitochondrial function to treat optic neuropathy
- N109 · d0g0 · Kim JA et al. (2008). Role of Mitochondrial Dysfunction in Insulin Resistance
- N110 · idda · Télomère – Wikipedia
- N111 · 6qeo · Adénosine triphosphate (ATP) – Wikipedia
- N112 · jdt9 · Dérivé réactif de l’oxygène (ROS) – Wikipedia
- N113 · 2wct · Respiration cellulaire – Wikipedia
- N114 · w2di · Clyde, S (2023). “Little Creatures” – Mitochondrial Transplants. Site “For Better Science”.
- N115 · 2x6e · Sélénium – Wikipedia
- N116 · g14l · Magnésium – Wikipedia
- N117 · qjiv · Resvératrol – Wikipedia
- N118 · 3ptn · Les cellules sénescentes éléments clé du vieillissement – l’apport des compléments alimentaires dans la lutte contre la sénescentes cellulaire et tissulaire – Stimuler les cellules souches et la mitophagie pour régénérer les tissus
- N119 · hflb · Syndrome inflammatoire – Wikipedia
- N120 · 8iee · Aging of the Immune System as a Prognostic Factor for Human Longevity
- N121 · kqvd · L’inflammation de bas grade ou inflammation systémique
- N122 · p06b · Entzündungsaltern (Inflammaging) – Wikipedia
- N123 · ee2n · Lymphocyte T – Wikipedia
- N124 · 7rsf · Cytomégalovirus – Wikipedia
- N125 · 712o · Virus d’Epstein-Barr – Wikipedia
- N126 · 6ntd · Allèle – Wikipedia
- N127 · g6i8 · Homozygotie – Wikipedia
- N128 · khl1 · Hétérozygotie – Wikipedia
- N129 · fufq · Cytokine – Wikipedia
- N130 · yqsd · Biologie des systèmes – Wikipedia
- N131 · k15q · Causes of falls
- N132 · nvdf · Obésité sarcopénique et altérations du métabolisme protéique musculaire
- N133 · kj3y · Myocarde – Wikipedia
- N134 · br8z · Syndrome coronarien aigu – Wikipedia
- N135 · 6lok · Myalgie – Wikipedia
- N136 · u1zr · Tendinite – Wikipedia
- N137 · tqob · Cachexie – Wikipedia
- N138 · e0u3 · Adami R et al. (2018). Reduction of Movement in Neurological Diseases : Effects on Neural Stem Cells Characteristics. Front. Neurosci. 12.
- N139 · 6lo6 · Zone sous-ventriculaire – Wikipedia
- N140 · kwvl · L’acide lactique et les lactates
- N141 · jxbl · Facteur neurotrophique dérivé du cerveau (BDNF) – Wikipedia
- N142 · 8sl3 · Shimada H et al. (2014). A large, cross-sectional observational study of serum BDNF, cognitive function, and mild cognitive impairment in the elderly
- N143 · 7om1 · 8 Ways To Increase BDNF Levels (Brain-Derived Neurotrophic Factor)
- N144 · qm6d · Camptocormia – Wikipedia
- N145 · kpsf · Aérobie – Wikipedia
- N146 · v9ej · Indice de masse corporelle ‑IMC – Wikipedia
- N147 · j5il · Sahakyan KR et al. (2015). Normal-Weight Central Obesity : Implications for Total and Cardiovascular Mortality
- N148 · 9gry · Abdominal obesity – Wikipedia
- N149 · qhfo · The Many Paradoxes of Our Modern World : Is There Really an Obesity Paradox or Is It Only a Matter of Adiposity Assessment ?
- N150 · xt5s · Obesity paradox – Wikipedia
- N151 · w6ci · Entraînement fractionné de haute intensité – HIIT – Wikipedia
- N152 · f2l4 · Norren K et al. (2015). Behavioural changes are a major contributing factor in the reduction of sarcopenia in caloric-restricted ageing mice
- N153 · sqap · Study on mice : Exercising later in life can keep your muscles young
- N154 · it01 · Densité minérale osseuse – Wikipedia
- N155 · icwy · Glycine (acide aminé) – Wikipedia
- N156 · 71uu · Consommation maximale d’oxygène (VO2max) – Wikipedia
- N157 · v2fc · Hormone de croissance humaine – HGH – Wikipedia
- N158 · awy2 · Testostérone – Wikipedia
- N159 · 1gl8 · The Definitive Guide to Low Level Aerobic Activity
- N160 · lzh7 · Video “Micro Workouts | How To and Benefits” – Mark Sisson
- N161 · glk8 · Cardiovascular and skeletal muscle health with lifelong exercise
- N162 · qt0n · Muscle squelettique – Wikipedia
- N163 · 66cs · Fear of falling – Wikipedia
- N164 · le1m · Hanna, T (2020). Le Mythe du vieillissement. Caen : Ressources Primordiales.
- N165 · wttc · Fascia – Wikipedia
- N166 · f4s8 · Yukido – soins et santé
- N167 · a7u2 · Le souvenir du corps
- N168 · bgjt · Marche nordique – Wikipedia
- N169 · 45y8 · La marche qui soigne (Jacques-Alain Lachant, 2013). Payot.
- N170 · iutk · La légèreté qui soigne
- N171 · sq3q · Proprioception – Wikipedia
- N172 · hu0y · Video “Balance Exercises for Seniors & Fitness Beginners”
- N173 · gjkp · Cerveau – Wikipedia
- N174 · sa7i · Adult hippocampal neurogenesis is abundant in neurologically healthy subjects and drops sharply in patients with Alzheimer’s disease
- N175 · vhds · Hippocampe (cerveau) – Wikipedia
- N176 · 542o · Distinct Brain and Behavioral Benefits from Cognitive vs. Physical Training : A Randomized Trial in Aging Adults
- N177 · 8mwa · Strategic Memory Advanced Reasoning Training (SMART)
- N178 · 3895 · Imagerie par résonance magnétique – IRM – Wikipedia
- N179 · n6dk · Déclin cognitif : du sport et de l’entrainement cérébral pour garder un cerveau en pleine forme
- N180 · 5kpe · Cognitive Aging : Progress in Understanding and Opportunities for Action
- N181 · bioe · Benefits of Occupational Therapy in Dementia Patients : Findings from a Real-World Observational Study
- N182 · oaes · Meditation and Music Improve Memory and Cognitive Function in Adults with Subjective Cognitive Decline : A Pilot Randomized Controlled Trial
- N183 · ptle · Lamb SE et al. (2018). Dementia And Physical Activity (DAPA) trial of moderate to high intensity exercise training for people with dementia : randomised controlled trial
- N184 · 8lfx · Les programmes d’exercices contre la démence ne ralentissent pas le déclin cérébral
- N185 · vkcb · Speed of processing training results in lower risk of dementia
- N186 · f42s · Ischémie – Wikipedia
- N187 · cs0n · Dehydration linked to worsening stroke conditions
- N188 · 10ni · Déshydratation (médecine) – Wikipedia
- N189 · njpi · Diurétique – Wikipedia
- N190 · vwym · Seitai – Wikipedia
- N191 · necd · Glycogène – Wikipedia
- N192 · 2k16 · Mémoire de travail – Wikipedia
- N193 · 9aty · Registre sensoriel – Wikipedia
- N194 · 1vqw · Mémoire à long terme – Wikipedia
- N195 · jrzg · Accident vasculaire cérébral – AVC – Wikipedia
- N196 · r3pz · The Missing Key to MAF
- N197 · hg3h · Monvoisin, R (2011). Quantox : l’art d’accommoder le mot quantique à toutes les sauces. Bulletin de l’Union des Physiciens 105, 935 : 679–700.
- N198 · sqq4 · Delteil, A (2024). Bien-être et fausse médecine : quand la physique quantique est récupérée par les pseudosciences. Site The Conversation.
Article créé le 12/09/2015 - modifié le 20/02/2026 à 09h27 • 12 774 visites






 12774
12774


3 thoughts on “Vivre bien et longtemps”