Quand cette page a été créée, en mars 2020, j’espérais son achèvement d’ici quelques semaines ou quelques mois. Un an plus tard, il m’a fallu ajouter l’année « 2020 » aux dates des articles cités en référence, mettre des verbes à l’imparfait et des affirmations au conditionnel, puis scinder la page en plusieurs articles (voir le menu à droite)…
De nombreux avis « officiels » sur cette crise sanitaire ont été réfutés depuis le début de ma rédaction. Ces réfutations ne sont pas toutes à jour et demanderaient un travail journalistique au-delà du temps que je peux y consacrer. L’histoire se construit donc graduellement, sans prétention de vérité autre que celle de consensus énoncés par les « leaders » scientifiques et politiques.
Sommaire
⇪ Veille scientifique CoVID-19 : un défi
Fin août 2020, en relisant des passages de cet article modifié presque au quotidien pendant les six premiers mois de l’année, je m’étais déjà rendu compte de la difficulté à présenter une synthèse cohérente des publications et avis qui s’expriment sous l’autorité de « la science »… Cette autorité est aujourd’hui mise en doute par une fraction des populations touchées par la pandémie, y compris celles qui appartiennent à l’élite scientifique.
Sans doute est-ce principalement un problème de communication : les responsables politiques et les autorités sanitaires ont elles-même baigné dans le flot chaotique d’informations inhérent à la méconnaissance d’une pandémie nouvelle, de ses causes et des moyens de la freiner ou d’y mettre fin. Les injonctions et obligations se sont succédées, parfois contradictoires, voire mensongères, sans autre justification que la recherche de compromis et l’urgence de « faire quelque chose » qui n’a pas toujours le même sens pour les professionnels de santé et les élus… Les facteurs économiques et sociaux se sont révélés déterminants, là où on ne s’y attendait pas, dans des pays réputés pour la qualité de leur système de santé. D’un côté, la pénurie de matériel, de médicaments, de ressources humaines. De l’autre, l’indécente spéculation financière de groupes pharmaceutiques et l’asservissement à leur agenda de gouvernants qui s’érigent en pionniers de la prévention. Tout cela ne peut qu’alimenter les théories de complot qui, c’est bien connu, reposent en partie sur des données vérifiables !
En ce qui concerne la presse scientifique, le bilan est plutôt catastrophique car la quantité et la vitesse de publication sous couvert d’urgence ont fortement dégradé la qualité des articles. Les lecteurs, pour beaucoup de simples citoyens à la recherche de références scientifiques, sont souvent tombés dans le panneau des revues prédatrices dont j’ai parlé dans Ma démarche… Mais les équipes de recherche elles-mêmes, sous la pression de communiquer leurs résultats, en ont aussi fait usage plus ou moins sciemment. Jaime A. Teixeira da Silva écrivait (16 juin 2020A95) :
La pandémie COVID-19, qui a conduit à un flot d’articles et de pré-publications, a posé de multiples défis à l’édition académique, le plus évident étant l’intégrité durable sous la pression de publier rapidement. Il existe des risques liés à ce rapport du volume à la vitesse. De nombreuses lettres, éditoriaux et articles censés être « évalués par des pairs » dans des revues classées et indexées ont été publiés en quelques jours, ce qui suggère que l’examen par les pairs était soit éphémère, soit inexistant, ou que les articles étaient rapidement approuvés par les éditeurs en fonction de leur intérêt perçu et de l’actualité, plutôt que sur leur valeur académique intrinsèque. Dans les cercles de l’édition académique, la revendication d’un « examen par les pairs » alors qu’en fait elle n’a pas été menée est une caractéristique fondamentale de « l’édition prédatrice », également un élément “fake” qui peut saper les efforts de ces dernières années pour instaurer la confiance dans la crise des publications périodiques florissantes. Alors que le monde est toujours centré sur la CoVID-19, la question de « l’édition prédatrice » est ignorée ou ne reçoit pas suffisamment d’attention. Les risques pour la communauté scientifique, l’édition universitaire et, en fin de compte, la santé publique sont en jeu lorsque l’édition abusive et prédatrice n’est pas remise en question. […]
Des membres du public, de jeunes étudiants, des chercheurs en début de carrière, des médias avides d’attrape-clics, ou des universitaires incapables d’évaluer de manière critique le contenu académique et scientifique et les défauts de la littérature biomédicale, sont les plus à risque d’être porteurs de désinformation, alimentée par la propagande charriée par les médias sociaux. […]
À titre d’exemple extrême [lien], un « article de recherche » sur le COVID-19 qui prétend être évalué par des pairs et dont le DOI [identifiant pérenne] est invalide, contient 38 pages de pseudo-science apparemment concoctée presque entièrement sans rapport avec la CoVID-19. Cet article a été rédigé par une équipe de sept auteurs, vraisemblablement pseudonymes ou faux, qui utilisent deux faux établissements universitaires (California South University et American International Standards Institute) […]. Cet « article » cite 348 références qui sont à 100 % des auto-citations, la plupart susceptibles d’améliorer frivolement les métriques des profils Google Scholar et ResearchGate de l’auteur principal « Alireza Heidari ». De telles attaques effrontées contre l’intégrité académique, soutenues par des éditeurs tout aussi faux ou non savants qui ont accepté cette pseudo-science en quelques jours, devraient envoyer un message fort et très effrayant aux universités mondiales selon lesquelles l’intégrité de leurs propres recherches valides pourrait être progressivement érodée par la capacité de faussaires pseudo-universitaires, clairement perturbateurs, anti-scientifiques et d’éditeurs tout aussi corrompus à faire proliférer ce type de science factice, incontestée et non menacée.
Sans surprise, de nombreux articles scientifiques sur la CoVID-19 ont été rétractés par leurs auteurs ou retirés des publications — voir le dossier de Retraction Watch (2020N1). Mais ce n’est que la face visible de l’iceberg…
➡ Tout n’est pas si sombre ! Lire mes articles COVID-19 : traitement et CoVID-19 : immunité, style de vie.
Une autre source de confusion est la qualité très variable des blogs supposés apporter un regard critique sur un discours « officiel » où « le politique » a pris le pas au détriment des données scientifiques ouvertes à discussion. Dans tous les pays, les responsables des politiques sanitaires, quelle que soit leurs compétences, n’ont fait qu’adhérer à des éléments de langage qui les protégeaient d’accusations de « complotisme », voire « d’extrême-droite » si leurs propos discordants avaient été cités à des fins électorales.
Ces termes « complotisme » et « extrême-droite » apparaissent ad nauseam dans des articles visant à « tirer sur tout ce qui bouge » — voir par exemple Désinformation du réseau Réinfocovid/CSI (Samuel A, 2022A41), un amalgame de propos diffamatoires et d’informations exactes bien que dénuées de tout argumentaire.
La qualité des blogs « indépendants » est elle aussi très variable. Certains auteurs — pour beaucoup des retraités de l’enseignement ou de la recherche — s’abritent derrière leurs diplômes pour afficher un avis dans des domaines qu’ils ne maîtrisent pas. Ils citent pour cela les conclusions d’autres articles (ou des vidéos) sans prendre la peine de documenter leurs réfutations. Leurs citations sont en général exactes, au niveau de la traduction, mais les commentaires révèlent l’inculture du rédacteur. Une bonne pratique de documentation scientifique exigerait que les commentaires soient aussi empruntés à des scientifiques du même domaine. Tout cela demande beaucoup de temps : parfois suivre d’interminables échanges sur PubPeerN2… Une maîtrise insuffisante de la grammaire ou de la typographie (espaces avant/après ponctuation, abus des majuscules etc.) contribue aussi à la disqualification de ces sites.
⇪ Stratégies

L’article de Léo Goltzmann, Coronavirus : le surprenant modèle anglais, publié le 16 mars 2020 sur Planet.fr était incomplet, mais on comprend que les médias en France aient rarement évoqué ce qui s’annonçait en Angleterre à cette époque (Hunter DJ, 20 mars 2020A138)…
Il y était prédit qu’une fois que 60 % (d’autres estimaient 75 à 80 %) de la population auraient été touchés par le coronavirus, l’immunité « de troupeau » devrait interrompre l’épidémie — du moins tant que cette immunité reste effective, dont on ne connaît pas la duréeN3… Toutefois, si l’on ne prenait pas en charge avec efficacité les personnes gravement malades, environ 1 % risquaient de mourir dans des conditions dramatiques.
En nombre, cela signifierait 53 x 80 / 100 = 42 millions de personnes touchées en Angleterre, soit 420 000 morts — à peu près (en quelques mois ?) le même nombre qu’en 9 ans de guerre en Syrie ! Après un bricolage de chiffres, le 16 mars 2020, l’épidémiologiste Neil Ferguson, dans un rapport de l’Imperial College de Londres, prévoyait « seulement » 250 000 morts en cas de maintien de cette stratégie d’acquisition d’une immunité de groupe. David Richards et Konstantin Boudnik ont écrit que « la modélisation de Neil Ferguson pourrait être l’erreur logicielle la plus dévastatrice de tous les temps » (16 mai 2020N4). Ferguson était, il est vrai, un récidiviste… Il avait prophétisé, dans les années 1990, 150 000 morts de la « maladie de la vache folle » (au final : 177), et, en 2005, 200 millions de morts de la grippe aviaire (au final : 440).
La prédiction effrayante de Planet.fr a convaincu le premier ministre Boris Johnson de changer son fusil d’épaule. Frappé à son tour par la maladie malgré un optimisme « churchillien » — I continued shaking hands ! — il a pu mesurer les conséquences, dès le 7 avril, du retard pris à la mise en place de mesures visant à ralentir la progression de la pandémie.
La stratégie d’acquisition d’une l’immunité collective a été, selon les dires de leur Premier ministre Mark Rutte, celle des Pays-Bas le 16 mars 2020N5 : « laisser faire » tout en s’efforçant de mettre à l’abri les personnes les plus vulnérables.
Même en l’absence de confinement, les mesures de « distanciation sociale » et la prise en charge immédiate de personnes testées positives (notamment en utilisant la chloroquine fabriquée dans ce pays) se traduisaient aux Pays-Bas, le 25 mars 2020, par un aplatissement de la courbe d’évolution (par rapport au modèle mathématique/magique ?) qui laissait supposer que la stratégie de circulation du virus pourrait s’avérer efficace. La plupart des personnes décédées étaient dans la tranche d’âge de 80 à 84 ans. L’approche adoptée par la suite était une série de recommandations pour limiter les contacts et rester à domicile autant que possible, l’essentiel étant de protéger les personnes âgées ou vulnérablesN6.
La Suède a suivi la même stratégie de refus du confinement généralisé et d’isolation des personnes fragiles. Le 8 avril 2020, une amie résidente suédoise nous écrivait :
Ici en Suède nous ne sommes toujours pas confinés, pas testés, on affirme toujours que les masques c’est bullshit et que le lavage de mains suffit bien. Les formations pour adultes et le lycée sont fermés, le reste de la société tourne quasi normalement. […] Les consignes sont d’aller travailler tant que pas de symptômes sans isolement même si tu vis avec un covid+. Ajoutez à ça que nous sommes sommes en queue de peloton pour l’équipement en réanimation parmi les pays de l’OCDE et qu’avant la crise du Corona le système de soin a vécu des pénuries de gants et désinfectants car tout fonctionne à flux tendus.
Johan Norberg (trad. Bérengère Viennot) signalait toutefois, fin avril, que malgré une forte mortalité dans les maisons de retraite et sans confinement strict, le pays semble dans la moyenne de ses voisins européens en matière de décès liés au virus (22 avril 2020A126) :
Comment la Suède peut-elle s’en sortir aussi bien, malgré les prédictions ? Alors qu’il était annoncé que le confinement obligatoire était la seule planche de salut ? Eh bien parce que les modèles ne prévoient que deux configurations : soit le confinement avec blocage total de l’économie, soit aucun changement dans les comportements. Ils ne prennent pas en compte le fait que les Suédois·es aient pu adopter volontairement les comportements sanitaires nécessaires à la limitation de la propagation du virus. Or, c’est pourtant ce qu’il s’est passé.
Les hôpitaux suédois n’ont pas connu l’encombrement de ceux des pays voisins qui pratiquaient le confinement. Norberg concluait (17 avril 2020A127) :
Nous ne savons pas encore si le modèle suédois est meilleur ou pire. Ce que nous savons, c’est que la Suède n’a pas réprimé les libertés fondamentales comme les autres, et n’a pas détruit la société et l’économie dans la même mesure.
Comme Hippocrate aurait pu le dire : « D’abord, ne pas nuire. »
Début juin, toutefois, Anders Tegnell, l’épidémiologiste responsable du contrôle de la pandémie en Suède, a reconnu que la mortalité avait été excessive en comparaison à ses voisins immédiats : 4542 décès pour 10 millions d’habitants, alors qu’ils n’étaient que 580 au Danemark pour 5.8 millions d’habitants, 237 en Norvège pour 5.3 millions et 321 en Finlande pour 5.5 millions. Trop de décès ont eu lieu dans des maisons de retraite dont les résidents étaient insuffisamment isolés ; près de la moitié des malades n’ont pas été soignés ou ont été envoyés en soins palliatifs. Il admettait qu’un changement de stratégie serait nécessaire en cas de réplique, sans toutefois remettre en cause les décisions qui avaient été prises (3 juin 2020A98).
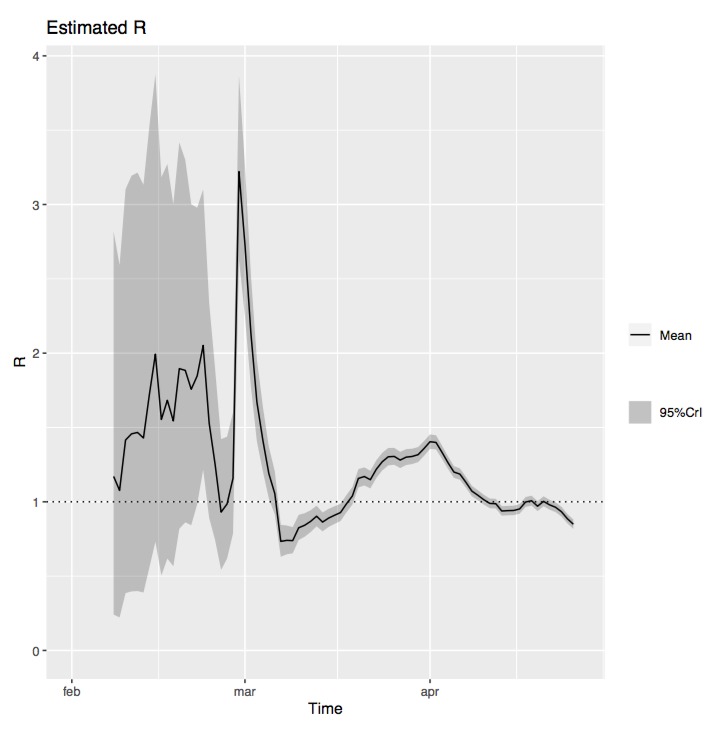
Fin avril 2020, l’agence de santé publique suédoise a annoncé que le taux de reproduction R0 du virus SARS-Cov‑2 était tombé à 0.85 ± 0.02, autrement dit que l’épidémie régressait puisque ce nombre est inférieur à 1 (29 avril 2020A120). Le 21 mai 2020, la même agence estimait à « un peu plus de 20% » la proportion d’habitants de Stockholm ayant contracté le virus.
Ces données semblaient indiquer que la stratégie mise en œuvre était adéquate — sans effet dévastateur sur l’économie et la vie sociale. Toutefois, la ministre des finances Magdalena Andersson a reconnu que la Suède était confrontée à la pire crise économique depuis la Seconde guerre mondiale, comparable en cela aux autres pays de l’Union européenne. Toutefois, sachant qu’une partie importante de son PIB est liée aux exportations, on peut se demander si cette crise touchait pareillement le commerce local, les services et l’artisanat.
À mi-août 2020, les courbes de mortalité restaient plates en Suède, ce qui faisait dire à certains que l’immunité collective pourrait déjà entrer en jeu grâce à la libre circulation du virus. Gibert Berdine, professeur associé de médecine à l’Université du Texas et militant “libertarian”, compare les résultats de la Suède avec ceux de villes ou états aux USA qui ont appliqué des mesures plus ou moins strictes de verrouillage de l’économie (15 août 2020A89) :
Les données suggèrent que les verrouillages n’ont empêché aucun décès dû au covid-19. Au mieux, ils ont retardé la mortalité pendant une courte période, mais ils ne peuvent pas être poursuivis à long terme. Il semble probable que l’on n’aura même pas à comparer la récession économique à la perte de vies, car le nombre final de morts après des verrouillages autoritaires dépassera très probablement le nombre de décès dus au fait de laisser les gens choisir comment gérer leurs propres risques. Après avoir pris en compte la dépression économique sans précédent, l’histoire jugera probablement ces verrouillages comme la plus grande erreur politique de cette génération. La CoVID-19 ne sera pas vaincue, nous devrons apprendre à coexister avec elle. La seule façon dont nous pouvons apprendre la meilleure façon de faire face à la CoVID-19 est de laisser les individus gérer leurs propres risques, observer les résultats et apprendre de leurs erreurs. Le monde a une grande dette envers la Suède pour avoir donné l’exemple que nous pourrions tous suivre.
En examinant les données de l’Illinois, Berdine suggérait que « le verrouillage a effectivement ralenti le taux de transmission chez les jeunes et en bonne santé, mais a également permis un délai plus long pour la transmission des jeunes aux personnes âgées ». Il admettait toutefois qu’il faudrait attendre de voir si une reprise d’épidémie aurait lieu en Suède le prochain hiver ou au printemps 2021 pour confirmer ce qu’il estime être un succès. Sans oublier que ces comparaisons ne prennent pas en compte la densité de population (faible en Suède) qui est un facteur important du risque de transmission.
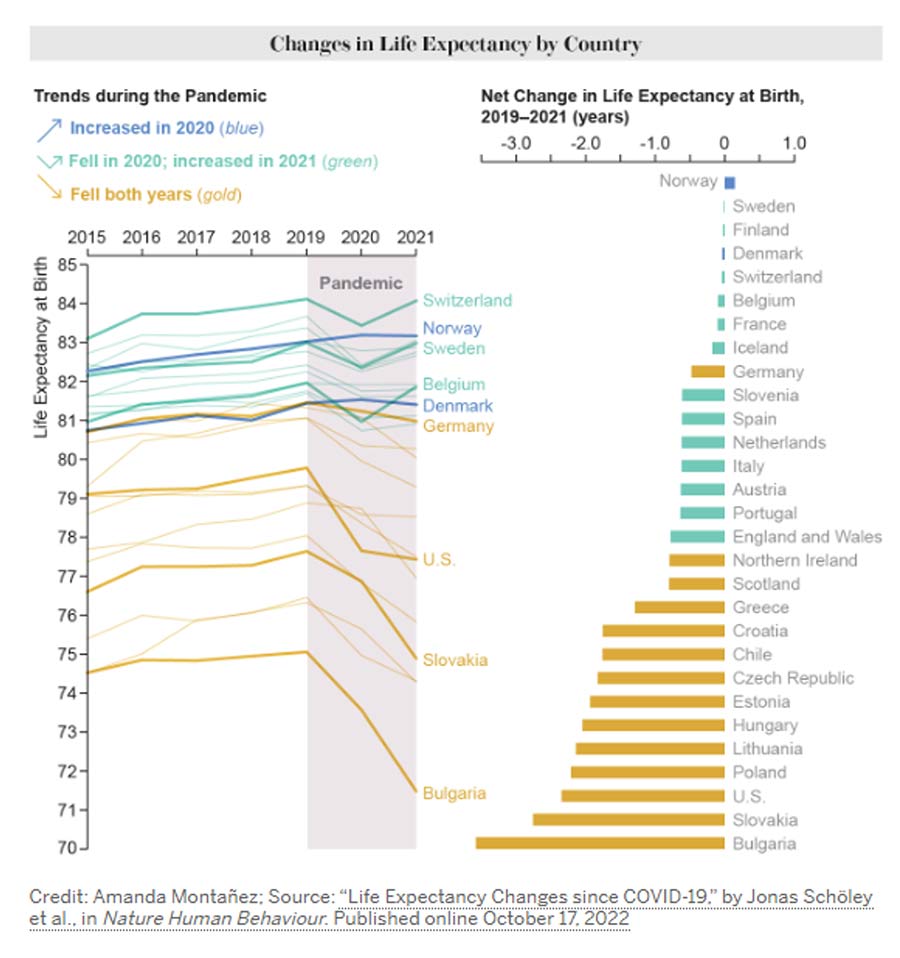
Le constat, en 2022, est que la Suède est le pays le mieux placé au niveau de l’abaissement de l’espérance de vie à la naissance entre 2019 et 2021 (voir figure ci-contre). La diminution est insignifiante alors que, par exemple, les États-Unis ont perdu plus de deux ans d’espérance de vie…
En France, Pr Philippe Ravaud du CRESS-UMR 1153N8 estimait à mi-mars 2020 qu’en l’absence de confinement 30 millions de personnes seraient atteintes, avec un pic dans 50 jours. Pour éviter ce scénario — 300 à 400 000 morts selon le modèle le plus pessimiste des épidémiologistes — le confinement a été décidé le 16 mars, afin que le système de santé français dispose d’assez de temps, de ressources humaines et techniques pour soigner les malades et diminuer la létalité de cette épidémie. Ceci dans l’attente de traitements efficaces et de tests assez sensibles pour isoler toutes les personnes contagieuses.
Xavier Deparis, professeur d’épidémiologie et de santé publique, écrivait le 4 avril 2020A133 :
Problème : nos capacités hospitalières ont été sérieusement rabotées depuis plusieurs années. Le nombre élevé de cas à prendre en charge dans un court délai de temps a noyé nos services hospitaliers qui ne tiennent que par l’acharnement des équipes médicales. Conséquence directe : la létalité du COVID est très certainement supérieure à celle qui serait observée en temps normal. De plus, et c’est inévitable, d’autres urgences passent forcément au second plan et elles sont source d’une surmortalité qui pourra être analysée en détails, par comparaison aux années précédentes.
Solution : il faut étaler la survenue des cas sévères dans le temps. C’est la seule raison d’être du confinement. Lueur d’espoir, les essais cliniques en cours pourront peut-être permettre d’identifier un traitement efficace des formes sévères. Mais il faudra attendre encore quelques semaines pour avoir un début de réponse.
En conclusion, plusieurs mesures supplémentaires pourraient être prises rapidement : imposer le port du masque, même artisanal ; élargir nos capacités de dépistage à tous les laboratoires existants ; autoriser la prescription d’hydroxychloroquine et d’azithromycine selon le protocole défini par l’Institut Hospitalo-Universitaire de Marseille à tous les soignants et à tous les médecins du travail.
J’oubliais une dernière mesure. Comme disait Einstein, « casser un atome est plus facile que briser un préjugé ». En France, nous avons besoin de briser les murs de nos préjugés : si nous nous pensions les meilleurs, il nous faut atterrir, et vite. […]
Alors, confinement strict imposé ou simple isolation des personnes à risque ? On ne saura que plus tard quelle solution était la meilleure, en « comptant les morts » dans des pays qui ont mis en place des stratégies différentes dans des conditions comparables…
Un rapport très critique de l’action gouvernementale a déjà été rédigé en Allemagne (7 mai 2020A117) sous la direction d’une personne qualifiée ensuite de « lanceur d’alerte » : Stephen Kohn (1er juin 2020A100).
Jérémy Anso a publié une première analyse qui suggère qu’on ne devrait pas classer les pays en fonction d’une simple décision politique de « confinement » (23 mai 2020A102) :
Un gouvernement qui décide de confiner sa population avec des amendes et des peines de prison sera logiquement sous la bannière de « confiné », tandis qu’un pays qui ne le fait pas n’aura pas cette étiquette.
Mais déjà, ce raisonnement coince. Il coince car toutes les populations du monde n’ont pas instinctivement réagi de la même manière. Il coince aussi car si tous les pays du monde n’ont pas décrété de confinement, au sens propre, ils ont instauré d’autres mesures (fermeture des bars et des restaurants, interdiction de rassemblement au-delà de deux personnes, etc.) qui impliquent de facto un confinement, sans le nommer.
Il montre par ailleurs, à partir de données de déplacement de téléphones portables, que même dans des pays n’ayant pas décrété un confinement strict (comme Singapour), les personnes ont considérablement réduit leurs déplacements, la fréquentation des commerces, les transports et leurs loisirs (23 mai 2020A102). Il faudrait donc plutôt prendre en compte l’indice (de sévérité) du confinement (stringency index) comme l’a proposé le Financial Times (22 mai 2020A103). Sur cette base, Anso montre que la Suède, avec un indice de confinement plus faible que ses pays voisins (Danemark, Finlande et Norvège), accusait une mortalité bien supérieure par million d’habitants (Anso J, 23 mai 2020A102) : fin mai 2020, elle n’était dépassée en Europe que par le Royaume-Uni, l’Italie, la Belgique et l’Espagne.
Il faut enfin tenir compte du timing : l’épidémie a été nettement moins meurtrière dans les pays qui ont installé très tôt des mesures de distanciation physique, sachant que les « gestes barrières » et l’arrêt de certaines activités ont aussi devancé les consignes sanitaires dans les pays les plus « vertueux ». Aux États-Unis, la Californie fait figure d’exemple puisqu’elle a commencé son confinement (avant la France) alors qu’aucun cas n’avait encore été déclaré. Pour Jérémy Anso, c’est par un retournement de causalité que certains critiques affirment que le confinement aurait « causé de nombreux décès ». En réalité, il a été mis en place — tardivement — dans des pays où la mortalité était préoccupante, qui n’étaient pas équipés pour gérer cette situation : pénurie de masques, de lits de réanimation, de personnel soignant, de tests de dépistage etc.
Le 16 mars, le groupe de travail CoVID-19 de l’Imperial College au Royaume-Uni a rendu public un rapport de 20 pages titré Impact of non-pharmaceutical interventions (NPIs) to reduce COVID19 mortality and healthcare demand (Ferguson N et al., 26 mars 2020A142). Voici une partie du résumé (j’ai souligné) :
En l’absence de vaccin COVID-19, nous évaluons le rôle potentiel d’un certain nombre de mesures de santé publique – les interventions dites non pharmaceutiques (NPI) – visant à réduire les taux de contact dans la population et donc la transmission du virus. Dans les résultats présentés ici, nous appliquons un modèle de microsimulation précédemment publié par deux pays : le Royaume-Uni (en particulier la Grande-Bretagne) et les États-Unis. Nous concluons que l’efficacité de toute intervention isolée est susceptible d’être limitée, nécessitant la combinaison de plusieurs interventions pour avoir un impact substantiel sur la transmission.
Deux stratégies fondamentales sont possibles : (a) l’atténuation, qui se concentre sur le ralentissement mais pas nécessairement l’arrêt de la propagation de l’épidémie – en réduisant la demande de soins de santé maximale tout en protégeant contre l’infection les personnes les plus exposées au risque de maladies graves, et (b) la suppression, qui vise à inverser la croissance épidémique, réduisant le nombre de cas à de faibles niveaux et maintenant cette situation indéfiniment. Chaque politique présente des défis majeurs.
Nous constatons que des politiques d’atténuation optimales (combinant l’isolement à domicile des cas suspects, la mise en quarantaine à domicile des personnes vivant dans le même ménage que les cas suspects et la distanciation sociale des personnes âgées et des personnes les plus à risque de maladie grave) pourraient réduire le pic de la demande de soins de santé de 2/3 et les décès de moitié. Cependant, l’épidémie atténuée qui en résulterait entraînerait probablement des centaines de milliers de décès et des systèmes de santé (notamment des unités de soins intensifs) submergés à plusieurs reprises. Pour les pays capables d’y parvenir, la suppression reste l’option politique privilégiée.
Nous montrons qu’au Royaume-Uni et aux États-Unis, la suppression nécessitera au minimum une combinaison de distanciation sociale de l’ensemble de la population, d’isolement à domicile des cas et de mise en quarantaine des membres de leur famille. Cela peut devoir être complété par des fermetures d’écoles et d’universités, mais il faut reconnaître que ces fermetures peuvent avoir des impacts négatifs sur les systèmes de santé en raison de l’augmentation de l’absentéisme.
Le principal défi de la suppression est que ce type de programme d’intervention intensive – ou quelque chose d’équivalent en efficacité pour réduire la transmission – devra être maintenu jusqu’à ce qu’un vaccin devienne disponible (potentiellement 18 mois ou plus) – étant donné que nous prévoyons que la transmission reprendra rapidement une fois les contraintes relâchées.
Nous montrons que la distanciation sociale intermittente – déclenchée selon les indicateurs de surveillance de la maladie – peut permettre d’assouplir temporairement les interventions dans des délais relativement courts, mais des mesures devront être réintroduites si ou lorsque le nombre de cas rebondit. Enfin, si l’expérience en Chine et maintenant en Corée du Sud montre qu’une suppression est possible à court terme, il reste à voir si elle est possible à long terme et si les coûts sociaux et économiques des interventions adoptées jusqu’à présent peuvent être réduits.
Paul Mainwood, un membre du forum Quora commentait le 18 mars 2020 :
Les plus récents travaux contredisent les estimations antérieures selon lesquelles une stratégie d’atténuation pourrait fonctionner pour le Royaume-Uni. De nouveaux chiffres ont été reçus d’Italie sur l’efficacité des différentes approches pour ralentir la maladie, en particulier sur le nombre très élevé de lits nécessaires en soin intensif. La stratégie d’atténuation est passée d’une stratégie « risquée mais préférable si cela fonctionne » à une qui est presque certaine de submerger le système de santé (NHS) de nombreuses fois.
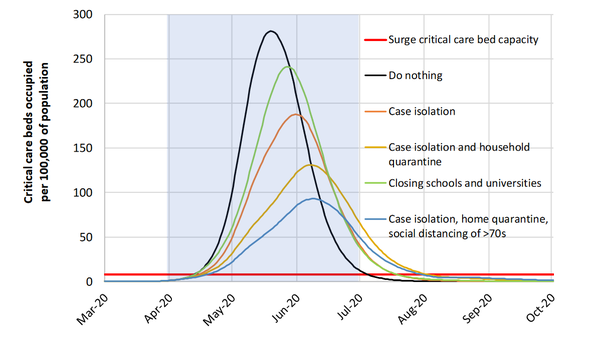
L’intervenant sur Quora continuait :
Même la stratégie d’atténuation la plus efficace ne s’approche pas de la ligne rouge, ce dont on aurait besoin pour que le NHS puisse faire face.
Ainsi, l’atténuation atteindra approximativement la situation en Italie aujourd’hui, étalée sur environ trois mois. Et cela est maintenant reconnu comme inacceptable. Cela semble un appel assez tardif (mais soyons généreux et supposons que les anciens chiffres semblaient beaucoup mieux, ce qu’ils auraient pu faire : de petites différences d’hypothèses font une grande différence dans les résultats).
Donc, maintenant le Royaume-Uni passe à la stratégie de suppression. En voici les chiffres :
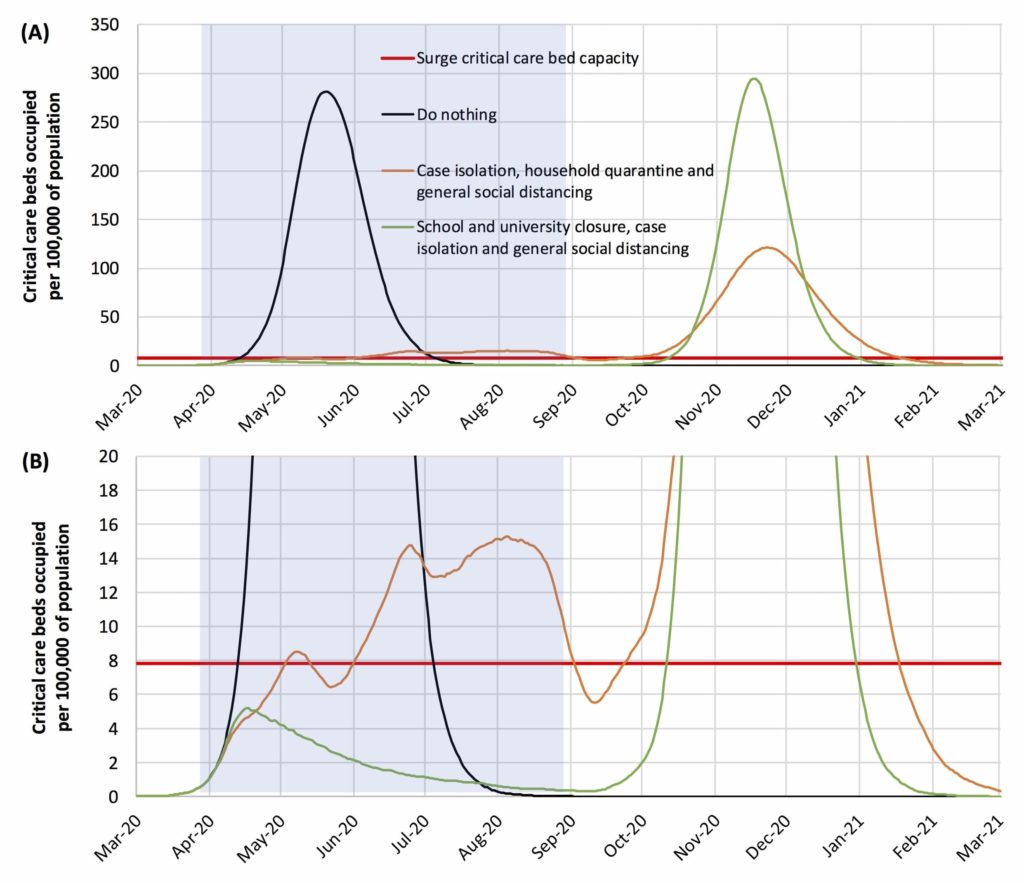
Le changement de stratégie en Grande Bretagne a été motivé par l’observation de la situation en Italie, où les statistiques d’hospitalisation et de décès étaient nettement plus élevées que l’avait laissé anticiper l’évolution de l’épidémie en Chine. Cette gravité était principalement due à l’âge et à l’état de santé de la population italienne. Or le profil de la population anglaise est à ces égards semblable à celui de l’Italie.
La nouvelle stratégie anglaise semblerait avoir prouvé son efficacité puisque l’Université de Cambridge et Public Health England annonçaient, le 15 mai, que le facteur de reproduction R0 était descendu à 0.4 à Londres, contre 2.8 le 23 mars (début du confinement) avec 200 000 nouveaux cas chaque jour. Le facteur R0 était très variable selon les régions et sa valeur était utilisée pour ajuster les règles de confinement. Sean Morrison ajoute (15 mai 2020A112) :
Selon l’Unité de biostatistique du MRC de Cambridge, le taux « R » de la ville est le plus bas du pays, alors qu’elle avait été la plus affectée en termes d’hospitalisations liées au coronavirus.
La recherche a montré que pour 10 personnes infectées, elles sont susceptibles de le transmettre à quatre personnes.
Selon le rapport du Telegraph sur la même modélisation, le nombre de nouveaux cas dans la ville diminue de moitié tous les 3,5 jours et moins de 24 transmissions auraient lieu quotidiennement.
Ce pronostic optimiste a été mis en doute par des experts quand il servait à justifier une décision de reprise d’activité : on ignorait si la fin du confinement ne serait pas suivie d’une seconde vague de contaminations.

Deepti Gurdasani et Hisham Ziauddeen (30 avril 2020A124) ont fait le point dans The Lancet sur les biais des modèles mathématiquesA148 qui conduisent à des propositions stratégiques erronées, prenant exemple sur celui de Joel Hellewell et collègues utilisé par le gouvernement britannique dans sa lutte contre la pandémie CoVID-19. Le 12 mars 2020, les Anglais avaient pris la décision de ne plus effectuer de tests systématiques ni de traçage des contacts, arguant que leur modèle démontrait l’incapacité de telles mesures à juguler l’épidémie en moins de 12 semaines. Or, un paramètre clé du modèle était le temps écoulé entre la première apparition de symptômes et la mise en quarantaine des personnes infectées. Deux durées moyennes avaient été étudiées : 3.83 et 8.09 jours, avec une distribution empirique calculée sur la première phase de l’épidémie à Wuhan. Toutefois, entre-temps des tests rapides (en drive-in) avaient été mis en place en Corée et à Singapour, ce qui ramenait le délai à 1 jour et changeait totalement la prévision : le contrôle de l’épidémie aurait alors 80 % de chances de réussir. Les auteures concluaient (30 avril 2020A124) :
Les trajectoires épidémiques en Corée du Sud, au Japon, à Taiwan et à Singapour ont été très différentes de celles de la plupart des pays européens, avec beaucoup moins de décès. Bien que plusieurs aspects des populations et des systèmes de ces pays aient pu contribuer à ces différences, l’un des points communs clés est l’adoption précoce d’une approche axée sur les tests, l’isolement et la recherche des contacts dans les pays à trajectoires plus lentes. En effet, bon nombre de ces pays n’ont pas mis en place de mesures de verrouillage à l’échelle nationale ou beaucoup plus tard, après que la courbe s’est aplatie, indiquant potentiellement l’impact des stratégies basées sur la détection des cas sur la transmission. Ces stratégies basées sur la détection auraient pu permettre aux pays de contrôler la transmission sans mesures strictes de confinement et de fermeture d’écoles, évitant ainsi les perturbations que cela implique. Au lieu de cela, ils ont pu appliquer des restrictions ciblées en réponse aux épidémies observées (par exemple, les fermetures d’églises en Corée du Sud). À l’opposé, de nombreux pays européens ont dû imposer le confinement beaucoup plus tôt dans la chronologie de leurs épidémies.
Thomas AJ Meunier a publié (en preprint le 1er mai 2020A123) un article montrant que le degré de coercion des mesures de confinement prises en Italie, France, Espagne et Royaume-Uni n’avait pas eu d’incidence visible sur l’évolution de la pandémie :
En comparant la trajectoire de l’épidémie avant et après le confinement, nous ne trouvons aucune preuve de discontinuité dans les taux de croissance, les temps de doublement et les tendances des taux de reproduction. En extrapolant les tendances du taux de croissance avant le confinement, nous fournissons des estimations du nombre de morts en l’absence de toute politique de confinement et montrons que ces stratégies n’ont peut-être pas sauvé de vie en Europe occidentale. Nous montrons également que les pays voisins appliquant des mesures de distanciation sociale moins restrictives (par opposition au confinement à domicile par la police) connaissent une évolution temporelle très similaire de l’épidémie.
Cet article a été toutefois critiqué, notamment par un commentateur (Gruffmeister) pour la méthodologie exposée (1er mai 2020A123) :
Les données que vous analysez n’appuient pas vos conclusions. Le problème principal est que vous avez fait beaucoup trop d’hypothèses dans votre analyse des données, ce qui vous a ensuite conduit à la conclusion que le confinement complet n’avait aucun effet alors que vos données ne le justifiaient pas. La variabilité temporelle entre l’infection et le décès n’a aucune incidence sur l’effet du confinement — il y a beaucoup trop de variables qui agissent comme facteurs contributifs pour en faire une mesure valide.
En réalité, avant le confinement dans les quatre pays que vous mentionnez, les taux d’infection et de mortalité évoluaient exponentiellement, et non selon un ajustement de régression linéaire qui rend l’extrapolation incorrecte.
En utilisant un modèle correctement adapté, vos données exposeraient une augmentation beaucoup plus agressive du nombre de cas avant les mesures de confinement.
La conclusion de Thomas Meunier était que la distanciation sociale pourrait être aussi efficace, à elle seule, que le confinement.
Jean-Pierre Nordmann montrait sur des graphiques que la politique sanitaire la plus efficace serait celle d’un confinement ciblé associé à un large dépistage au-delà des seules personnes symptomatiques (2 mai 2020A121). La France est un des pays (avec le Royaume-Uni, l’Espagne, l’Italie et la Belgique) où le rapport du nombre de morts rapporté à la population était le plus élevé au même stade d’évolution de l’épidémie. Au 40e jour de l’épidémie, il était (avec 263 par million) plus de deux fois celui de la Suède (119/million) et le quintuple de celui de l’Allemagne (43 par million), pays qui n’avaient pas imposé un confinement strict mais renforcé la protection des personnes fragiles et/ou procédé à un dépistage systématique. Le critère de l’âge de la population ne suffit pas à expliquer de tels écarts (2 mai 2020A121).
Ce point de vue rejoignait, à la même époque (7 mai 2020A118), celui de Michael Levitt, lauréat du prix Nobel de chimie et biophysicien à l’université de Stanford. Son explication était que l’immunité de groupe avait pu jouer un rôle prédominant, le virus SARS-CoV‑2 ayant été largement « porté » et partagé par des patients asymptomatiques. Ces points font l’objet de discussions plus bas au paragraphe Transmission et immunité collective ainsi que dans mon article CoVID-19 : vaccins.
Fin juin 2020, la survenue d’une « deuxième vague » avec des clusters inquiétants en Allemagne, Suède, Portugal… démontrait une fois de plus le simplisme de la modélisation mathématique. Comme le dit un statisticien américain, il est toujours possible de construire un modèle qui prédit parfaitement les anciennes observations, la personne la plus facile à tromper est vous-même, et la deuxième personne la plus facile à tromper est l’utilisateur du modèle…
⇪ Épidémiologie, premières données
Le risque de pandémie avait été annoncé par la communauté scientifique depuis un quart de siècle, mais la classe politique de tous bords n’accordait aucune attention à ces avertissements. Dans Le Canard enchaîné du 8 avril 2020 (page 3) Claude Angeli rappellait :
En septembre 2005, sous la présidence Obama, [25 experts de la CIA] avaient remis un rapport circonstancié au National Intelligence Council, qui prévoyait notamment l’arrivée d’une pandémie, « une maladie respiratoire, virulente, extrêmement contagieuse, [sans] traitement adéquat ». […]
Comme c’est l’usage, les services des pays alliés avaient reçu ce document, puisqu’il ne contenait rien qui aurait pu nuire au président de la Grande Amérique.
Deux Livres blancs sur la défense et la sécurité nationale lanceurs de la même alerte sanitaire ont été publiés en France, en 2008 et 2013, puis en 2017 la Revue stratégique de défense et de sécurité nationale décrivait le « risque d’émergence d’un nouveau virus franchissant la barrière des espèces » (Angeli C, 2020). À noter que l’existence de ces documents peut servir à nourrir une thèse (à l’époque jugée « complotiste ») selon laquelle le virus SARS-Cov‑2 aurait été « fabriqué » par on ne sait qui… Le même scénario avait été imaginé pour la pandémie de choléra qui avait fait 19 000 victimes à Paris en 1832N9.
L’ouvrage Pandémie, la grande menace de Jean-Philippe Derenne et François Bricaire (2005N10) décrivait par le menu, lorsque la grippe H1N1 était à nos portes, les mesures à prendre pour protéger la population et disposer d’infrastructures suffisantes pour le traitement des personnes gravement touchées.
Illustration empruntée (pour son esthétique) à Wolfgang W. Daeumler
Les scénarios inspirés des modèles prédictifs ne font pas l’unanimité des spécialistes. Selon certains virologues, les mécanismes seraient plus complexes — et surtout trop aléatoires pour fournir des prédictions fiables. Une complexité qui suscite des raccourcis, des approximations et la diffusion de fausses nouvelles.
En France, environ 500 000 personnes sont touchées chaque année par des pneumoniesN11 — pneumopathies infectieusesN12 d’origine bactérienne ou virale — ayant causé plus de 13 000 morts en 2015 et 2016N13. Le SARS-CoV‑2 de l’épidémie CoVID-19 n’est qu’un parmi la vingtaine de virus en circulation ordinairement associés à ces pneumopathies (9 mars 2020A144) dont jusqu’à 35 % sont dues à des coronavirus (27 mars 2020N14). Au départ (janvier 2020), l’importance de l’épidémie CoVID-19 apparaissait donc mineure du point de vue de l’épidémiologie, en dépit du tollé déclenché sur les réseaux sociaux par la présentation abrupte des données statistiques. Cette distorsion dramatique du réel est comparable à celle que j’avais notée dans mon article Vivre bien et longtemps, comparant les 3500 décès annuels par accident de la route, qui suscitent beaucoup d’émotion, aux 12 000 chutes mortelles de personnes âgées isolées dont on ne parle jamais alors qu’elles seraient évitables.
La surévaluation du taux de létalité de l’épidémie CoVID-19 pourrait provenir d’une détection insuffisante des cas et d’une prise en charge des malades à un stade trop avancé. Forte de son expérience de gestion de l’épidémie MERS-CoVN15 en 2015, la Corée du Sud affichait de bons résultats en mettant à disposition le test de CoVID-19 au plus grand nombre plutôt que de décréter un confinement généralN16. Tous les porteurs du virus y étaient isolés pour être surveillés médicalement dès le stade initial de la maladie et pris en charge si nécessaire.
Il faut toutefois lire avec prudence les articles qui mentionnent la Corée du Sud sans préciser leurs sources. Un diagramme circulait à mi-mars 2020, montrant que la tranche d’âge la plus atteinte dans ce pays serait 20 à 29 ans, contrairement à l’Italie et d’autres pays européens où les victimes sont plutôt des personnes âgées. Le diagramme est probablement exact mais cette comparaison n’est pas pertinente : sur son fil twitter (15 mars twitter.com/sungjinyang) Yang Sun-jin, éditeur du Korea Herald, expliquait que 80 % des cas en Corée du Sud proviennent de (jeunes) membres de l’Église Shincheonji de JésusN17 accusés d’avoir délibérément transmis le virus (twitter.com/hashtag/shincheonji). Le 16 mars, les Sud-Coréens ont découvert de nouveaux foyers d’infection, notamment à Seongnam au sud de Séoul où 40 personnes ont été touchées, toutes membres d’une église protestante qui ne respectait pas l’interdiction de tout rassemblementN18.
Professeur depuis 2015 aux départements de physique et de sciences de la vie à l’UNIST (Ulsan National Institute of Science & Technology, Corée du Sud), en détachement du CNRS, François Amblard a rédigé pour l’Académie des sciences un rapport sur la gestion de l’épidémie CoVID-19 en CoréeN19. Il déclarait au Quotidien du médecin le 5 mai 2020A119 :
On a entendu des âneries, y compris au plus haut de l’État français, sur la Corée du Sud. Il a été dit que les solutions qui ont été employées y ont fonctionné car ce pays n’était pas démocratique, et que les Coréens n’ont pas de problème avec le fait d’être traqués en permanence. Or, le débat démocratique ne s’est jamais arrêté : des élections législatives se sont tenues le 15 avril.
Le fondement culturel et philosophique coréen, c’est le respect de la connaissance, du savoir, de la science et de la médecine qui tranche avec l’espèce de relativisme qu’on voit s’installer un peu partout. Ce respect n’est pourtant pas étranger à nos valeurs en France. […]
Les Coréens ont adhéré massivement à la politique de dépistage parce qu’elle est très claire, présentée par des professionnels et non par des politiques, et d’une façon adulte. À l’inverse, la communication française est présentée par des politiques qui prennent la population de très haut, sans direction fixe, et livrent une série de mensonges dont personne n’est dupe. Le problème de l’unanimité en France est celui de la confiance.
Le problème des Français est aussi de croire que tout médecin est un (oracle) scientifique…
Il a été signalé très tôt que la létalité était surévaluée dans les pays européens, car rapportée au seul nombre des patients hospitalisés et non des personnes identifiées porteuses du virus SARS-Cov‑2. Une population dont 100 % des membres ont bénéficié du dépistage est celle du navire Diamond Princess. Selon le rapport du CDC (27 mars 2020A135) :
Parmi les 3 711 passagers et membres d’équipage du Diamond Princess, 712 (19,2 %) ont eu un résultat positif au test de dépistage du SRAS-CoV‑2. Parmi ceux-ci, 331 (46,5 %) étaient asymptomatiques au moment du test. Parmi les 381 patients symptomatiques, 37 (9,7 %) ont nécessité des soins intensifs et neuf (1,3 %) sont décédés.
C’était une population âgée avec vraisemblablement un nombre important de maladies métaboliques. En ajustant cette statistique sur la pyramide des âges aux USA, compte tenu d’autres incertitudes, le taux moyen de létalitéN20 aurait plutôt été entre 0.05 % et 1 %, soit inférieur à celui d’une grippe saisonnièreA141. Toutefois, JS Faust et C del Rio donnaient 0.5 % après ajustement, correspondant à 10 fois celui d’une grippe saisonnière (14 mai 2020A114).
Dr John Lee soulevait dans The Spectator quelques points spécifiques du Royaume-Uni (4 avril 2020A134) :
Si une personne meurt d’une infection respiratoire au Royaume-Uni, la cause spécifique de l’infection n’est généralement pas enregistrée, à moins que la maladie ne soit une « maladie à déclaration obligatoire » rare. Ainsi, la grande majorité des décès dus à des maladies respiratoires au Royaume-Uni sont enregistrés comme bronchopneumonie, pneumonie, vieillesse ou une désignation similaire. Nous ne faisons pas vraiment de tests pour la grippe ou d’autres infections saisonnières. Si le patient a, par exemple, un cancer, une maladie des neurones moteurs ou une autre maladie grave, cela sera enregistré comme la cause du décès, même si la maladie finale était une infection respiratoire. Cela signifie que les certifications britanniques sous-enregistrent normalement les décès dus à des infections respiratoires.
Examinons maintenant ce qui s’est passé depuis l’émergence de la Covid-19. La liste des maladies à déclaration obligatoire a été mise à jour. Cette liste (…) a été modifiée pour inclure la Covid-19. Mais pas la grippe. Cela signifie que tout test positif pour la Covid-19 doit être notifié, d’une manière qui ne l’est pas pour la grippe ou la plupart des autres infections.
Dans le climat actuel, toute personne ayant un test positif pour la Covid-19 sera certainement connue du personnel soignant qui s’occupe d’elle : si l’un de ces patients meurt, le personnel devra inscrire la désignation Covid-19 sur le certificat de décès — contrairement à la pratique habituelle pour la plupart des infections de ce type. Il y a une grande différence entre le décès causé par la Covid-19 et le fait de trouver la Covid-19 chez une personne qui est morte d’autres causes.
Rendre la Covid-19 notifiable pourrait donner l’impression qu’elle cause un nombre croissant de décès, que cela soit vrai ou non. Il pourrait sembler beaucoup plus meurtrier que la grippe, simplement en raison de la façon dont les décès sont enregistrés. […]
Cette façon inhabituelle de signaler les décès dus à la Covid-19 explique le constat évident que la plupart de ses victimes présentent des affections sous-jacentes (et seraient normalement sensibles à d’autres virus saisonniers, qui ne sont pratiquement jamais enregistrés comme une cause spécifique de décès).
Expert dans la détection de biais méthodologiques en épidémiologie, John PA Ioannidis regrettait à mi-mars qu’on navigue dans le brouillard à devoir prendre des décisions radicales en l’absence de données fiables (17 mars 2020A141) :
Le taux de létalité de Covid-19 pourrait-il être aussi bas ? Non, disent certains, soulignant le taux élevé chez les personnes âgées. Cependant, même certains coronavirus dits « bénins » ou de type « rhume ordinaire » connus depuis des décennies peuvent avoir des taux de létalité pouvant atteindre 8 % lorsqu’ils infectent des personnes âgées dans des maisons de soins. En fait, de tels coronavirus « bénins » infectent des dizaines de millions de personnes chaque année et représentent 3 à 11 % des personnes hospitalisées chaque hiver aux États-Unis pour des infections des voies respiratoires inférieures.
Ces coronavirus « bénins » peuvent être impliqués dans plusieurs milliers de décès chaque année dans le monde, bien que la grande majorité d’entre eux ne soit pas documentée par des tests précis. Au lieu de cela, ils se perdent sous forme de bruit parmi les 60 millions de décès de causes diverses chaque année. […]
Dans une série d’autopsies qui ont signalé des virus respiratoires chez 57 personnes âgées décédées au cours de la saison grippale 2016 à 2017, des virus grippaux ont été détectés dans 18 % des échantillons, tandis que d’autres types de virus respiratoires ont été trouvés dans 47 %. Chez certaines personnes qui meurent de pathogènes respiratoires viraux, plus d’un virus est détecté lors de l’autopsie et les bactéries sont souvent en ajout. Un test positif pour le coronavirus ne signifie donc pas nécessairement que ce virus est principalement responsable de la mort d’un patient.
Il ajoutait le 19 mars 2020A139 :
Le coût éventuel d’une telle perturbation est notoirement difficile à prévoir. Une citation de 2,7 billions [millions de millions] de dollars […] est totalement spéculative. Cela dépend beaucoup de la durée de l’anomalie. L’économie et la société mondiales reçoivent déjà un coup dur d’une épidémie qui autrement (le 14 mars) représente 0,01 % des 60 millions de décès annuels dans le monde, toutes causes confondues, et qui tue presque exclusivement les personnes dont l’espérance de vie est relativement faible. […]
L’épidémie de coronavirus de cette année est clairement sans précédent en termes d’attention reçue. Les médias ont capitalisé sur la curiosité, l’incertitude et l’horreur. Une requête Google sur « coronavirus » a donné 3 550 000 000 résultats le 3 mars et 9 440 000 000 résultats le 14 mars. Inversement, la « grippe » a attiré 30 à 60 fois moins d’attention, bien que cette saison elle ait jusqu’à présent causé environ 100 fois plus de décès dans le monde que le coronavirus.
Ce point de vue mérite d’être actualisé car il a été émis à une période où le nombre de victimes était encore peu élevé en comparaison avec les données des infections saisonnières. Une théorie négationniste a vu le jour — et bat son plein dans les milieux ultraconservateurs des USA ou du Brésil — selon laquelle les statistiques seraient délibérément falsifiées pour entretenir une culture de la peurN21 justifiant des mesures liberticides.
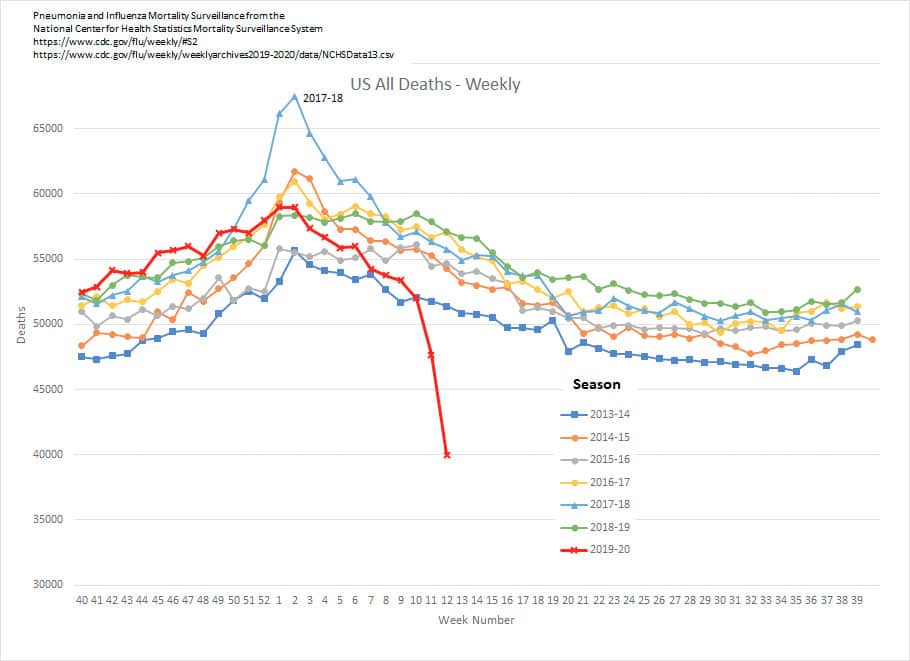
Denis Minger a analysé et déconstruit les arguments utilisés par les adeptes de cette croyance (2020A129). Un des arguments était qu’en mars 2020 les statistiques de décès par pneumonie ou grippe auraient chuté spectaculairement aux USA, laissant croire que ces malades avaient été (délibérément ?) reclassés comme victimes de CoVID-19. Or cette apparente chute est due au fait que les certificats de décès, pour les maladies pulmonaires en particulier, sont saisis à la main et peuvent mettre jusqu’à 8 semaines pour apparaître dans les statistiques nationales. Le décalage entre les courbes de la 13e semaine et celles établies après le traitement complet des certificats est remarquablement illustré sur une animation (10 avril 2020A132) qui en affiche l’évolution sur 10 ans :
The “recent drop” in U.S. pneumonia deaths is actually an always-present lag in reporting. Source : A132
Les taux de mortalité par CoVID-19 étaient au contraire probablement sous-évalués (1er juillet 2020A93). On a pu constater, en France, un accroissement significatif de la mortalité globale en mars 2020 mesurée à mi-avril grâce aux statistiques de l’INSEE exceptionnellement mises à jour chaque semaine — voir plus bas Bilans statistiques 2020, 2021 etc. Dans les départements les plus touchés, cette surmortalité était deux à trois fois supérieure au nombre officiel de victimes de CoVID-19 (10 avril 2020A131). On pouvait donc s’attendre à ce que les nombres de victimes soient ajustés à la hausse une fois que toutes les déclarations auront été transmises. Des données de surmortalité dans plusieurs pays, montrant la même tendance, ont été recensées sur la page Excess MortalityN22. Ce qui est dénoncé comme un « mensonge d’État » est donc principalement un décalage lié à la lenteur relative de transmission des données. Je ne prétends pas que ce soit toujours le cas, ni que la culture de la peur serait absente de la communication gouvernementale ; mais l’interprétation des statistiques en 2020 n’en fournissait pas (encore) la preuve…
Aux États-Unis, Jeremy Samuel Faust et Carlos del Rio ont remis en question, sur la base des données du Center for Disease Control (CDC) début mai 2020, la comparaison des nombres de décès causés par la CoVID-19 et par la grippe saisonnière, qui font dire aux médias (et à certains politiciens) que la CoVID-19 ne tuerait pas plus que la grippe, en contradiction avec le vécu du personnel hospitalier. Ils expliquent (14 mai 2020A114) :
La raison profonde de ces comparaisons incorrectes peut être un manque de connaissances sur la façon dont les données sur la grippe saisonnière et la COVID-19 sont rendues publiques. Le CDC, comme de nombreux organismes similaires de lutte contre les maladies dans le monde, présente la morbidité et la mortalité liées à la grippe saisonnière non pas comme des chiffres bruts mais comme des estimations calculées sur la base des codes soumis de la Classification internationale des maladies. Entre 2013–2014 et 2018–2019, les décès annuels estimés dus à la grippe variaient de 23000 à 61000. Au cours de cette même période, cependant, le nombre de décès dus à la grippe recensés se situait entre 3448 et 15620 par an. En moyenne, Les estimations des décès attribuables à la grippe par les CDC étaient près de 6 fois supérieures aux chiffres recensés. Inversement, les décès par COVID-19 sont actuellement comptés et signalés directement, non estimés. Par conséquent, la comparaison la plus valable consisterait à comparer les dénombrements hebdomadaires des décès dus à COVID-19 aux dénombrements hebdomadaires des décès dus à la grippe saisonnière.
Les chercheurs ont donc comparé les décomptes des décès de CoVID-19 pendant la troisième semaine d’avril 2020 (15 455) avec les données réelles pendant les semaines de pic d’épidémie grippale entre 2013 et 2019 (752 en moyenne). En tenant compte des incertitudes, ils ont estimé que (14 mai 2020A114) :
[…] les décès par CoVID-19 étaient de 9.5 à 44 fois plus nombreux que ceux pendant les semaines de pic de grippe saisonnière aux USA ces 7 dernières années, avec une augmentation moyenne de 20.5 fois. […] Nous déduisons de notre analyse que les estimations annuelles du CDC surévaluent considérablement le nombre réel de décès causés par la grippe, ou que le nombre actuel de décès recensés par COVID-19 sous-évalue considérablement le nombre réel de décès causés par le SARS-CoV‑2, ou les deux.
À l’inverse de cette évaluation corrective, des décès par CoVID-19 ne sont pas comptabilisés en raison des faux-négatifs dans les tests : chez un patient au stade inflammatoire de la maladie, la charge virale peut avoir fortement diminué. D’autre part, des décès par la grippe ne sont pas pris en compte car il n’y a aucune obligation de déclaration, contrairement à la CoVID-19 ; les épidémiologistes utilisent des facteurs de correction tenant compte de la sous-déclaration. Nous l’avons vu, des décès ont pu être attribués par erreur à la CoVID-19.
En France, l’examen des statistiques hebdomadaires de décès (source : INSEE) aboutissait au constat inverse de celui de Faust et del Rio : « La grippe 2020 [a été] plus meurtrière en France que le SARS-COV‑2, selon les cumuls hebdomadaires de décès pendant les 2 périodes épidémiques successives. » (F Pesty, 20 mai 2020A108)
Une estimation des taux de mortalité et de létalité de la CoVID-19 était prématurée début 2020. Mais Faust et del Rio (14 mai 2020A114) déploraient que le gouvernement américain ait mal interprété les données publiées pour remettre en route l’économie en supposant qu’on avait affaire à « juste une nouvelle grippe ». Ils suggéraient de « comparer des pommes avec des pommes et non des pommes avec des oranges ». Les éditeurs du JAMA écrivaient (1er juillet 2020A91) :
Fin mai 2020, plus de 100 000 personnes aux États-Unis étaient décédées des suites d’une maladie à coronavirus 2019 (COVID-19) […]. Les reportages ont déploré ce nombre, le comparant à la capacité d’un grand stade de football ou d’une petite ville et notant sa similitude avec le nombre de soldats américains tués pendant la Première Guerre mondiale ou dans les guerres coréenne et vietnamienne combinées […].
La mort semble être une mesure précise de l’évolution et des effets de la pandémie — le pire résultat, un résultat sans équivoque. Cependant, le nombre de décès attribués à la COVID-19 dans les rapports officiels est probablement une sous-estimation des décès causés par le syndrome respiratoire aigu sévère coronavirus 2 (SARS-CoV‑2). De plus, la statistique n’inclut pas les décès indirectement imputables au virus et les mesures utilisées pour le contenir. […]
Comment est-il alors possible d’estimer le véritable effet de cette pandémie en tenant compte de ces différents facteurs ? Une façon consiste à estimer les décès en excès (c.-à‑d. au delà de ce qui serait attendu). Dans ce numéro de JAMA, Woolf et ses collègues ont comparé le nombre de décès excessifs aux États-Unis entre le 1er mars 2020 et le 25 avril 2020 avec les 6 années précédentes [1er juilletA92]. Sur la base des données de 2014 à 2019, les auteurs s’attendaient à 419 058 décès mais ont observé 505 059, soit un excès de 87 001 décès. Ils ont estimé que 65 % étaient attribuables à la COVID-19, laissant 35 % des décès excédentaires inexpliqués. Certains de ces décès peuvent être dus à des inexactitudes dans les données (par exemple, des décès mal classés, des rapports incomplets) ou à l’absence de soins. Si le même schéma se poursuivait jusqu’à la fin du mois de mai, il y aurait, comme indiqué, 100 000 décès imputables au COVID-19, mais environ 135 000 décès au total imputables à la pandémie. Woolf et al [1er juilletA92] fournissent également des estimations état par état des décès excessifs et un compte rendu plus détaillé des 5 États les plus touchés par COVID-19.
Comme nous le disait Michel Odent dans un séminaire : « L’épidémiologie c’est tout sauf l’histoire de ma voisine ! » La comparaison des taux de mortalitéN23 — et non de létalitéN20 — de l’épidémie CoVID-19 et de la grippe saisonnière avait fait (pré)dire à des chercheurs, au début de l’année, qu’il s’agirait d’une « simple grippette »… La perception de la mortalité n’est pas la même selon les données statistiques et le vécu de décès inattendus parmi ses proches. Cette pandémie a été présentée comme terrifiante en l’absence de certitude sur les modes de transmission, les moyens de protection et de traitement des individus.
Une surveillance systématique des infections respiratoires aiguës est réalisée, en France métropolitaine, par GEODESA1, la DREESA2, Johns Hopkins Coronavirus Resource CenterA3, CoVID TrackerA6, Coronavirus nombre de cas en FranceA5 et (pour les médecins généralistes) le Réseau SentinelleA8. Ce suivi permet de distinguer les « syndromes grippaux » de ceux de la pandémie CoVID-19. Les courbes de mortalité par CoVID-19 en fonction du temps dans tous les pays sont disponibles sur la page Coronavirus (COVID-19) DeathsA7 du site Our World in Data.
⇪ Dépister
Membre à cette époque du conseil scientifique français dédié au coronavirus, le professeur Didier Raoult — voir portrait le 7 novembre 2020A75 — s’exprimait avec la même défiance des prédictions mathématiques de mortalité dans une vidéo le 17 mars 2020N24. Il regrettait l’emballement face à un coronavirus qu’il invitait depuis des semaines à détecter et à soigner (16 mars 2020N25) :
[À l’IHUN26] Nous avons sans doute fait plus de tests du coronavirus que tous les autres laboratoires français réunis, avec aussi bien des formes modérées que graves. Le PACA [Région Sud] est peut-être épargné avec un seul décès, mais ça prouverait que les généralisations sont fausses. Les écosystèmes sont différents entre Paris intra-muros, Wuhan, la région PACA, et il y a le risque non mesurable car chaotique des super-contaminateurs, difficilement compréhensibles. On sait tout de même maintenant mesurer les charges virales et on voit que des gens ont des quantités de virus un million de fois plus importantes que d’autres. Logiquement, cela peut jouer un rôle dans la contamination, avec d’autres choses comme le comportement.
Reste qu’aujourd’hui la plupart de nos patients viennent pour des symptômes respiratoires dus à la vingtaine d’autres virus qui circulent, ou parce qu’ils ont rencontré quelqu’un qui avait le coronavirus. Ils sont affolés et veulent savoir s’ils n’ont pas un truc qui va les tuer.
L’hétérogénéité de la population infectée en termes de charge virale — l’existence de super-contaminateurs — mettait en défaut des modèles prédictifs comme le SIR (Susceptible, Infectious, RemovedN27) ou le SEAIRN28 (Susceptibles, Exposées, Asymptomatiques, Immunisées, Retirées) permettant d’anticiper l’évolution de l’épidémie à partir du simple facteur de reproduction R0, le nombre de personnes qu’un individu infecté peut contaminer. Laurent Hébert-Dufresne et ses collègues ont proposé, sur la base de données nouvelles, un modèle tenant compte de cette hétérogénéité : « Nous démontrons que sans données sur l’hétérogénéité des infections secondaires pour les maladies infectieuses émergentes comme la CoVID-19, l’incertitude sur la taille des vagues de contamination varie considérablement : dans le cas de la CoVID-19, de 10 à 70 % des individus sensibles » (16 avril 2020A130). Les individus « sensibles » (“susceptible” en anglais) sont les individus sains en contact avec des personnes contagieuses [28 janvier 2020N27].
« Nul ne peut combattre un incendie les yeux bandés » avait déclaré, le 16 mars 2020, le président de l’Organisation mondiale de la santé (OMS), Tedros Adhanom Ghebreyesus qui préconisait la stratégie “Test and Treat”. Mais Jérôme Salomon, directeur général de la santé (DGS) en France, avait balayé du coude cette déclaration en répondant, le 17 mars 2020 : « En circulation active, le test n’a pas beaucoup d’intérêt, aucun pays ne l’a fait. […] Ce qu’il faut, c’est rester chez soi, car on est tous potentiellement porteurs » (21 mars 2020A137). Il paraissait ignorer que les Sud-Coréens pratiquaient 18 000 tests par jour…
Jérôme Salomon s’est heureusement contredit le 20 mars 2020 en déclarant : « Le passage en phase 3 épidémique entraîne aussi un changement de doctrine concernant les tests. » Le professeur Jean-François Delfraissy, président du conseil scientifique français, a reconnu : « Si l’on n’a pas choisi cette stratégie [de dépistage à large échelle] en France, c’est parce qu’on n’avait pas la capacité, dans un premier temps, de réaliser des tests pour de très nombreuses personnes… »
La doctrine officielle, en France le 21 mars 2020, était que le dépistage à grande échelle serait utilisé pour « sortir du confinement toutes les personnes testées négatives ». On attendait beaucoup de la découverte de tests plus rapides ou/et moins onéreux qui permettraient d’implémenter à grande échelle un dépistage systématiqueN29.
Le 21 mars 2020, 120 laboratoires français étaient habilités à effectuer des tests, mais « face à la pénurie de gants, de lunettes et de masques, les biologistes et infirmiers de ces laboratoires ne [pouvaient] pas effectuer les prélèvements sans risquer d’être contaminés, puis de propager le virus eux-mêmes » (Delacroix G & R Le Saint, 21 mars 2020A137). L’autorisation leur avait été donnée trop tard pour qu’ils puissent prendre leurs dispositions à la hauteur de la demande. Lionel Barrand, président des jeunes biologistes médicaux, déclarait : « Si l’État avait aidé tous les laboratoires à obtenir le matériel de protection nécessaire aux prélèvements, on aurait pu avoir cinq, six fois plus de dépistages » (21 mars 2020A137).
Le suivi des cas testés positifs, même en l’absence de symptômes, est d’autant plus pertinent que lorsque les patients arrivent en réanimation leur charge virale a si fortement diminué qu’un traitement antiviral ne serait d’aucun bénéfice.
Un échange instructif a eu lieu avec Jérôme Salomon lors d’un « point de situation coronavirus » (25 mars 2020A136) :
Question : Comment les autorités de santé publique envisagent de tester ceux qui sont décédés dans les EHPAD pour savoir s’ils avaient le virus ou non ?
Jérôme Salomon : Alors, c’est une question évidement très douloureuse. Il y a depuis des années des décès dans les EHPAD, malheureusement, et il y a des infections respiratoires aiguës dans les EHPAD, que ce soit VRS (virus respiratoire syncytial) des bronchiolites ou de la grippe, et la stratégie est la même, c’est-à-dire que quand quelques malades arrivent quand quelques malades surviennent dans un établissement d’accueil, un EHPAD, il faut les tester, c’est notre stratégie actuelle pour savoir si le virus circule. Donc, quand il y a deux ou trois cas, on teste deux ou trois premiers cas pour savoir si le virus circule dans l’établissement. Si d’autres malades surviennent on est assez logique, et c’est du bon sens, c’est toujours le virus qui circule en particulier en ce moment, nous avons de moins en moins de grippe et de plus en plus de CoVID. Après, l’enquête sur les décès est quelque chose de très délicat, puisque c’est assez difficile de proposer un test post-mortem, soit une autopsie, les familles souvent le refusent, mais par contre il n’y a pas de débat sur l’imputabilité sur le fait que oui ou non ce décès serait comptabilisé. Je crois qu’il ne faut pas rentrer dans ce genre de débat : dans une période épidémique, les décès, même s’il n’y a pas de tests, sont considérés comme liés à l’infection virale, à l’épidémie, et il ne faut pas aller dans ce genre de sujet difficile pour les familles en particulier qui, voilà, sont dans le deuil et n’ont pas besoin qu’on rajoute des investigations qui peuvent être pénibles.
Cette explication donne une idée de la rigueur avec laquelle ont été comptabilisés les décès « dus à la CoVID » : le lien de cause à effet est automatiquement déduit de la présence de « deux ou trois cas » dans l’entourage du patient. Alors que, par la suite, on fera le procès des « complotistes » qui ont utilisé les données de pharmacovigilance pour avertir sur les risques d’effets secondaires graves chez les vaccinés…
➡ Dans les premières versions de cet article figuraient ici les chapitres déplacés vers Saga de la chloroquine.
⇪ Transmission et immunité collective

Fin mai 2020, les courbes de mortalité par CoVID-19 étaient sur une pente descendante partout en Europe : le 21 mai, la France passait au-dessous de la barre des 100 décès quotidiens et l’Espagne en dessous de 50. Le 28 mai, le ministre de la santé Olivier Véran annonçait que le taux effectif de reproduction R0 dans l’Hexagone était retombé à 0.77 — ce qui, au passage, rendait inutile la proposition d’une application de traçage StopCovidN30 initialement conçue pour un taux égal ou supérieur à 3. Au niveau de la confidentialité, cette application “made in France” laissait à désirer puisqu’elle utilisait le dispositif de sécurité reCAPTCHA de Google qui récupère l’adresse IP de l’utilisateur sur un serveur… américain. Ce problème avait été signalé par la CNIL le 25 mai 2020N31.
Au niveau mondial à mi-mai 2020, la barre des 290 000 morts par CoVID-19 était franchie, correspondant à la fourchette basse de la mortalité d’une grippe saisonnière selon l’OMS. On peut donc se demander si les épidémies de grippe à venir donneront lieu aux mêmes mesures de protection sanitaire que celle du SARS-CoV‑2 en 2020…
Interrogés par les médias, les experts — qui ne disposent d’aucune donnée fiable pour appuyer leurs propos — étaient partagés sur les raisons de l’accalmie : effet du confinement, d’un meilleur respect des gestes barrières, du port du masque, des tests systématiques, du changement de saison ? Ou une combinaison de ces facteurs ? La comparaison des courbes de mortalité et leur répartition par âges dans différentes villes et régions de France pouvait fournir un indice de la qualité du dépistage et de la prise en charge des personnes infectées (19 mai 2020A111) :
La fin de l’épidémie était conditionnée au franchissement d’un seuil de pourcentage de personnes immunisées par l’exposition au virus, sous réserve que cette immunité fût effective et durable, ce qui n’était pas garanti avec le SARS-CoV‑2 (voir ci-dessous). En extrapolant à partir des données actuelles, Xavier Deparis écrivait à ce sujet (4 avril 2020A133) :
Pour que l’épidémie cesse, il faudra atteindre une immunité de masse. Par exemple, pour la rougeole, le seuil est de 95 %. Ceci signifie que lorsque 95 % de la population est immunisée contre la rougeole, le virus de la rougeole ne peut plus circuler dans la population et les cas de rougeole disparaissent ou sont extrêmement rares. Dans le cas du COVID-19, compte-tenu de sa contagiosité heureusement moindre que celle de la rougeole, il est possible de considérer qu’une immunité de masse de l’ordre de 75 % stoppera l’épidémie. Seuls quelques cas ou foyers ponctuels continueront à être observés, passé ce seuil. Donc, pour un million de personnes exposées au COVID-19, nous décompterons en fin d’épidémie 750 000 personnes contaminées. Sur ces 750 000 personnes, 1 % auront fait une forme sévère de la maladie nécessitant une hospitalisation, soit 7500, dont une sur six sera décédée, soit 1250 [par million d’individus].
Ce calcul faisait anticiper une borne supérieure de 83 000 morts en France. Le seul moyen d’éviter un bilan aussi élevé était de mettre au point des procédures de prise en charge des patients au stade initial de l’infection avec des traitements adaptés à leur cas. Prendre exemple sur l’Allemagne qui affiche 7 fois moins de décès dans des conditions sanitaires similaires à celles de la France…
Le seuil de 70 % pour l’acquisition d’une immunité collective au SARS-CoV‑2 avait été évalué au doigt mouillé à partir d’un modèle simple de transmission basé sur une homogénéité « où nous aurions grosso modo tous la même probabilité d’infecter n’importe quel autre individu » (22 mai 2020A104) : si R0 est le facteur de transmission, le seuil théorique devrait être 100 x (1 – 1/R0). Nous avons vu que l’unicité de R0 était loin d’être le cas si l’on tient compte de l’existence de « super-contaminateurs » dont la charge virale serait un million de fois supérieure à celle des autres sujets infectés (voir Dépister ci-dessus). On observe donc plutôt des clusters de contamination induits par des réunions dans un espace clos (réunions familiales etc.) en présence d’au moins une personne super-contaminatrice…
La transmission par les « aérosols » — les microparticules émises par des personnes contaminées, qui peuvent franchir une dizaine de mètres dans un local mal ventilé — est trop négligée dans les pratiques de port du masque en milieu fermé (Dupagne D, 2021A67).
Avec les clusters, l’évolution ne serait donc pas exponentielle. Les chaînes de contamination formeraient une arborescence (20 mai 2020A110) :
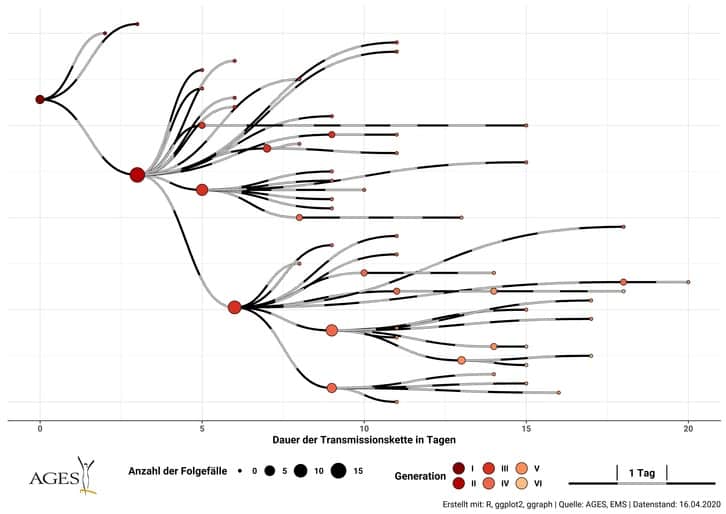
Ce modèle de transmission prédisait une deuxième vague de contamination, en automne 2020, nettement moins importante que celle anticipée par le modèle SIR. Il semble que cette prédiction se soit avérée exacte. Toutefois, on ne connaît pas l’évolution dans le temps de cette hétérogénéité. Lise Barnéoud écrivait (22 mai 2020A104) :
« Notre réseau est peut-être hétérogène actuellement parce que les travailleurs essentiels sont au front alors que la plupart d’entre nous sont à la maison », souligne Nathalie Dean, biostatisticienne à l’Université de Floride. Mais que se passe-t-il en « temps de paix » ? « Notre structure en réseau ne tendrait-elle pas à devenir plus homogène ? » Ce serait pour le coup une très mauvaise nouvelle. Chacun de nous deviendrait une porte ouverte au virus, qui pourrait alors entrer de toute part dans l’organisme géant de la population. Ce qui se traduirait par une deuxième vague catastrophique.
Avec des modèles prenant en compte les situations locales réelles, des épidémiologistes situaient le seuil d’immunité collective entre 10 et 20 %. Le facteur de reproduction R0 n’est donc pas suffisant pour prédire l’étendue de l’épidémie. Une équipe de mathématiciens concluait (16 avril 2020A130) :
[…] Nous réitérons que lorsque l’on tient compte de la distribution complète des cas secondaires causés par une personne infectée, il n’y a pas de relation directe entre R0 et la taille d’une vague de contamination. Nous insistons également sur le fait que R0 et la distribution complète des cas secondaires ne sont pas des propriétés de la maladie elle-même, mais plutôt des propriétés du pathogène, de la population hôte et du contexte de l’épidémie. Néanmoins, nous fournissons une méthodologie simple pour traduire les estimations de l’hétérogénéité de la transmission en prévisions épidémiques. Dans l’ensemble, la prévision de la taille de l’épidémie sur la base de données précoces est un défi incroyablement complexe, mais qui est de plus en plus à portée de main en raison de nouvelles analyses mathématiques et d’une communication plus rapide des données de santé publique.
Il reste que la transmission du virus reste conditionnée par la distanciation physique. L’hypothèse d’un seuil moins élevé pour l’immunité collective ne devrait donc pas servir de prétexte au relâchement de toute précaution sanitaire.
Malgré les échecs de ces modélisations prédictives basées sur une valeur fixe du R0, les épidémiologistes ont continué à (pré-)publier des « résultats » utilisés pour donner un vernis scientifique aux décisions des autorités sanitaires. Par exemple, une équipe de l’Institut Pasteur prédisait une « estimation de la charge du SARS-CoV‑2 en France » (Salje H et al., 13 mai 2020A116). Un commentaire critique sous le titre Dénoncer la fausse science épidémiologique — en même temps un excellent cours de statistiques — a été publié par Vincent Pavan (15 mai 2020A115). En voici deux extraits (pages 4 et 53) :
Il y a deux classes de « résultats » dans cet article :
1. Ceux qui proviennent de « fit » sur des données mesurées. Ceux-ci sont totalement élémentaires du point de vue scientifique. Ils ont essentiellement pour but de tenter de montrer la maîtrise par les auteurs des outils basiques des probabilités et statistiques. En réalité, on va voir que les auteurs ne comprennent hélas rien à la notion de modélisation en probabilité, rien à la notion de solution d’un problème, rien à l’efficacité des méthodes numériques, et que leur culture mathématique s’est probablement arrêtée au niveau du lycée.
2. Ceux qui proviennent de « modèles » sur des données non mesurées et qui viennent soutenir les annonces du gouvernement : le confinement fonctionne de façon spectaculaire et il faudra en passer par un traçage généralisé. Comme il s’agit de données issues de modèles n’ayant aucune possibilité de vérification expérimentale, l’idée c’est de faire confiance aux auteurs en s’appuyant sur ce que l’on aurait estimé de leurs compétences dans les parties précédentes. Or le « modèle » utilisé sur l’efficacité de la mesure de confinement est parfaitement tautologique. Il consiste à dire : si l’on suppose que le confinement est efficace, alors on peut tracer une courbe (sur une donnée non mesurée : le taux d’infection de la population) qui montre que le confinement est efficace. Donc vous voyez bien que le confinement est efficace
[…]
Ainsi, il apparaît une chose remarquable : en essayant de montrer qu’ils possédaient un savoir qu’ils n’avaient pas, les auteurs ont fait preuve d’une sidérante révélation : ils ont dévoilé qu’ils étaient prêts à tout, même à mentir sur les méthodes, pour forcer un résultat dont ils avaient envie qu’il soit vrai. Ils révèlent en fait qu’ils ne maîtrisent rien à la modélisation ni aux méthodes de résolution. Ainsi, il faut que vous le sachiez : lorsque les auteurs ont prétendu que le confinement était efficace, c’est simplement qu’ils l’ont décrété de façon arbitraire, exactement comme à la fin de leur modèle de durée d’hospitalisation, ils ont fini par ajuster à leur guise le résultat qu’ils voulaient obtenir.
Vincent Pavant a par la suite présenté son analyse de la version finale de ce compte-rendu de modélisation (Bosetti P et al., 26 janvier 2022A47) sur une vidéo (12 mars 2023A29 5:33 à 54:20) qui sera suivie d’un article. À noter qu’il fait partie de trois consultants dont les auditions ont été rendues secrètes lors de l’audition publique (le 24 mai 2022) de l’Office parlementaire d’évaluation des choix scientifiques et technologiques (OPECST) sur les effets secondaires des vaccins contre la Covid-19 et le fonctionnement du système français de pharmacovigilance. Laurent Mucchielli commente (21 juin 2022A46) :
Bien qu’elles se soient rendues devant le Sénat, le jour même de l’audition, elles ont trouvé portes closes. La sommation interpellative qu’elles ont fait délivrer au président de l’Office, M. Cédric Villani, fera toutefois date et il ne sera plus possible aux membres de l’Office de prétendre « qu’ils ne savaient pas ».
Un autre calcul de modélisation publié par l’Institut Pasteur (Bosetti P et al., 28 juin 2021A62) prédisait une forte incidence des hospitalisations chez les personnes non-vaccinées de plus de 60 ans : « Dans notre scénario de référence, les personnes non-vaccinées de plus de 60 ans représentent 3 % de la population mais 43 % des hospitalisations ». Calcul basé sur un R0 arbitrairement fixé à 5, et résultat en contradiction avec les données de mortalité classées par tranches d’âges et statut vaccinal dans plusieurs États américains. Ces données de John Hopkins University ont été reproduites sur un post de Patrice Gibertie (19 septembre 2021N32) qui remarque avec pertinence :
Jadis les soviétiques disposaient de la meilleure école de mathématiciens du monde, ils obtenaient des prévisions totalement fausses à partir de constructions mathématiques merveilleusement justes. Un bon data analyste observe des données justes et il explique, il ne s’agit pas de prévisions mais d’observations, c’est toute la différence !

Sauf qu’en France les constructions mathématiques étaient tout sauf « merveilleusement justes » ! La crise sanitaire a permis de révéler au grand public que les sacro-saints modèles mathématiques construits sur des données du passé, et de nombreux paramètres « choisis à la louche », échouent la plupart du temps à prédire l’avenir, ce pour quoi ils ont été conçus… Dans un scénario calqué sur l’évolution d’un système dynamique complexe, le futur peut être radicalement modifié par une très petite variation de valeurs initiales, voire un ajustement du système sous-jacent : choix des paramètres, etc. C’est ce qui est exploité — de manière automatique grâce aux algorithmes d’apprentissage — pour faire « coller » le modèle aux données antérieures. Au final, un modèle mathématique ne fait rien d’autre que « prouver » les hypothèses qui ont été formulées pour sa construction !
L’épidémiologiste Sunetra Gupta, au Royaume-Uni, défendait un modèle opposé de celui de Neil Ferguson à l’Imperial College. Alors que Ferguson, sur la seule base des tests sérologiques, affirmait que la CoVID-19 aurait touché une très petite fraction de la population et qu’elle restait une maladie grave à forte létalité, Gupta estimait au contraire que près de 50 % de la population aurait été exposée au virus et que le taux de létalité ne dépasserait pas 0.1 % : « Quelque part entre 0.01 et 0.1% ». Elle déclarait (21 mai 2020A105) :
Dans presque tous les contextes, nous avons vu l’épidémie croître, s’inverser et disparaître — presque comme une horloge. Différents pays ont eu des politiques de confinement différentes, et pourtant ce que nous avons observé est presque un modèle de comportement uniforme très cohérent avec le modèle SIR [Susceptible, Infectious, RemovedN27]. Pour moi, cela suggère qu’une grande partie de la force en jeu est due à la constitution de l’immunité. Je pense que c’est une explication plus parcimonieuse que celle qui implique que dans chaque pays le confinement (ou divers degrés de confinement, y compris aucun confinement) ait eu le même effet.
La journaliste F Sayers expliquait (21 mai 2020A105) :
Selon elle, les études d’anticorps, bien qu’utiles, n’indiquent pas le véritable niveau d’exposition ou le niveau d’immunité. Premièrement, de nombreux tests d’anticorps sont « extrêmement peu fiables » et reposent sur des groupes représentatifs difficiles à construire. Mais, plus important encore, de nombreuses personnes qui ont été exposées au virus bénéficieraient d’autres types d’immunité qui n’apparaissent pas dans les tests d’anticorps — soit pour des raisons génétiques, soit en raison d’immunités préexistantes à des coronavirus apparentés tels que le rhume. […]
Elle ne croit pas que le taux de R0 soit un outil utile pour prendre des décisions sur les politiques gouvernementales, car un taux de R0 dépend « principalement du nombre de personnes immunisées » et nous n’avons pas cette information. Elle considère que les nombres de décès sont la seule mesure fiable et que le nombre de cas ne devrait même pas être pris en compte car il dépend fortement de la quantité de tests effectués.
À partir de juin 2020, des données nouvelles ont été publiées qui renforcent l’hypothèse de l’acquisition par certains groupes humains d’une immunité adaptative suite à l’exposition antérieure à d’autres agents infectieux. On cite pour exemple le cas de personnes âgées qui résistaient bien au virus de la grippe H1N1, ayant conservé une réponse cytotoxique CD8 acquise contre d’autres souches de virus qui circulaient dans les décennies précédentes. Alba Grifoni et al. (14 mai 2020A113) ont montré qu’il existait des lymphocytes T CD4+N33 protecteurs du SARS-CoV‑2 chez 40 à 60 % des personnes qui n’avaient pas été exposées à ce virus, ce que l’on peut qualifier d’immunité croisée.

Fin mai 2020 a été publiée une explication du fait que les enfants sont nettement mieux protégés contre le SARS-CoV‑2. Plusieurs facteurs entreraient en compte, entre autres qu’ils ont développé des anticorps lors d’expositions à d’autres virus auxquels ils étaient plus sensibles que les personnes âgées. Les auteurs de l’étude commentaient (Carsetti R et al., 1er juin 2020A101) :
Chez l’homme, les anticorps naturels sont produits par les MBC [lymphocytes B à mémoireN34] innés ou IgM [N35], une population de MBC qui est générée indépendamment des centres germinatifs et qui est la plus abondante chez les enfants. […] À partir de cette population de cellules B, triées dans le sang de jeunes adultes jamais exposés au virus de la grippe aviaire, nous avons cloné des anticorps humains capables de neutraliser divers sous-types de grippe H1, H2, H5, H6, H8 et H911. Ainsi, les MBC innés ou IgM peuvent se lier à de nombreux micro-organismes inconnus différents. […]
Avec le vieillissement, la malnutrition, l’immunosuppression et les états de comorbidité, notre système immunitaire perd la capacité de s’adapter à la nouveauté. Bien que les vaccins soient la voie à suivre, dans des situations d’urgence telles que la pandémie de COVID-19, l’enquête et l’utilisation d’outils immunitaires dont la nature a doté les enfants pourraient améliorer les résultats de la gestion.
À l’IHU de Marseille, les chercheurs ont signalé qu’un grand nombre d’enfants avaient fabriqué des anticorps contre les coronavirus en circulation qui les touchent majoritairement lors d’épidémies annuelles, et que cette immunité était susceptible de les protéger aussi bien contre le SARS-CoV‑2 (2 juin 2020A99).
La campagne de tests sérologiques d’anticorps — qui battait son plein début juin 2020 — est-elle légitime pour offrir des « passeports d’immunité » dans le cadre du déconfinement ? L’OMS en doutait, mais des chercheurs s’élevaient contre cette recherche à tout prix d’une preuve factuelle de leur efficacité. Weinstein MC et al. écrivaient dans le NEJM (5 juin 2020A97) :
L’Organisation mondiale de la santé (OMS) a publié les lignes directrices suivantes : « À ce stade de la pandémie, il n’y a pas suffisamment de preuves de l’efficacité de l’immunité à médiation par anticorps pour garantir l’exactitude d’un “passeport d’immunité” ou d’un “certificat sans risque”.«
L’OMS a raison de noter les nombreuses incertitudes. Les anticorps confèrent-ils une immunité et, si oui, pendant combien de temps ? Quelle est la précision du test d’anticorps ? Quels sont les préjudices individuels et collectifs qui peuvent être causés si des personnes sans réelle immunité sont certifiées pour retourner sur le lieu de travail ? Quelle est la mesure du danger que des personnes désespérées de retourner au travail cherchent à s’exposer intentionnellement au virus dans l’espoir de développer des anticorps ?
Mais nous pensons que l’OMS a tout à fait tort de suggérer que nous ne pouvons pas agir tant que nous ne garantissons pas l’exactitude du processus de certification d’immunité. Des preuves irréfutables et exigeantes peuvent être appropriées dans le monde étroit de la recherche scientifique savante. Mais dans le contexte d’une pandémie qui fait rage, nous n’avons tout simplement pas le luxe de suspendre les décisions jusqu’à ce que toutes les preuves pertinentes puissent être rassemblées. Ne pas agir est en soi une action qui entraîne des coûts et des conséquences sanitaires considérables.
Less auteurs poursuivaient en nous ramenant au débat de la médecine fondée sur les faits (EBMN36) évoqué dans la controverse sur l'hydroxychloroquine (5 juin 2020A97) :
Pour les soignants, agir à partir d’ informations incomplètes n’est pas une idée révolutionnaire. Pratiquer la médecine signifie s’appuyer sur des preuves imparfaites pour équilibrer au jour le jour les bénéfices et risques. Les médecins utilisent quotidiennement des tests d’une précision inférieure à 100 %, sachant qu’il y aura toujours des faux positifs et des faux négatifs. Lorsque nous jugeons que les avantages probables d’agir sur un diagnostic correct l’emportent sur les inconvénients possibles d’une action erronée sur un diagnostic incorrect, nous agissons. Nous choisissons de réaliser des appendicectomies, par exemple, même si nous avons rarement des preuves irréfutables que l’appendice d’un patient est enflammé. Bien que nous arrivions à des politiques de santé publique et à des décisions cliniques par différentes voies, dans les deux domaines, nous devons souvent faire des choix avec des preuves moins que parfaites. […]
Ceux qui pensent qu’aucun avantage économique ne justifie le risque de propagation de la CoVID-19 peuvent se réfugier dans le choix de ne pas rouvrir l’économie jusqu’à ce que toute la population soit couverte par un vaccin complètement efficace ou qu’un traitement hautement efficace soit largement disponible. À l’autre extrême se trouve la solution trouvée par ceux qui voudraient rouvrir l’économie sans tenir compte des risques que les travailleurs individuels encourraient et imposeraient aux autres. […]
[…] nous avons suffisamment de preuves et d’avis d’experts pour prendre une décision éclairée aujourd’hui. Et nous pouvons mettre en place des systèmes de surveillance pour tirer des enseignements de cette décision afin de pouvoir faire des choix encore meilleurs demain.
Fin juin 2020, on a assisté en Europe à ce que des propos alarmistes désignaient comme une deuxième vague marquée par des clusters importants d’infection, notamment autour d’abattoirs en Allemagne. Certains commentateurs objectaient que les statistiques enregistraient plus de cas d’infections du simple fait de la généralisation des tests, alors que le discours officiel mettait plutôt en garde contre le non-respect des règles sanitaires.
Le virus était en circulation « à bas bruit » chez des sujets testés positifs non-symptomatiques, ce qui avait pour conséquence directe que le taux de létalité (rapport du nombre d’individus décédés aux nombre d’individus infectés) diminuait mathématiquement. C’était le cas aux États-Unis qui pratiquaient un dépistage à grande échelle fin juin 2020. Mais Christian Perronne semblait ignorer ce fait quand il affirmait que la létalité cinq fois plus faible aux USA qu’en France prouverait que notre prise en charge des patients est inadéquate…
Il se pouvait aussi que le SARS-CoV‑2 ait perdu de sa virulence : au Royaume-Uni, les taux de décès de patients hospitalisés fin juin 2020 — donc symptomatiques — étaient le quart de ceux pendant le pic de la vague initiale (26 juin 2020A94). Toutefois, début juillet 2020 l’OMS signalait que la pandémie était encore en pleine expansion, entre autres « hors de contrôle » aux États-Unis où le nombre de morts était vraisemblablement sous-évalué (1er juillet 2020A93), en Inde et en Amérique du Sud : Brésil, Chili… Des clusters inquiétants se sont produits en Chine.
Dans sa lettre Spécial Coronavirus n°14 (3 juillet 2020), le Journal international de médecine (JIM.fr) soulignait l’effet trompe-l’œil des statistiques comparatives entre les pays, les informations étant « parfois rassurantes lorsqu’elles proviennent de régions en phase précoce de déconfinement, souvent inquiétantes quand elles émanent d’états touchés plus récemment » :
Impression renforcée lorsque l’on se penche à la fois sur l’évolution du nombre de cas quotidiens (tributaire des capacités de dépistage par RT-PCR et donc le plus souvent en hausse) et sur celle du nombre journalier de morts imputables au virus.
Globalement si l’on se situe à l’échelle de la planète dans son ensemble, les données les plus fiables (nombre de décès) montrent un recul de la gravité de la pandémie avec par exemple 9796 décès le 30 avril 2020 contre 4193 le 1er juillet.
Au mois d’août 2020 a été émise l’hypothèse d’une mutation du SARS-CoV2 qui l’aurait rendu moins virulent, expliquant le décalage entre une augmentation significative du nombre de cas mais pas de celui des décès. Cette hypothèse avait été écartée. Des infectiologues (dont Karine Lacombe) ont toutefois reconnu début septembre 2020 qu’une variante du virus serait effectivement en circulation, mais qu’elle était déjà présente en mars-avril sur le sol français.
Cette déclaration est contredite par des travaux mentionnés par l’IHU de Marseille selon lesquels sept mutations auraient été repérées dès l’été 2020, laissant espérer un affaiblissement de leur létalité : « Les mutations que nous voyons sont associés avec la dégradation des organismes [du virus]. Quand ça se passe, c’est que ça va mal pour la bestiole », déclarait Didier Raoult (9 septembre 2020A87). Pour d’autres détails sur les mutations du SARS-CoV‑2, voir l’article d’Anne Goffard (13 septembre 2020A84). Les données sont partagées sur la base de données GISAIDN37. Un tableau des variants présents sur le sol français fin août 2021 est affiché plus bas.
Le suivi sur la plateforme NextstrainN38 qui, fin septembre 2020 , avait collecté près de 1500 génomes, montrait que des mutations de l’ARN du SARS-CoV‑2 étaient observées environ tous les 15 jours. Le virus s’adapte à de nouveaux territoires et de nouvelles populations. SW Long et son équipe en ont séquencé les génomes dans la région de Houston (Texas) et observé (16 septembre 2020A81) :
Pratiquement toutes les souches de la deuxième vague ont un acide aminé de remplacement Gly614 de la protéine de pointe, un polymorphisme qui a été lié à une transmission et une infectivité accrues. Les patients infectés par les souches variantes Gly614 avaient des charges virales significativement plus élevées dans le nasopharynx lors du diagnostic initial. Nous avons trouvé peu de preuves d’une relation significative entre les génotypes de virus et une modification de la virulence soulignant le lien entre la gravité de la maladie, les conditions médicales sous-jacentes et la génétique de l’hôte.
Au sujet de cet acide aminé 614 de la protéine de pointe, Anthony Fauci précisait (25 septembre 2020A80) :
[…] c’est la partie du virus qui se lie au récepteur ACE2, et dans des études in vitro et d’autres études, il semble que cela se lie plus facilement au récepteur, ce qui suggérerait peut-être que cela signifie qu’il est plus transmissible. Pas grand-chose sur la virulence mais plus transmissible. La découverte de la dominance de ce virus muté coïncide avec les gros pics que nous avons vus dans ce pays, vous pouvez donc interpréter qu’il devient plus transmissible et que le pic est dû à la mutation. Ou vous pouvez dire que le virus qui s’est propagé si rapidement était le virus qui a conduit à cette mutation qui allait se propager plus rapidement de toute façon, mais vous devez garder à l’esprit qu’il y a une possibilité qu’apparaissent des mutations qui pourraient avoir une signification fonctionnelle.
Hélène Banoun, pharmacienne biologiste anciennement chargée de recherches à l’INSERM, a essayé d’expliquer par l’évolution du virus la perte de virulence apparente du SARS-CoV‑2. Elle confirmait ses observations à la fin de l’été (septembre 2020A82) :
Il n’est pas impossible que tous les coronavirus des rhumes banals, lorsque qu’ils ont sauté de l’animal à l’homme (ils sont tous à l’origine responsables de zoonoses), aient commencé leur course évolutive comme le SARS-CoV‑2 avec une pandémie comme pour la Covid-19. Mais à l’époque les moyens d’investigations en virologie et en biologie moléculaire n’existaient pas et on ne les a pas repérés.
On connaît les autres coronavirus des rhumes comme des virus banals ; les virologistes allemands Ulf Dittmer et Christian Drosten pensent que le SARS-CoV‑2 pourrait se transformer en virus de rhume banal (Dittmer et Drosten, 2020).
Cette évolution semble commune aux virus émergents (atténuation virale). Des mutations importantes du point de vue évolutif sont apparues dans les gènes codant des protéines qui interagissent avec le système immunitaire de l’hôte. Une des principales mutations (dans la polymérase virale) est logiquement associée à une plus grande fréquence de mutations dans tout le génome. Cette fréquence fluctue au fil du temps et montre un pic au moment où l’épidémie a été la plus active. Ces deux phénomènes liés pourraient donc expliquer l’évolution vers un phénotype bénin du SARS-CoV‑2.
À mi-septembre 2020, Lise Barnéoud a cité de nombreux travaux sur l’immunité face au SARS-CoV‑2 dans son article Covid et immunité : des pistes négligées ?, concluant qu’on sous-estimait probablement la part de la population immunisée. Elle écrivait notamment au sujet des cellules T (15 septembre 2020A83) :
Pour les scientifiques, les lymphocytes T sont les véritables chefs d’orchestre de notre système immunitaire.
Les études qui se sont penchées sur ces cellules en trouvent quasi systématiquement dans le sang des personnes qui ont été contaminées par le SARS-CoV‑2 (voir notamment les travaux menés à Strasbourg […], en Suède […], à Berlin […] ou en Californie […]). Tout comme les IgA, on en détecte également chez des personnes exposées au virus mais n’ayant jamais développé de symptômes et dont la sérologie classique ne révèle aucun anticorps circulant. Dans l’étude suédoise, parmi 30 personnes proches de cas diagnostiqués et 55 donneurs de sang, les deux tiers présentaient des lymphocytes T dans leur sang mais pas d’anticorps IgG anti SARS-CoV‑2.
Plus frappant encore : on retrouve des lymphocytes T qui réagissent au SARS-CoV‑2 dans des échantillons de sang prélevés… avant 2019, donc avant la pandémie ! Dans l’étude menée en Californie, de tels lymphocytes étaient ainsi détectés dans la moitié des 20 échantillons de sang prélevés entre 2015 et 2018. « Cela pourrait refléter l’existence, chez certains individus, d’une immunité croisée préexistante », concluent les auteurs. […]
Problème : mesurer et analyser ces lymphocytes T nécessite des techniques d’analyse beaucoup plus lourdes et coûteuses que pour les anticorps. Impossible pour l’heure de les tester en routine. […]
« Intuitivement, on pourrait penser que [les lymphocytes T] nous protègent, mais l’immunologie est l’endroit où l’intuition se meurt », dit Donna Farber, microbiologiste à l’université Columbia (New York). […]
Cependant, cette vision tronquée pourrait nous fourvoyer dans le développement des vaccins. Bon nombre de projets se concentrent uniquement sur les anticorps circulants capables de neutraliser une seule protéine du virus : la fameuse Spike [spicule].
Elle concluait (15 septembre 2020A83) :
La pandémie a révélé l’importance d’une réponse localisée et différenciée en fonction des caractéristiques des zones touchées. De même, il semble désormais nécessaire d’adopter un regard beaucoup plus territorialisé et diversifié de notre corps pour appréhender son immunité.
Début octobre 2020, les chiffres des contaminations et de hospitalisations, en France comme dans d’autres pays, ont suscité des commentaires divisés entre ceux qui croyaient détecter une « croissance exponentielle » de l’épidémie CoVID-19 et ceux qui décelaient au contraire un fléchissement de son incidence. Dominique Dupagne s’appuyait sur ces données pour conclure que nous ne serions pas au seuil d’une « deuxième vague » mais plutôt de « répliques » de moindre amplitude (1er octobre 2020A79) :
La relation inverse entre l’intensité des répliques et l’ampleur de la première vague suivant les régions confirme s’il en était besoin que l’immunité collective est réelle. Cette immunité collective n’est pas correctement évaluée par le taux de sujets sérologiquement positifs, c’est à dire portant des anticorps dirigés contre le SARS-CoV2 (immunité humorale). Ce n’est pas surprenant car nous savons que l’immunité dite « cellulaire », impossible à détecter par des analyses sanguines, joue un rôle important dans cette immunité collective.
Les hôpitaux vont encore vivre des semaines difficiles dans les zones où les répliques sont les plus fortes. Ils pourraient être transitoirement saturés, et ce risque justifie pleinement des mesures drastiques localisées comme la fermeture des bars et restaurants à Marseille. Mais globalement, nous avons mangé notre pain noir.
Faut-il pour autant relâcher notre vigilance ? Certainement pas. Cette situation a été permise par les mesures mises en place depuis plusieurs mois comme l’imposition du masque à l’intérieur des bâtiments et l’incitation forte au télétravail. Il faudra continuer à respecter ces mesures indispensables quelques mois.
Les statistiques ont malheureusement contredit cet optimisme. Fin 2020, la deuxième vague (ou deuxième épidémie ?) est apparue, en France, comme plus coûteuse que la première en vies humaines :

Début 2020, le discours officiel, en Europe et en Amérique du Nord, consistait à faire patienter la population dans l’attente d’une « immunité collective » qui pourrait acquise grâce à la vaccination de masse. Le premier ministre français Jean Castex l’annonçait à mi-mars « pour le 14 juillet 2021 »… Cette perspective était illusoire comme l’exposait un article de Nature (Aschwanden C, 18 mars 2020A69), cela pour cinq raisons :
- La capacité des vaccins à empêcher la transmission du virus est encore inconnue
- Le déploiement des vaccins est inégal selon les zones géographiques, favorisant la résurgence de nouveaux foyers de contamination
- Les variants modifient de manière imprévisible les paramètres de la contagion
- Aucune donnée fiable n’existe sur la durée de l’immunité acquise par la vaccination ou la maladie
- Les sujets vaccinés, se percevant comme protégés, auront tendance à renoncer aux gestes barrières et entrer en contact avec plus de personnes
Effectivement, à mi-juillet 2021, les statistiques d’incidence en Europe affichaient une forte disparité entre les pays que les commentateurs peinaient à corréler avec les taux de vaccination et les proportions du (très contagieux) variant Delta :
⇪ COVID long
Fin 2021, on estimait qu’environ un patient COVID-19 sur quatre présente des symptômes sévères persistants, une forme de la maladie désignée comme « COVID long ». Une équipe de l’Université de Californie (Murphy WJ & DL Longo, 24 novembre 2021A55) a émis l’hypothèse que « ces symptômes persistants ainsi que certains effets secondaires des vaccins seraient liés à la réponse immunitaire du patient » (Santélog, 28 novembre 2021N39) :
Lorsque le SARS-CoV‑2, le virus à l’origine du COVID-19, pénètre dans le corps, sa protéine de pointe se lie au récepteur ACE2, entrant dans la cellule. Le système immunitaire réagit en produisant des anticorps protecteurs qui se lient au virus envahissant, bloquant ou neutralisant ses effets. Ces anticorps protecteurs peuvent également provoquer des réponses immunitaires avec des anticorps anti-idiotypiques [voir : N40]. Au fil du temps, ces réponses anti-idiotypiques peuvent éliminer les anticorps protecteurs initiaux et potentiellement entraîner une efficacité limitée des thérapies à base d’anticorps.
Ainsi, les anticorps anti-idiotypiques peuvent cibler les mêmes récepteurs ACE2 et, en bloquant ou en déclenchant ces récepteurs, peuvent affecter diverses fonctions normales de l’ACE2. Compte-tenu des fonctions critiques et de la large présence des récepteurs ACE2 sur de nombreux types de cellules, ces réponses immunitaires régulatrices pourraient être responsables de certains des effets indésirables ou durables signalés.
Ces réponses peuvent également expliquer pourquoi de tels effets à long terme peuvent se produire longtemps après la disparition de l’infection virale.
Les auteurs précisaient (Murphy WJ & DL Longo, 2021A55) :
Dans le cas de l’infection par le SARS-CoV‑2, l’attention se porte sur la protéine spike (S) et son utilisation critique du récepteur de l’enzyme de conversion de l’angiotensine 2 (ACE2) pour pénétrer dans la cellule. Étant donné son rôle critique dans la régulation des réponses à l’angiotensine, de nombreux effets physiologiques peuvent être influencés par l’engagement de l’ACE2 […]. La protéine S elle-même a un effet direct sur la suppression de la signalisation de l’ACE2 par divers mécanismes et peut également déclencher directement des récepteurs de type toll et induire des cytokines inflammatoires […]. Les réponses anti-idiotypiques peuvent affecter la fonction de l’ACE2, entraînant des effets similaires. Cependant, les évaluations précliniques et cliniques des réponses des anticorps aux vaccins contre le SARS-CoV‑2 ont porté uniquement sur les réponses des Ab1 et l’efficacité de neutralisation du virus. La délimitation des réponses anti-idiotypiques potentielles présente des difficultés inhérentes en raison de la nature polyclonale des réponses, de leur cinétique dynamique et de la présence simultanée d’anticorps Ab1 et Ab2. En outre, l’expression de l’ACE2 dans les cellules et les tissus peut être variable. Les différentes constructions vaccinales (ARN, ADN, adénovirale et protéine) sont également susceptibles d’avoir des effets différents sur l’induction d’Ab2 ou dans la médiation des effets du vaccin, qui diffèrent des réponses à l’infection. Certains effets hors cible peuvent ne pas être directement liés aux réponses Ab2. L’association d’événements thrombotiques avec certains vaccins contre le SARS-CoV‑2 chez les jeunes femmes et le rôle étiologique des anticorps anti-plaquettaires facteur 4/polyanion peuvent être un effet du vecteur adénoviral. Toutefois, la myocardite signalée après l’administration d’un vaccin présente des similitudes frappantes avec celle associée aux anticorps anti-Ab2 induits après certaines infections virales […]. Les anticorps anti-Ab2 pourraient également être les médiateurs des effets neurologiques de l’infection par le SARS-CoV‑2 ou des vaccins, étant donné l’expression de l’ACE2 dans les tissus neuronaux, les effets neuropathologiques spécifiques de l’infection par le SARS-CoV‑2 […] et la similitude de ces effets avec les effets neurologiques médiés par l’Ab2 observés dans d’autres modèles viraux.
Il serait donc prudent de caractériser pleinement toutes les réponses des anticorps et des cellules T au virus et aux vaccins, y compris les réponses Ab2 après quelque temps. […] Des recherches scientifiques fondamentales beaucoup plus poussées sont nécessaires pour déterminer le rôle potentiel que l’immunorégulation des réponses à médiation humorale et cellulaire par les idiotypes peut jouer à la fois dans l’efficacité antivirale et dans les effets secondaires indésirables de l’infection par le SARS-CoV‑2 et des vaccins qui nous en protègent.
⇪ (Vaccins)
➡ Les paragraphes sur les vaccins ont été déplacés vers mon article CoVID-19 : vaccins.
⇪ (Traitements)
➡ Les paragraphes sur les traitements ont été déplacés vers mon article CoVID-19 : traitements.
⇪ Bilans statistiques 2020, 2021 etc.
Courant 2021, il est possible de dresser un bilan des activités des hôpitaux et de la surmortalité attribuée à la CoVId-19 à partir des statistiques nationales. Pour ce qui concerne la France métropolitiane, une vidéo du statisticien Pierre Chaillot (3 décembre 2021A53) fait le point sur ce qui peut être inféré à partir des données. Cette vidéo a aussi fait l’objet d’un article du même auteur (Chaillot P, 6 décembre 2021A52).
➡ Lire les échanges critiques dans les commentaires de l’article, notamment ceux de « Jérôme R » et « eau-pression ». Toutes ces données à l’échelle du pays reflètent des moyennes qui masquent la disparité des situations selon les régions et les établissements de santé. Certaines réponses de Pierre Chaillot dans les fils de commentaires de ses articles et vidéos ne témoignent pas de la même impartialité que ses exposés théoriques…
Chaillot rappelle que le rapport de l’Agence technique de l’information sur l’hospitalisation (ATIHN41) spécifique à la gestion de la crise Covid-19 par les hôpitaux a montré qu’en 2020 les patients Covid-19 ont seulement représenté 2 % des patients passés à l’hôpital, ce qui est insignifiant.
Le rapport de l’ATIH sur les hospitalisations toutes causes confondues a montré que l’hôpital français était en sous-régime pendant toute l’année 2020 avec 10 % de séjours en moins par rapport aux années précédentes. […] même au plus fort des crises, le nombre de patients Covid-19 n’a représenté au maximum que 3,7 % d’une activité normale. […]
Ainsi, l’hôpital français n’a jamais débordé en 2020, il a même fonctionné en sous-régime et donc abandonné de nombreux patients du fait des différentes mesures mises en place. La Covid-19 n’a pas eu d’impact visible sur les hospitalisations, ni sur l’ensemble de l’année, ni pendant les crises. Seules les décisions politiques ont été responsables de sa désorganisation. Les défenseurs infatigables du gouvernement ou de la théorie de la pandémie mortelle opposent toujours deux arguments à ces chiffres, pourtant difficilement contestables :
• Ils affirment que la statistique du nombre de patients admis pour Covid-19 ne représente pas bien les tensions extrêmes qu’a connu l’hôpital (de façon incontestable puisque vues à la télé) et qu’il faut explorer les autres, notamment les jours d’hospitalisations.
• Ils affirment que les services de soins critiques et de réanimations sont les vrais révélateurs de la pandémie, (montrant son caractère extrêmement dangereux) et qu’ils étaient complètement saturés.
Dans cette vidéo, nous [montrons] qu’il n’y a absolument eu aucune saturation nulle part et quel que soit l’indicateur retenu. Aucun argument logique ou rationnel ne permet de défendre l’histoire racontée sur l’hôpital français depuis 18 mois.
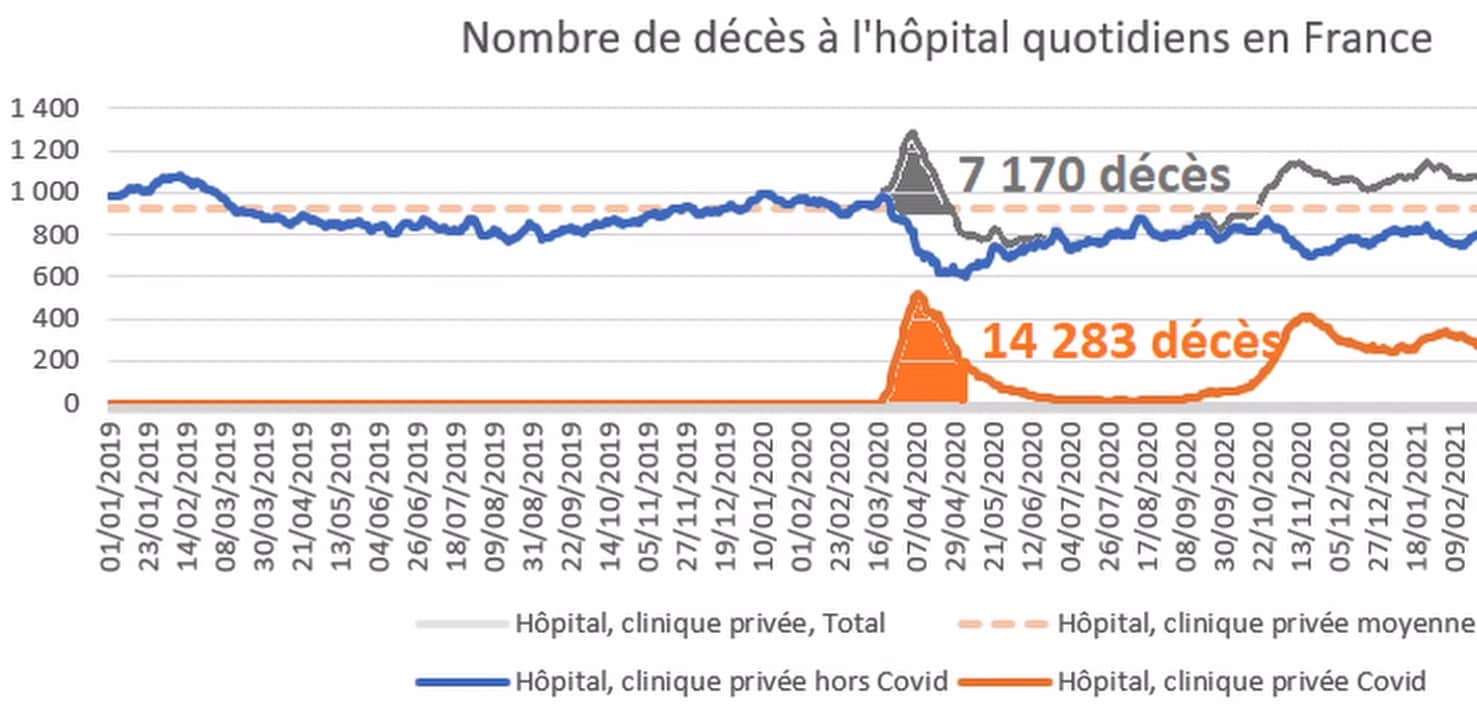
Un exemple d’interprétation incorrecte révélée par les statistiques est exposé sur la vidéo (Chaillot P, 3 décembre 2021A53 à 17 mn) : pendant la première vague de CoVID-19, du 18 mars au 18 avril 2021 en France, on a affiché dans les hôpitaux et cliniques privées une surmortalité due à la CoVID supérieure à la surmortalité générale dans ces établissements. La différence s’explique par une « sous-mortalité » hors de la CoVID. Il s’ensuit qu’environ 7000 décès dans les hôpitaux et cliniques ont pu être incorrectement attribués à la CoVID dans cette période.
Une autre explication couramment répandue — par des fact checkers en culottes courtes — est que la sous-mortalité pour d’autres causes que la CoVID-19 (y compris hors-hôpital) serait un effet du confinement : moins d’accidents de la circulation, moins d’accidents sportifs etc. Or le nombre mensuel d’accidents de la route mortels est d’environ 270, plus 30 pour les accidents sportifs, ce qui donne au total une infime fraction des 7000 décès…
De plus, ce type d’accident touche en priorité les personnes jeunes, alors que la mortalité pendant cette période était principalement celle de personnes âgées. Toute personne décédée d’une maladie respiratoire était en fait susceptible de compter parmi les « morts CoVID » en raison de la difficulté à caractériser cette pathologie avant la disponibilité de tests PCR.
Dans les hôpitaux français, le système de tarification à l’activité (T2AN42) permet une facturation nettement plus élevée des soins apportés à une personne atteinte de CoVID. Or de nombreuses personnes âgées hospitalisées pour une maladie respiratoire conduisant à leur décès n’ont pas reçu de test PCR et ont été catégorisées « CoVID » sur la seule base d’une simple radio pulmonaire.
D’autre part, un nouveau règlement a permis de requalifier en réanimation une grande proportion des lits de soins continus (ibid. à 6 mn 17), ce qui aboutit à une surévaluation des soins de réanimation au bénéfice d’une plus forte dramatisation de l’épidémie et… [selon P Chaillot] d’une augmentation de la tarification (ibid. à 17 mn 30). L’indicateur des taux d’occupation des lits de réanimation est lui-même bien plus difficile à connecter avec la réalité du terrain (Mathiot C & F Gouthière, 30 octobre 2020A77) :
Ajoutons, pour compliquer encore les choses, que l’affectation d’un même patient en réanimation ou en surveillance continue pourra aussi être différente selon le niveau de tension hospitalière de l’établissement. Le professeur Jean-Michel Constantin, anesthésiste-réanimateur à l’hôpital de la Pitié-Salpêtrière (AP-HP) et secrétaire général adjoint de la Société française d’anesthésie et de réanimation (Sfar) explique ainsi : « Dans notre hôpital, quand il n’y avait pas de tension hospitalière, les patients Covid+ en état critique étaient admis directement en service de réanimation, et pas en unités SI [soins intensifs] ou SC [surveillance continue]. Cela permettait de les isoler facilement et d’avoir un meilleur suivi. »
La « tiers-mondisation » des services hospitaliers et la tension de ces services (récurrente déjà avant 2020) pendant les pics épidémiques seraient donc principalement les signes d’une pénurie de personnel qualifié, plus que d’un « manque de lits ». La tension était toutefois réelle dans les régions qui ont connu des pics plus intenses (Grand Est et Île-de-France). Fortement médiatisés, les transferts de patients vers d’autres régions ou des pays limitrophes reflétaient bien la disparité des conditions de la réponse à cette épidémie, même si celle-ci s’efface dans le lissage de statistiques nationales. Selon un rapport de la Cour des comptes en France (22 septembre 2021A59) :
La pandémie de Covid-19 a eu la particularité d’augmenter la pression sur les services hospitaliers de soins critiques — services visant à prévenir, diagnostiquer et traiter toutes les formes de défaillances d’organes vitaux chez des patients en situation critique dont le pronostic est grave mais potentiellement favorable — et a accru leur visibilité. La crise sanitaire a ainsi eu une fonction de révélateur des difficultés structurelles des services de soins critiques.

Le taux médian de létalité suite à une infection par CoVID (infection fatality rate) avant vaccination stratifié par âges a été évalué par JPA Ioannidis et collègues sur une quarantaine de pays (13 octobre 2022A39) :
Sur l’ensemble des 31 études de séroprévalence nationales systématiquement identifiées dans la période précédant la vaccination, le taux médian de létalité de l’infection par le COVID-19 a été estimé à 0,035 % pour les personnes âgées de 0 à 59 ans et à 0,095 % pour celles âgées de 0 à 69 ans.
Il est instructif de visionner l’exposé de Pierre Chaillot (5 mars 2023A31) répondant aux « fact checkers » de Conspiracy Watch qui ont tout essayé pour discréditer son ouvrage (18 janvier 2023A35) — sauf d’en examiner et critiquer le contenu !
⇪ Confinements : le bilan ?
Dresser l’historique des arguments pour/contre les confinements associés à la CoVID-19, ainsi que des controverses qu’ils ont nourries dans le monde politique, les médias et les réseaux sociaux, serait prématurés et bien au-delà des préoccupations de ce site. Des ouvrages seront publiés et la discussion continuera, nourrie par des statistiques et des données historiques qu’on espère plus précises.
À noter par exemple l’article — très documenté — de Michaéla C. Schippers et collègues (25 août 2022A42) traduit en français sous le titre Confinements, inégalités et psychologie des foules pendant la crise du Covid-19 (25 octobre 2022N43) :
[…] il est devenu de plus en plus clair que les stratégies les plus agressives (confinements et fermetures) pouvaient impliquer des effets secondaires négatifs tels qu’une forte augmentation de la pauvreté, de la faim et des inégalités. Plusieurs répercussions économiques, éducatives et sanitaires ont touché de manière disproportionnée les enfants, les étudiants, les jeunes travailleurs et surtout les groupes présentant des inégalités préexistantes comme les familles à faible revenu, les minorités ethniques et les femmes. Cela a conduit à un cercle vicieux d’inégalités croissantes et de problèmes de santé.
Une étude dérangeante pour les avocats des confinements a été publiée par l’équipe d’Eric Feltham et collègues (31 juillet 2023A24) pour évaluer l’incidence sur la propagation du virus de plus de 700 rassemblements liés à des événements politiques aux USA en 2020 et 2021 : les élections primaires américaines, l’élection spéciale du Sénat américain en Géorgie, les élections gouvernatoriales dans le New Jersey et en Virginie, les rassemblements politiques de Donald Trump et les manifestations de Black Lives Matter. Leur conclusion :
En résumé, il n’existe aucune preuve statistique d’une augmentation significative du nombre de décès, de cas ou de la transmissibilité de COVID-19 au niveau local après des rassemblements de masse à des fins d’expression politique au cours des deux premières années de la pandémie aux États-Unis. Cela peut être lié à la manière spécifique dont ces activités sont généralement menées.
Un point qui peut être abordé ici, dans la prolongation des considérations sur l’immunité acquise, est l’incidence accrue de certaines maladies infectieuses suite à ces confinements.
Le cas des hépatites sévères, dont certaines ont nécessité des transplantations du foie, a été discuté dans une vidéo de l’infirmier John Campbell (26 juillet 2002A43). Michael Eades résume ainsi (The Arrow #83) :
L’hypothèse est que les enfermements et la séparation physique des enfants des autres enfants ont gravement entravé la propagation normale des infections virales entre eux. Comme le savent tous ceux qui ont des enfants, les enfants se transmettent des virus les uns aux autres en permanence. Lorsque les jeunes commencent l’école maternelle ou la crèche, ils semblent être tout le temps malades. Leur système immunitaire est en train de se développer. Et une dose quantité d’exposition est essentielle à ce développement. […]
Dans le cas des confinements, les enfants qui ont été séparés des autres enfants n’ont pas eu l’occasion de construire leur système immunitaire. Lorsqu’ils ont été soudainement jetés de nouveau dans un grand groupe d’enfants lorsqu’ils ont enfin pu retourner à l’école, ils étaient immunologiquement naïfs. Et enclins à attraper tout ce qui se présentait.
Ceux qui avaient la bonne (ou la mauvaise) génétique et qui ont fini par attraper deux virus différents en même temps se sont retrouvés avec cette étrange hépatite grave. Avec toutes les conséquences qui ont suivi.
Campbell appuie son propos sur l’étude d’Antonia Ho et collègues (19 juillet 2022A44) qui précisent :
Le récent regroupement de cas peut être dû en partie à des changements dans le schéma d’exposition à l’HAdV, à l’AAV2 et à l’HHV6B suite à la pandémie de COVID-19. Les HAdV fécaux suivent généralement des tendances saisonnières avec des taux de détection maximaux dans les groupes d’âge plus jeunes. Cependant, la circulation des virus respiratoires a été interrompue en 2020 par la mise en œuvre d’interventions non pharmaceutiques, notamment l’éloignement physique et les restrictions de voyage, instituées pour atténuer la transmission du SRAS-CoV‑2. Ces mesures ont pu créer un bassin de jeunes enfants sensibles, ce qui a entraîné des taux beaucoup plus élevés de circulation du HAdV et potentiellement de l’AAV2 dans cette population d’enfants naïfs lorsque les restrictions de COVID-19 ont été assouplies.
⇪ Pillage de données personnelles
Une faille de sécurité informatique a été signalée en France, fin août 2021, rendant accessibles […] plusieurs dizaines de milliers de résultats de tests [antigéniques] avec les nom, prénom, genre, date de naissance, numéro de Sécurité sociale, adresse mail, numéro de téléphone, adresse postale du patient (Hourdeaux J, 31 août 2021A60).
Ce grave incident mérite d’être signalé parce qu’une telle collection de données ouvre la porte à toutes sortes d’arnaques informatiques, entre autres l’usurpation d’identité extrêmement difficile à contrer et à corriger. Sachant que ce transfert de données avait lieu par l’intermédiaire d’un site WordPress (!) dont les répertoires n’étaient pas protégés (!!), certains contenant (en clair) une sauvegarde de 700 000 entrées et des codes d’accès à la base (!!!), ces données ont bien évidemment été collectées par les bots qui sans relâche exploitent les failles de sécurité informatique pour moissonner des informations revendues à des organisations malveillantes (ou à des entreprises). Je peux confirmer que des milliers de tentatives d’attaque ont lieu quotidiennement sur n’importe quel système d’information — entre autres les CMS comme WordPress.
La fuite se produisait sur une plateforme utilisée par les pharmaciens pour transmettre les données des tests antigéniques vers le fichier SI-DEP qui centralise les données de ces tests. L’enquête a révélé que cette plateforme offrait ses services (aux pharmaciens) sans que son dossier d’habilitation ait été validé… Sans aucun risque de sanction (Hourdeaux J, 31 août 2021A60) :
La start-up joue en réalité sur une ambiguïté technique et une faille, juridique cette fois, lui permettant de contourner l’obligation d’habilitation. Tout d’abord, pour se connecter au SI-DEP, elle utilise les identifiants professionnels de ses clients. Ainsi, pour le SI-DEP, ce sont les pharmaciens, et non un sous-traitant, qui se connectent à son application. Celle-ci ne semble pas capable de repérer que, en fait, ces données arrivent depuis les serveurs de Francetest. Ensuite, sur le plan juridique, si le ministère de la santé a bien mis en place une procédure d’habilitation, le décret du 12 mai 2020 régissant le SI-DEP ne prévoit aucune sanction en cas de non-respect de celle-ci.
Les détails signalés par l’article de Mediapart (et dans les commentaires) donnent une idée du niveau d’incompétence des personnes chargées, en France, de la gestion de cette crise sanitaire. J’ai déjà signalé — plus haut dans la section Statistiques fiables ? — l’impossibilité de croiser les données des bases SI-DEP et VAC-SI pour avoir une idée de l’efficacité de la vaccination en termes de transmission du virus.
⇪ Origine ?
➡ Lorsque j’ai commencé à rédiger ce chapitre, en 2020, la thèse du virus SARS-CoV‑2 échappé accidentellement d’un laboratoire de recherche était unanimement qualifiée de « théorie de conspiration ». Mais le « consensus » a évolué depuis…
Il existe une abondante littérature sur la controverse au sujet de l’origine (humaine, accidentelle ou naturelle) du virus SARS-CoV‑2, entre autres les affirmations d’un ancien directeur du MI‑6 au Royaume-Uni (7 juin 2020A96). Des articles détaillés sur l’hypothèse d’une « fuite de laboratoire » ont été publié par Nicholson Baker dans le New York Magazine (4 janvier 2021A74) puis par le journaliste Nicholas Wade dans le Bulletin of the Atomic Scientists (5 mai 2021A66).
L’article Origin and cross-species transmission of bat coronaviruses in China (Latinne A et al., 25 August 2020A88) cosigné par Peter Daszak, le directeur d’EcoHealth Alliance, a tenté de désamorcer les « rumeurs » de fuite de laboratoire en déclarant que le virus était d’origine animale. Cet article a été rétracté le 19 décembre 2024, après que l’administration Biden ait Daszak ait décidé d’interdire le financement d’EcoHealth Alliance et que les Républicains exigent que Daszak fasse l’objet d’une enquête criminelle.
Auteur connu pour un ouvrage sur l’origine génétique des races humaines décrié par la communauté scientifique (Balter M, 2014N44), Wade écrit :
Contrairement aux journalistes politiques, les journalistes scientifiques sont peu enclins au scepticisme quant aux motivations de leurs sources ; la plupart d’entre eux considèrent que leur rôle consiste essentiellement à transmettre la sagesse des scientifiques aux masses ignorantes. […]
Une autre raison, peut-être, est la migration d’une grande partie des médias vers la gauche du spectre politique. Parce que le président Trump a dit que le virus s’était échappé d’un laboratoire de Wuhan, les rédacteurs en chef ont accordé peu de crédit à cette idée. Ils ont rejoint les virologistes en considérant l’évasion du laboratoire comme une théorie de conspiration à rejeter. Sous l’administration Trump, ils n’ont eu aucun mal à rejeter la position des services de renseignement selon laquelle l’évasion de laboratoire ne pouvait être exclue. Mais lorsqu’Avril Haines, la directrice du renseignement national du président Biden, a dit la même chose, elle a elle aussi été largement ignorée. Il ne s’agit pas de dire que les rédacteurs auraient dû approuver le scénario de l’évasion du laboratoire, mais simplement qu’ils auraient dû explorer cette possibilité de manière complète et équitable.
Le site Independent Science NewsN45 parle du danger de développement d’armes biologiques, aussi bien aux USA qu’en Chine, sous le couvert de recherches en « biodéfense ». Sam Husseini écrit dans son article Ce virus provient-il d’un laboratoire ? Peut-être pas — mais il expose la menace de la course aux armes biologiques (24 avril 2020A125) :
La « biodéfense » implique une guerre biologique tacite consistant à produire des agents pathogènes plus dangereux dans le but allégué de trouver un moyen de les combattre. Bien que ce travail semble avoir réussi à créer des agents mortels et infectieux, y compris des souches de grippe mortelles, une telle recherche de « défense » s’avère impuissante à nous défendre contre cette pandémie. […]
Pendant des années, de nombreux scientifiques ont soulevé des objections aux travaux de laboratoire sur les armes biologiques et la biodéfense, particulièrement du fait que d’énormes augmentations de financement ont eu lieu depuis le 11 Septembre. C’était particulièrement vrai après les attaques à l’anthrax par courrier qui ont tué cinq personnes dans les semaines après le 11 Septembre, que le FBI a finalement imputées à un chercheur en biodéfense du gouvernement américain. Une étude de 2013 a révélé que le financement de la biodéfense depuis 2001 avait totalisé au moins 78 milliards de dollars, et certainement plus a été dépensé depuis lors. Cela a conduit à une prolifération de laboratoires, de scientifiques et de nouveaux organismes, déclenchant effectivement une course aux armes biologiques.
À la suite de l’épidémie d’Ebola en Afrique de l’Ouest en 2014, le gouvernement américain a suspendu le financement de ce qu’on appelle la recherche sur le « gain de fonction » [GoF] de certains organismes. Ce travail vise en fait à rendre les agents pathogènes mortels encore plus mortels, et dans certains cas permettre la diffusion dans l’air d’agents pathogènes qui ne le pouvaient pas auparavant. Avec peu d’informations en dehors du domaine, la suspension de ces recherches a été levée fin 2017 [N46].
Pendant cette pause, des exceptions de financement ont été faites pour de dangereux travaux de laboratoire sur le gain de fonction. Cela comprenait des travaux réalisés conjointement par des scientifiques américains de l’Université de Caroline du Nord, de Harvard et du Wuhan Institute of Virology. Ce travail — qui avait un financement de l’USAID et EcoHealth Alliance non reconnu à l’origine — a été publié en 2015 dans Nature Medicine [Menachery VD et al., 2015A147].
Une autre suspension du financement américain du laboratoire de Wuhan (WIV) a eu lieu en 2018 dans des circonstances rappelées par Leonid Schneider (9 juin 2021A64) :
Le financement de l’Alliance EcoHealth de [Peter] Daszak à WIV a été temporairement suspendu en 2018 précisément en raison de la crainte d’une fuite involontaire de pathogènes, mais par la suite toutes les sociétés scientifiques des États-Unis et 77 lauréats du prix Nobel ont protesté [Gorman J, 21 mai 2020A107] et l’argent a recommencé à couler.
Voir aussi l’article d’Aksel Fridstrøm (10 septembre 2020A85). Le résumé de l’article de Menachery VD et al. — publié en 2015A147 — est d’une actualité stupéfiante pour ceux qui prennent le monde de la recherche en virologie pour celui des bisounours :
L’émergence du coronavirus du syndrome respiratoire aigu sévère (SARS-CoV) et du syndrome respiratoire du Moyen-Orient (MERS)-CoV souligne la menace d’événements de transmission inter-espèces conduisant à des épidémies chez l’homme. Nous examinons ici le potentiel de maladie d’un virus de type SRAS, SHC014-CoV, qui circule actuellement dans les populations de chauves-souris chinoises fer à cheval [N47].
En utilisant le système de génétique inverse SARS-CoV [N48], nous avons généré et caractérisé un virus chimérique exprimant la pointe du coronavirus de chauve-souris SHC014 dans un squelette SARS-CoV adapté à la souris. Les résultats indiquent que les virus du groupe 2b codant pour la pointe SHC014 dans une série [backbone] sauvage peuvent utiliser efficacement plusieurs orthologues [N49] de l’enzyme de conversion de l’angiotensine humaine II (ACE2N50), se répliquer efficacement dans les cellules des voies respiratoires humaines primaires et atteindre des concentrations in vitro équivalentes à des souches épidémiques de SARS-CoV. De plus, des expériences in vivo démontrent la réplication du virus chimérique dans le poumon de souris avec une pathogenèse notable. L’évaluation des modalités immunothérapeutiques et prophylactiques basées sur le SRAS a révélé une faible efficacité ; les approches à base d’anticorps monoclonaux et de vaccins n’ont pas réussi à neutraliser et à protéger contre l’infection par les CoV en utilisant la nouvelle protéine de pointeN51.
Sur la base de ces résultats, nous avons dérivé synthétiquement un virus recombinant infectieux SHC014 de pleine longueur et démontrons une réplication virale robuste à la fois in vitro et in vivo. Nos travaux suggèrent un risque potentiel de réémergence du SARS-CoV à partir de virus circulant actuellement dans les populations de chauves-souris.
La thèse de Sam Husseini — et d’autres auteurs promptement qualifiés de « marginaux » — se résume en 6 points :
- Des organismes de recherche gouvernementaux de type P4 (très haute sécurité) procèdent à des expériences sur des virus visant à leur faire acquérir des avantages sélectifs en termes de contagiosité et de létalité, pudiquement appelés « gain de fonction » (gain-of-function).
- Officiellement, ces travaux sont menés dans le but de développer des stratégies de « biodéfense » et des traitements face à toute maladie causée par un virus du même type — voir les recommandations d’un groupe de travail du National Science Advisory Board for Biosecurity aux USA en 2016N52. C’est pourquoi leurs souches sont issues d’espèces animales connues pour la contamination d’humains pouvant déclencher des épidémies (zoonosesN53).
- Des problèmes de sécurité ont été signalés dans les centres de recherche. Des accidents ont déjà eu lieu, ainsi que des malversations qui pouvaient mener à une catastrophe sanitaire, comme les attaques à l’anthrax aux USA en 2001. Ces attaques ont suscité une panique dans le personnel politique, nourrissant la propagande pour une « guerre contre le terrorisme » qui a conduit aux interventions en Afghanistan et en Irak.
- La dérive vers la fabrication d’armes biologiques est possible, si ce n’est inévitable dans certains pays soumis à des régimes autoritaires. Cette question a été posée en 2004 par le SGDSN (Secrétariat général à la Défense et à la Sécurité nationale) lors de la mise en place à Wuhan d’un laboratoire P4 en collaboration avec le P4 Jean Mérieux-Inserm de Lyon Bron.
- La coopération franco-chinoise n’a jamais démarré : en 2017, cinquante chercheurs français devaient y travailler en résidence pour améliorer le niveau de biosécurité, mais ce projet n’a pas été exécuté. En janvier 2018, des membres de l’ambassade américaine visitent les locaux du P4 de Wuhan et alertent Washington de l’insuffisance des mesures de sécurité prises dans un lieu où l’on étudie les coronavirus issus de chauves-souris (17 avril 2020A128). En 2019, la mise en place d’un bouclier sanitaire pour la protection de la province du Yunnan incluant les Instituts Pasteur France et des antennes de la fondation Mérieux au Laos, Cambodge et Bangladesh échouait pareillement.
- La possibilité de l’origine accidentelle du SARS-CoV‑2 du laboratoire P4 de Wuhan est donc légitimement évoquée. Avec trois hypothèses : celle d’une simple (mais très problématique) faille de sécurité, celle de la dissémination accidentelle d’un produit destiné à des armes biologiques, ou celle de la dissémination intentionnelle. Seule la troisième peut être qualifié de « théorie de complot ».
La première hypothèse (accident) est à elle seule lourde de conséquences sur le plan politique. Elle dérange notamment ceux qui essaient de contrecarrer les affirmations de Donald Trump accusant la Chine de n’avoir rien fait pour éviter la pandémie. Des personnes qualifiées se sont donc mobilisées afin de prouver que le SARS-CoV‑2 n’avait pas été « trafiqué » dans un laboratoire et qu’il provenait directement d’une lignée animale.
Ce dilemne est décrit par Rowan Jacobsen (9 septembre 2020A86) comme un « absolutisme malsain ». Il décrit dans un article le long parcours d’Alina Chan, chercheuse en biologie moléculaire au Broad Institute du MIT et de Harvard qui a mené une enquête sur l’éventualité d’une origine accidentelle du SARS-Cov‑2 après avoir constaté que ce virus était déjà adapté aux humains en début de l’épidémie — voir sa prépublication du 2 mai 2020A122. Jacobsen ajoute (9 septembre 2020A86) :
Nier la possibilité d’un incident catastrophique comme celui-ci pourrait donc être considéré comme une forme de préservation de carrière. Richard Ebright, microbiologiste de Rutgers et autre membre fondateur du Cambridge Working Group [N54] m’a dit : « Pour le sous-ensemble substantiel de virologues qui effectuent des recherches sur le gain de fonction, éviter des coupes de financement de la recherche, éviter la mise en œuvre de normes de biosécurité appropriées et la mise en œuvre d’une supervision appropriée de la recherche sont de puissants facteurs de motivation ». Antonio Regalado, éditeur en biomédecine du MIT Technology Review, l’a exprimé plus franchement : « S’il s’avérait que la CoVID-19 provenait d’un laboratoire », a‑t-il tweeté, « cela briserait l’édifice scientifique de haut en bas. »
Sam Husseini a répondu à ces tentatives de désamorçage de suspicions qui pouvaient produire l’effet d’une bombe… Il cite la lettre aux éditeurs de Nature Medicine signée par Andersen KG et quatre collègues (17 mars 2020A140) affirmant :
Il est peu probable que le SARS-CoV‑2 soit apparu par manipulation en laboratoire d’un coronavirus apparenté au SARS-CoV. Comme indiqué ci-dessus, le RBD (Receptor Binding Domain) du SARS-CoV‑2 est optimisé pour se lier à l’ACE2 humain avec une solution efficace différente de celles prédites précédemment […]. De plus, si une manipulation génétique avait été effectuée, l’un des nombreux systèmes de génétique inverse disponibles pour les bétacoronavirus aurait probablement été utilisé […]. Cependant, les données génétiques montrent irréfutablement que le SARS-CoV‑2 n’est dérivé d’aucune série [backbone] de virus précédemment utilisée […].

Cet argument a été diffusé très largement comme preuve irréfutable que le virus ne pouvait pas être issu d’un laboratoire. Il est le plus souvent énoncé sur un bruit de fond qui mélange les conspirationnistes (hypothèse 3) avec ceux qui évoquent la fabrication d’armes biologiques (hypothèse 2) et même ceux qui se contentent de la possibilité d’une erreur humaine (hypothèse 1). Husseini remarque (24 avril 2020A125) :
Bien que les scientifiques affirment qu’il n’y a pas de « signature » de laboratoire connue dans l’ARN du SARS-Cov‑2, leur argument ne tient pas compte d’autres méthodes de laboratoire qui auraient pu créer des mutations de coronavirus sans laisser une telle signature.
Le chercheur en biochimie Richard Ebright, de l’Université de Rutgers aux USA, répondait dans un message à Meryl Nass, lanceuse d’alerte sur les développements d’armes biologiques (24 avril 2020A125) :
La séquence du génome du SARS-CoV‑2 n’a aucune signature de manipulation humaine.
Cela exclut les types de recherche sur le gain de fonction (GoF) qui laissent des signatures de manipulation humaine dans les séquences du génome (par exemple, l’utilisation de méthodes d’ADN recombinant pour construire des virus chimériques), mais n’exclut pas les types de recherche de GoF qui ne laissent pas de signatures (par exemple la transmission en série chez les animaux). [Je souligne.]
Il est très facile d’imaginer l’équivalent des « 10 passages chez le furet » de Fouchier avec le virus de la grippe H5N1, mais, dans ce cas, avec 10 passages chez des primates non humains atteints de coronavirus de chauve-souris RaTG13 ou de coronavirus de chauve-souris KP876546.
Le dernier paragraphe fait allusion à une expérience menée sur le virus H1N1 dans un laboratoire de Rotterdam auquel Ron Fouchier était rattaché (2012N55). Un éditorial du New York Times l’évoquait en ces termes (2012N56) :
La recherche la plus effrayante a été effectuée par des scientifiques du centre médical Erasmus de Rotterdam, qui ont cherché à découvrir la probabilité que le virus de la « grippe aviaire », désigné par A(H5N1), mute d’une forme qui rarement infecte ou se propage chez les humains, vers une forme hautement transmissible par la toux ou les éternuements. […]
En travaillant avec des furets, l’animal qui ressemble le plus aux humains pour sa réponse à la grippe, les chercheurs ont découvert que seulement cinq mutations génétiques permettaient au virus de se propager dans l’air d’un furet à l’autre tout en conservant sa létalité.
Ces résultats ont conduit à une demande sans précédent d’un conseil consultatif fédéral américain que les chercheurs et les deux revues scientifiques qui envisagent de publier les études omettent tous les détails qui pourraient aider des terroristes à comprendre comment déclencher une pandémie dévastatrice.
Autrement dit, l’hypothèse envisagée n’est pas celle d’un engineering génétique mais de mutations apparaissant « naturellement » dans la transmission entre animaux. Aucun marqueur génétique humain n’est visible dans ce processus. Une expérience similaire a donné lieu à une publication dans Nature la même année (Imai M, Kawaoka Y et al., 2012N57).
Les épidémiologistes Marc Lipsitch et Alison P. Galvani avaient réagi aux travaux sur le gain de fonction (GoF) des virus H5N1 (2014N58) :
Compte tenu de ce risque, des principes éthiques tels que ceux énoncés dans le Code de Nuremberg dictent que de telles expériences ne devraient être autorisées que si elles procurent des avantages humanitaires proportionnels au risque et si ces avantages ne peuvent être obtenus par des moyens moins risqués.
Nous soutenons qu’il est peu probable que les deux principaux avantages revendiqués pour ces expériences — une conception améliorée des vaccins et une meilleure interprétation de la surveillance — soient obtenus par la création de potentiels agents pathogènes pandémiques (PPP), souvent appelés expériences de « gain de fonction » (GOF).
Husseini constatait (24 avril 2020A125) :
On peut croire qu’il existe un consensus scientifique selon lequel la pandémie n’est pas sortie d’un laboratoire. Mais en réalité un bon nombre de scientifiques les plus compétents dans le domaine sont particulièrement silencieux. Cela comprend Lipsitch à Harvard, Jonathan A. King au MIT et bien d’autres.
L’an dernier, Lynn Klotz, du Center for Arms Control and Non-Proliferation, a écrit un article dans le Bulletin of the Atomic Scientists intitulé L’erreur humaine dans les laboratoires à haut niveau de confinement biologique : une menace pandémique probable.
Klotz y alertait la communauté scientifique en ces termes (25 février 2019N59) :
Les incidents provoquant une exposition potentielle aux agents pathogènes se produisent fréquemment dans les laboratoires de haute sécurité souvent connus sous leurs acronymes BSL3 (niveau de biosécurité 3) et BSL4. Les incidents de laboratoire qui conduisent à des infections contractées en laboratoire non détectées ou non signalées peuvent entraîner la propagation d’une maladie dans la communauté à l’extérieur du laboratoire ; les employés de laboratoire atteints de telles infections quitteront le travail en charriant avec eux l’agent pathogène. S’il s’agit d’un pathogène pandémique potentiel, une telle dissémination communautaire pourrait conduire à une pandémie mondiale avec de nombreux décès. Le plus préoccupant est la libération d’un virus de l’influenza aviaire hautement pathogène transmissible par les mammifères, transmis par l’air, créé par les laboratoires, comme les virus H5N1 transmissibles par l’air créés dans les laboratoires de Ron Fouchier aux Pays-Bas et de Yoshihiro Kawaoka à Madison, Wisconsin.
Les travaux de Fouchier et Kawaoka (2012N57) avaient suscité une inquiétude généralisée qui avait convaincu le gouvernement américain de décréter, en 2014, une interdiction temporaire de la recherche sur le « gain de fonction ». Cette interdiction avait été levée en 2017.
À propos de la recherche dirigée par Yoshihiro Kawaoka à Madison, Rebecca Moritz s’exprimait ainsi (Perry K, 2014N60) :
Ce travail ne vise pas à créer une nouvelle souche de grippe à potentiel pandémique, mais à modéliser la pression immunitaire à laquelle le virus est actuellement confronté dans notre corps pour échapper à nos défenses. […] Ce travail vise à identifier les souches circulantes potentielles afin d’orienter le processus de sélection des souches utilisées pour le prochain vaccin… Le comité a estimé que les procédures de confinement de la biosécurité étaient appropriées pour mener à bien cette recherche. Je n’ai aucune inquiétude quant à la biosécurité de ces expériences.
Kawaoka a mélangé le virus de la grippe aviaire avec celui de la grippe espagnole, ce qui a donné naissance à un virus respiratoire hautement mortel capable de se transmettre à l’homme. Il a également joué avec des mélanges du virus H5N1 et du virus H1N1 (grippe porcine) de 2009, créant un hybride aéroporté capable d’échapper au système immunitaire humain, rendant ainsi l’homme sans défense contre lui. Cette recherche a été effectuée dans un laboratoire de niveau de biosécurité 2… Il n’est donc pas surprenant d’entendre l’ancien directeur des Centers of Disease Control and Prevention (CDC), Robert Redfield, déclarer le 30 mars 2022 (lien sur Rumble) :
Je pense que la grande pandémie est encore à venir, et qu’il s’agira d’une pandémie de grippe aviaire pour l’homme. La mortalité sera importante, de l’ordre de 10 à 50 %. Il y aura des problèmes.
Francis A. BoyleN61, professeur de droit international, est à l’origine de la rédaction du Biological Weapons Anti-Terrorism Act de 1989 (BWATA), version américaine de la convention de 1972 sur les armes biologiques. Auteur de l’ouvrage Biowarfare and Terrorism (2005N62), il lançait en 2015N63 :
Depuis le 11 septembre 2001, nous avons dépensé environ 100 milliards de dollars en guerre biologique [aux USA]. En fait, nous avons maintenant une industrie de guerre biologique offensive dans ce pays qui viole la Convention sur les armes biologiques et ma Loi antiterroriste sur les armes biologiques de 1989 [N64].
Cette loi décrétait notamment (1989N64) :
Quiconque développe sciemment, produit, stocke, transfère, acquiert, conserve ou possède un agent biologique, une toxine ou un système de distribution pour une utilisation comme arme, ou aide sciemment un État étranger ou une organisation à le faire, sera condamné à une amende sous ce titre, ou emprisonné à perpétuité ou pour une période de plusieurs années, ou les deux. Il existe une juridiction fédérale extraterritoriale sur une infraction à cet article commise par ou contre un ressortissant des États-Unis.
Le cadre légal américain permet de comprendre les efforts déployés pour laver les décideurs et les scientifiques américains de toute suspicion d’activité susceptible de faciliter la mise au point d’armes biologiques, quel que soit le procédé utilisé à cet effet.
Engagé politiquement — ancien membre du Comité directeur d’Amnesty International et critique acerbe de la politique d’Israël dans ses rapports avec les Palestiniens — Francis Boyle ajoutait (2015N63) :
Nos adversaires présumés du monde entier, comme la Russie et la Chine, sont sans aucun doute parvenus aux mêmes conclusions que celles que j’ai tirées des mêmes sources ouvertes et publiques, et ont répondu en nature. Ainsi, le monde est maintenant témoin d’une course aux armements offensive tous azimuts de guerre biologique entre les principales puissances militaires du monde : États-Unis, Russie, Grande-Bretagne, France, Chine, Israël, entre autres.
La compétence de Boyle s’arrête au cadre juridique qui vient d’être brièvement énoncé. Pour ce qui est de la pandémie CoVID-19, il s’est campé dans une posture de théoricien du complot s’appuyant uniquement sur des informations — souvent fausses — collectées sur Internet. Exemple typique de professionnel compétent recyclé en « expert YouTube »…
Dans une réaction du Guardian à la publication de Kawaoka et al. (2012N57), Ian Sample citait Lord May, ancien président de la Royal Society et anciennement conseiller scientifique attitré du gouvernement du Royaume-Uni (2014N65) :
Le travail qu’ils font est absolument fou. Tout cela est extrêmement dangereux. Oui, il y a un danger, mais il ne provient pas des virus présents sur les animaux. Il provient des laboratoires [dirigés par] des gens très ambitieux.
Ian Sample ajoutait (2014N65) :
Ce travail est le dernier d’une série d’études controversées qui ont divisé la communauté scientifique. D’un côté, des chercheurs qui créent des virus dangereux dans des laboratoires sécurisés dans l’espoir d’apprendre comment les souches existantes pourraient muter en constituant une menace potentielle pour les humains. De l’autre, il y a des scientifiques qui soutiennent que le travail fait peu ou rien pour aider à protéger les gens, mais met plutôt la population mondiale en danger.
Sam Husseini concluait (24 avril 2020A125) :
Quelle que soit la cause de la pandémie actuelle, ces laboratoires de guerre biologique/de biodéfense devraient être examinés de manière beaucoup plus approfondie. L’appel à leur fermeture par Boyle et d’autres devrait être clairement entendu — et la lumière devrait être faite précisément sur les recherches qui y sont menées.
Le secret de ces laboratoires pourrait nous empêcher de connaître avec certitude les origines de la pandémie actuelle. Il pourrait s’agir d’une libération en laboratoire, vraisemblablement accidentelle, ou d’une infection « zoonotique », de l’animal à l’homme.
Par la suite (4 janvier 2019A74), N. Baker concluait :
Pendant plus de 15 ans, les coronavirologues se sont efforcés de prouver que la menace du SRAS était toujours présente et devait être défendue, et ils l’ont prouvé en montrant comment ils pouvaient soigner les virus qu’ils stockaient pour les forcer à sauter des espèces et passer directement de la chauve-souris à l’humain. De plus en plus de virus de chauve-souris sont venus des équipes de terrain, et ils ont été séquencés, synthétisés et « recâblés » […]. Lors de ce souper partagé international de cuisine génétique, des centaines de nouvelles variantes de maladies ont été inventées et stockées. Et puis un jour, peut-être, quelqu’un s’est trompé. C’est au moins une explication raisonnable et « parcimonieuse » de ce qui aurait pu se passer.
C’est peut-être la grande méta-expérience scientifique du 21e siècle. Un monde rempli de scientifiques pourrait-il faire toutes sortes de recombinaisons imprudentes avec des maladies virales pendant de nombreuses années et réussir à éviter une grave épidémie ? L’hypothèse était que, oui, c’était faisable. Le risque valait la peine d’être pris. Il n’y aurait pas eu de pandémie.
L’Organisation mondiale de la santé a délégué en Chine, en janvier 2021, une équipe de d’experts chargés d’enquêter sur l’origine du SARS-CoV‑2. Certains en ont été exclus, au dernier moment, suite à l’opposition du gouvernement chinois. Les enquêteurs n’avaient pas pour mission de mener une investigation indépendante mais de baser leurs conclusions sur les rapports de scientifiques chinois. Cette approche était biaisée puisque l’hypothèse d’un accident de laboratoire était écartée a priori par le chef de la délégation et ne figurait pas à l’agenda de cette enquête axée sur l’origine anthropo-épizootiqueN66 de la pandémie (5 novembre 2020A76) :
L’OMS, l’Organisation mondiale de la santé animale (OIE) et l’Organisation des Nations Unies pour l’alimentation et l’agriculture (FAO) ont convenu, dans la résolution de la 73e Assemblée mondiale de la Santé, de galvaniser les efforts pour retracer l’origine animale du virus, sa voie de transmission à l’homme au rôle éventuel de l’hôte intermédiaire.
Alina Chan (citée plus haut) et Matt Ridley en font état dans The Wall Street Journal (15 janvier 2021A72):
Le monde a besoin d’une enquête qui envisage non seulement les origines naturelles, mais aussi la possibilité que le SRAS-CoV‑2, le virus qui cause la Covid-19, se soit échappé d’un laboratoire. L’équipe de l’OMS prévoit cependant de s’appuyer sur les rapports de scientifiques chinois plutôt que de mener une enquête indépendante. Étant donné que les autorités chinoises ont tardé à publier des informations, pénalisant les scientifiques et les médecins qui ont partagé les détails cliniques et génomiques du nouveau coronavirus, et ont depuis démontré un vif intérêt pour le contrôle du récit sur la façon dont le virus est apparu, ce n’est pas une base prometteuse pour l’enquête de l’OMS.
L’équipe de l’OMS comprend des experts qui ont retracé les origines des épidémies d’Ebola et du MERS, mais les critiques craignent qu’elle ne dispose pas de l’expertise nécessaire pour mener une enquête qui examinerait les origines possibles du laboratoire. Le Dr David Relman de l’Université de Stanford, qui a évoqué très tôt la possibilité que le virus ait pu fuir d’un laboratoire, nous a dit : « Sur la base des rares informations qui ont été partagées publiquement sur l’enquête de l’OMS, il ne semble pas que l’OMS ait correctement représenté l’éventail des points de vue et perspectives des principales parties prenantes, ni intégré toutes les formes d’expertise nécessaires. » Répondant à la question de savoir si l’équipe de l’OMS enquêtera sur les origines du laboratoire, le Dr Peter Ben Embarek, chef de l’équipe, nous a dit : « Si nos études allaient dans le sens d’un possible accident de laboratoire, d’autres mécanismes internationaux seraient impliqués pour documenter un tel événement. Cela prendrait du temps et des types d’expertise supplémentaires. »
Une enquête sur les irrégularités des « récits » de l’origine du SARS-CoV‑2 est menée par un groupe de chercheurs et journalistes indépendants qui se désigne comme Decentralised Radical Autonomous Search Team Investigating Covid-19 (DRASTICN67). Un article détaillé d’Annette Gartland (12 octobre 2020A78) décrit les avancées de leurs travaux.
On peut aussi lire à ce sujet l’article très documenté de Jonathan Latham et Allison Wilson (février 2021A71) qui soutiennent l’hypothèse d’un accident de laboratoire.
Un collectif de 26 scientifiques a adressé à l’OMS une lettre ouverte (4 mars 2021A70) réclamant une véritable enquête indépendante sur les origines du SARS-CoV‑2. La version française est inclue dans le texte. Ils concluent :
Nous reconnaissons qu’en tant qu’agence internationale dépendant de la collaboration de ses États membres, l’Organisation mondiale de la santé est limitée dans ce qu’elle peut réaliser dans ce type d’enquête. Notre intention n’est pas d’affaiblir l’OMS, qui travaille dans des circonstances difficiles à un moment où les besoins mondiaux sont immenses.
Bien que l’enquête de l’équipe conjointe ait été une occasion importante pour la communauté internationale d’obtenir des informations limitées et très encadrées, elle s’est malheureusement révélée opaque et restrictive, compromettant grandement la validité scientifique de l’enquête.
Avec plus de deux millions de morts, cent millions de personnes infectées par la COVID-19 dans le monde, et une perturbation massive touchant certaines des populations les plus vulnérables de la planète, nous ne pouvons nous permettre une enquête sur les origines de la pandémie qui ne soit pas absolument approfondie et crédible. Si nous ne parvenons pas à examiner pleinement et courageusement les origines de cette pandémie, nous risquons de ne pas être préparés à une pandémie potentiellement plus grave à l’avenir.
Parce que nous pensons que le processus et les efforts de l’équipe conjointe à ce jour ne constituent pas une enquête approfondie, crédible et transparente, nous appelons la communauté internationale à mettre en place une structure et un processus en mesure de le faire.
Trois membres (républicains) du Congrès, aux USA, ont adressé au directeur du National Institutes of Health (NIH) une lettre de 11 pages dans laquelle ils déclarent notamment (18 mars 2021A68):
Récemment, l’Organisation mondiale de la santé (OMS) a tenté d’enquêter sur l’origine du COVID-19. L’OMS a déclaré que cette mission d’investigation serait guidée par la science, serait « ouverte d’esprit » et « n’exclurait aucune hypothèse ». Malheureusement, la Chine n’a pas fourni un accès complet ou une indépendance totale pour la mission critique de l’OMS. […]
En raison des tensions croissantes entre les États-Unis et la Chine, l’OMS a abandonné le projet d’un rapport intermédiaire. Un groupe international d’experts scientifiques, dont des spécialistes en virologie, en microbiologie et en zoologie, a demandé un nouvel examen.
Les NIH, en tant qu’institution scientifique de premier plan, doivent prendre l’initiative de favoriser une enquête transparente, indépendante et scientifique sur l’origine de la pandémie de COVID-19. Un tel effort doit répondre aux objectifs déclarés de l’OMS, à savoir une enquête ouverte d’esprit qui n’exclut aucune hypothèse plausible. En outre, les NIH sont bien placés pour recueillir et fournir des informations grâce à la surveillance de leurs subventions et autres bourses fédérales. Ainsi, le NIH est dans une position unique pour enquêter sur la possibilité que la pandémie provienne d’un accident ou d’une fuite de laboratoire, notamment en ce qui concerne le Wuhan Institute of Virology (WIV). […]
Notamment, l’ancien enquêteur principal du Département d’Etat [David Asher] qui a supervisé le groupe de travail sur l’origine du virus COVID-19 a récemment déclaré [le 12 mars] qu’il pense non seulement que le virus s’est échappé du WIV, mais qu’il pourrait être le résultat de recherches que l’armée chinoise, ou l’Armée de libération du peuple, effectuait sur une arme biologique. […]
Par conséquent, il est impératif de déterminer non seulement l’origine du SARS-CoV‑2, mais aussi comment et si le financement et la recherche des NIH aux projets du WIV ont pu contribuer au SARS-CoV‑2. Pour faciliter nos demandes et notre enquête, veuillez fournir les informations suivantes avant le 19 avril 2021 :
[suivi de 29 requêtes sur 6 pages]
Jusqu’ici, l’hypothèse « arme biologique » s’appliquait aux activités en général de certains laboratoires de recherche en virologie comme le WIV en Chine. Elle n’impliquait pas que le SARS-CoV‑2 serait lui-même une arme biologique, et encore moins qu’il aurait été disséminé à l’initiative de « maîtres du Monde » diaboliques.
Ce pas a toutefois été franchi dans la « complosphère », allant jusqu’à affirmer que les vaccins à ARN messager (i.e. la protéine spike) feraient eux-mêmes partie de cet arsenal de destruction (Perlas N, 13 septembre 2021N68). C’est notamment la thèse soutenue — et répandue dans certains milieux — par Richard M Fleming, qui se présente docteur en physique des particules, « avocat », cardiologue et (auto-proclamé) « Father of Modern Nuclear Cardiology and Nuclear Medicine », occasionnellement acteur dans des films « pour adultes », mais aussi dirigeant de plusieurs institutions — Fleming Heart Health Institute (1999–2004) et Camelot Foundation (2000–2005) — auxquelles il se déclare affilié bien qu’elles aient cessé toute activité… Fleming a été condamné au Nebraska en 2009 pour fraude à l’assurance maladie et au courrier électronique (FBI, 2009N69), puis par la FDA en 2013 pour la publication de données fictives dans une étude clinique sur un produit alimentaire (FDA, 2018N70).
Une étude comparative de régimes alimentaires publiée dans Clinical Cardiology (Fleming RM et al., 2018N71) a été retirée de la publication sur le constat de problèmes d’intégrité des données et de l’absence de déclaration de liens d’intérêts de l’auteur principal. Ce retrait a donné lieu à une longue discussion avec Fleming sur le forum “The High-fat Hep C Diet”, dont il a par la suite effacé ses propres messages mais qu’on peut reconstruire dans son intégralité sur Internet Archive (5 avril 2019N72). Plus de détails sur ce malfrat ont été publiés par Cheshire (27 septembre 2021N73). Ces faits étant antérieurs à la période CoVID, ils ne peuvent pas être écartés comme un harcèlement visant à décrédibiliser un personnage qui se présente aujourd’hui en lanceur d’alerte garant de « l’intégrité scientifique »…
Conclusion de l’enquête : si l’on en envie de croire — ou de faire croire — à n’importe quelle thèse explicative de la pandémie CoVID-19, il vaut mieux éviter d’étayer ses arguments par la citation « d’experts » dont on n’a pas vérifié la probité, ce qui nécessite souvent un petit voyage (à la portée de tous) dans Internet Archive. Et surtout se méfier de l’effet d’amplification dans ce « rideau de fumée » de vidéos et d’articles d’opinion.
Un consensus n’est pas « la vérité scientifique », mais une simple hypothèse partagée par des experts d’un domaine scientifique ; la fragilité du consensus étant liée au choix des experts… Il n’y a pas de consensus sur le principe d’Archimède ni les fondamentaux de la physique quantique, parce que (à ce jour) aucune expérience ne les a mis en défaut. Dans les sciences « dures », une théorie n’est scientifique (au sens de Karl Popper) que s’il existe un cadre expérimental qui permettrait de la réfuter. Comme le disait Michael Crichton, parlant des sciences biomédicales, cité par Jorge R Barrio (2009N74) :
Je considère la science du consensus comme une évolution extrêmement pernicieuse qu’il convient de stopper net. Historiquement, la revendication du consensus a été le premier refuge des scélérats ; c’est une façon d’éviter le débat en prétendant que la question est déjà réglée. Chaque fois que vous entendez que le consensus des scientifiques s’accorde sur une chose ou une autre, vous devez faire attention à votre portefeuille, car vous êtes en train de vous faire avoir.
Soyons clairs : le travail scientifique n’a rien à voir avec le consensus. Le consensus est l’affaire de la politique. La science, au contraire, n’a besoin que d’un seul enquêteur qui a raison, ce qui signifie que ses résultats sont vérifiables par rapport au monde réel. En science, le consensus n’a pas d’importance. Ce qui compte, ce sont les résultats reproductibles. Les plus grands scientifiques de l’histoire le sont précisément parce qu’ils ont rompu avec le consensus. La science du consensus n’existe pas. S’il s’agit d’un consensus, ce n’est pas de la science. Si c’est de la science, ce n’est pas du consensus. C’est tout.
À mi-chemin des hypothèses d’un accident de laboratoire et de la création d’une arme biologique, celle d’un accident qui aurait pour origine le programme de recherche PREEMPT à l’initiative de la Defense Advanced Research Projects Agency (DARPA) — autrement dit l’armée américaine — selon un dossier compilé sur le site Drastic Research (Verhaeghe E, 4 octobre 2021A58) :
Le COVID 19 est-il le produit d’une expérience américaine hasardeuse menée par l’ONG EcoHealth Alliance, dirigée par Peter Daszak, l’expert de l’OMS qui faisait partie de l’équipe chargée d’enquêter sur les origines du virus ? C’est ce que suggèrent (très fortement) des documents publiés par un site américain et qui ont l’air très très crédibles. Si ces informations étaient vérifiées, elles constitueraient le chaînon manquant dans la compréhension des origines du virus.
Une vidéo montre Peter Daszak expliquant, dans un forum en 2016, comment ses collègues chinois essayaient de rendre plus pathogènes les virus sélectionnés dans le réservoir animal (C‑SPAN, 8 juin 2021N75) :
Ensuite, lorsque vous obtenez la séquence d’un virus, et qu’elle ressemble à un parent d’un pathogène méchant connu, comme nous l’avons fait avec le SRAS. Nous avons trouvé d’autres coronavirus chez les chauves-souris, toute une série, dont certains ressemblaient beaucoup au SRAS. On a donc séquencé la protéine spike, celle qui s’attache aux cellules. Puis on…
Je n’ai pas fait ce travail, mais mes collègues en Chine l’ont fait. Vous créez des pseudo particules, vous insérez les protéines spike de ces virus, vous voyez si elles se fixent aux cellules humaines. À chaque étape, on se rapproche de plus en plus de ce virus qui pourrait vraiment devenir pathogène pour l’homme. […]
On se retrouve avec un petit nombre de virus qui ressemblent vraiment à des tueurs.
Alors que l’hypothèse d’un accident de laboratoire, défendue à l’origine par la droite américaine et le président Trump en personne, avait été vigoureusement rejetée comme « théorie de la conspiration » par la gauche libérale, la polarisation du débat a perdu de sa virulence après que le directeur général de l’OMS ait reproché à l’équipe d’experts de n’avoir pas suffisamment étudié la théorie de la fuite de laboratoire. Le consensus sur l’origine « naturelle » du virus s’est effondré (Schneider L, 9 juin 2021A64) sans qu’aucune donnée nouvelle n’y ait vraiment contribué.

Fin 2021, Alina Chan a rendu public un dossier détaillé dans son ouvrage VIRAL dont un commentaire détaillé est partagé par Leonid Schneider (24 novembre 2021A56).
Richard Horton, rédacteur en chef du Lancet depuis 26 ans, est accusé publiquement d’avoir soutenu le régime chinois dans son déni de toute hypothèse sur l’origine accidentelle du SARS-CoV‑2, aidé en cela par Peter Daszak, longtemps collaborateur de l’institut de virologie de Wuhan (Birrell L, 26 juin 2021A63).
Les enjeux du débat sont plus politiques que scientifiques, comme l’a écrit Benjamin Wallace-Wells dans The New Yorker (27 mai 2021A65) :
[…] la controverse sur les fuites de laboratoire contient la possibilité d’un point d’inflexion majeur dans la compétition entre les États-Unis et la Chine. Elle a un pied dans l’ancien régime politique, celui de Donald Trump, ce qui lui a conféré une fureur conspiratrice et délirante. Mais elle a également un pied dans le monde de Joe Biden, un monde dans lequel la question reste ouverte de savoir si une puissance libérale soudainement fragile pourra affronter son rival autoritaire. Mercredi, Joe Biden a annoncé qu’il avait demandé à la communauté du renseignement d’évaluer officiellement si la covid-19 « a émergé d’un contact humain avec un animal infecté ou d’un accident de laboratoire ». Plus de trois millions de personnes sont mortes de la covid-19. Que feront les États-Unis s’il s’avère que quelqu’un en Chine était coupable et qu’il y a eu une dissimulation ?
La question du financement de travaux sur le « gain de fonction » au laboratoire de Wuhan a fait l’objet d’échanges acerbes entre le sénateur républicain Dr Rand Paul et le Dr Anthony Fauci, où l’on voit ce dernier (20 juillet 2021N77) tenter de modifier la définition du terme pour nier que les recherches cofinancées par le NIH auraient pu être associées à du “gain de fonction”.
On peut citer comme exemple, à l’appui de l’accusation de Paul, une étude sur les chauves-souris de Hu B et al. (2017A146) cofinancée par le programme du NIAID R01AI110964N78 (voir page 2) où le processus d’amplification était décrit pages 11, 18–19 et 21 : “Construction of recombinant viruses”. Cela dit, comme la plupart des politiciens, Rand Paul ne pouvait s’empêcher de glisser dans sa rhétorique (20 juillet 2021N77) un clin d’œil à ses électeurs en attribuant à Fauci, dans le même échange, la responsabilité de « quatre millions de morts »… ce qui provoquait inévitablement un retour de bâton où Fauci — bottant en touche sans s’expliquer sur les travaux du laboratoire de Wuhan — lui retournait la qualification de « menteur ». Dans une intervention ultérieure au Sénat (4 novembre 2021N79), Rand Paul expose en détail les enjeux de ces recherches tandis que Fauci tente de redéfinir le concept de « gain de fonction » — terme qu’il a fait disparaître du site web du NIH — et réitère sa réfutation de l’hypothèse qu’un accident de laboratoire serait à l’origine de la pandémie CoVID-19.
Des courriels ont montré que les responsables du NIH avaient permis à EcoHealth Alliance d’inventer son propre vocabulaire pour déjouer le surveillance de sa propre recherche sur les gains de fonction (Lerner S & M Hvistendahl, 3 novembre 2021A57).
Le media conservateur américain Project Veritas a publié sur une page titrée Les documents militaires sur le gain de fonction contredisent le témoignage sous serment de Fauci (2022N80) une série de liens vers des documents précisant le rôle de l’Agence pour les projets de recherche avancée de défense (DARPA) dans la recherche menée par EcoHealth Alliance en collaboration avec le laboratoire de Wuhan :
Les documents militaires indiquent qu’EcoHealth Alliance a approché la DARPA en mars 2018 pour obtenir des fonds afin de mener des recherches sur le gain de fonction des coronavirus transmis par les chauves-souris. La proposition, nommée Project Defuse, a été rejetée par la DARPA pour des raisons de sécurité et parce qu’elle violait le moratoire sur la recherche sur le gain de fonction.
Le rapport principal concernant la proposition de l’Alliance EcoHealth a fuité sur Internet il y a quelques mois, il est resté non vérifié jusqu’à présent. Project Veritas a obtenu un rapport séparé destiné à l’Inspecteur Général du Département de la Défense, écrit par le Major du Corps des Marines des Etats-Unis, Joseph Murphy, un ancien membre de la DARPA.
« La proposition ne mentionne pas ou n’évalue pas les risques potentiels de la recherche Gain de Fonction (GoF) », une citation directe de la lettre de rejet de la DARPA.
Project Veritas a contacté la DARPA pour obtenir des commentaires sur les documents cachés et s’est entretenu avec le chef des communications, Jared Adams, qui a déclaré : « Cela ne me semble pas normal », lorsqu’il a été interrogé sur la façon dont les documents ont été cachés.
Le rapport du Major Joseph Murphy (daté du 13 août 2021), transcrit en clair et authentifié par son auteur (Malone RW, 3 mars 2023A32) explique en détail les objectifs du projet DEFUSE :
L’objectif du programme Ecohealth, appelé « DEFUSE » dans la proposition, était d’inoculer les chauves-souris dans les grottes du Yunnan en Chine où des cas confirmés de SRAS-CoV ont été découverts. En théorie, cela permettrait d’éviter une autre pandémie de SRAS-CoV : le système immunitaire des chauves-souris serait renforcé pour empêcher l’émergence d’un SRAS-CoV mortel. Le langage spécifique utilisé est le suivant : « inoculer aux chauves-souris de nouvelles protéines chimériques polyvalentes de pointe pour renforcer leur mémoire immunitaire adaptative contre des virus spécifiques à haut risque. »
[…]
Les travaux ont eu lieu au WIV et sur plusieurs sites aux États-Unis, identifiés en détail dans la proposition.
[…]
Le SARS-CoV‑2, ci-après dénommé SARS-COV-WIV, est une chimère synthétique de protéine de pointe conçue pour se fixer aux récepteurs ACE2 humains et insérée dans un squelette de SARSr-CoV de chauve-souris recombinant. Il s’agit probablement d’un vaccin vivant qui n’a pas encore été modifié pour atteindre un état plus atténué que celui que le programme cherchait à créer avec sa version finale. Il a fui et s’est répandu rapidement parce qu’il a été aérosolisé pour pouvoir infecter efficacement les chauves-souris dans les grottes, mais il n’était pas encore prêt à infecter les chauves-souris, ce qui explique pourquoi il ne semble pas infecter les chauves-souris. Si la maladie est si déroutante, c’est parce qu’il s’agit moins d’un virus que de protéines de pointe fabriquées pour faire de l’auto-stop dans un essaim de quasi-espèces de SRASr-CoV. Plus elle est proche de la forme finale du vaccin vivant atténué, plus il est probable qu’elle se soit désatténuée depuis son échappement initial en août 2019.
La campagne présidentielle américaine de 2024 a été l’occasion de révélations fracassantes sur le rôle qu’ont pu jouer, à l’insu du public, les agences américaines de renseignement, de sécurité et de contrespionnage. Le débat a été lancé par le candidat Robert Francis Kennedy Jr, avocat de l’environnement étiqueté par ses adversaires comme « antivax » et « complotiste ». Voir son article Anthony Fauci et le système de santé publique et ses ouvrages The Real Anthony Fauci (Kennedy RF Jr, 2021A49 ; version française 2021A48) suivi de The Wuhan Cover-Up aussi disponible en français (Kennedy RF Jr, 2023A21). Le 13 février 2025, Kennedy a vu sa nomination confirmée par le Sénat américain au poste de secrétaire du département des Health and Human Services.
Dans un entretien avec l’animateur radio britannique Russell Brand (12 mai 2023A27 ; sous-titres en français, 2023N81) — Robert Kennedy exposait clairement son point de vue sur une coopération (devrait-on dire complicité ?) entre ces agences et leurs homologues chinoises pour la conception d’armes biologiques, et surtout la mise en place d’un dispositif de contrôle et de restriction des libertés qui, selon lui, date du Patriot Act aux USA à la suite des attentats de 2001.
Le terme « armes biologiques » fait ici référence aux expériences de « gain de fonction » qui peuvent servir aussi bien à la protection contre une pandémie (provoquée ou accidentelle) qu’à la fabrication d’armes létales ; la frontière entre ces deux types d’activités étant perméable, d’un point de vue technique, ces travaux ne sont pas en contradiction avec la Convention sur l’interdiction des armes biologiquesN82.
En 2023, les langues ont commencé à se délier, rendant quasiment certaine l’hypothèse de l’origine accidentelle du SARS-CoV‑2 issu d’un laboratoire pratiquant le gain de fonction de virus pathogènes. Lire par exemple le témoignage de Dr Robert R Redfield, ancien directeur des Centres for Disease Control (CDC), devant le House Subcommittee on the Coronavirus Pandemic (8 mars 2023A30), et l’article Réponse à la pandémie.
Selon des documents collectés par le White Coat Waste Project (Belloti A, 15 juin 2023A26), le premier patient identifié porteur de CoVID était Ben Hu, un chercheur de Wuhan financé (via le NIAD) par le Gouvernement des États-Unis. Le WCW résume ainsi :
Récapitulons : Des blouses blanches de Wuhan, financées par le contribuable américain, prélèvent des coronavirus sauvages sur des chauves-souris dans des grottes reculées en Chine, sans équipement de protection adéquat, transportent les virus vers un laboratoire situé dans une grande agglomération, effectuent des expériences sur des animaux pour rendre les virus plus contagieux et plus mortels pour l’homme, puis tombent malades avec des symptômes similaires à ceux du COVID. Et leur identité et leurs antécédents médicaux sont dissimulés.
Une partie de la démonstration de Robert Francis Kennedy, dans l’extrait de son entretien avec Russell Brand, s’appuie sur les débats de la réunion “Event 201 Pandemic Exercise” qui s’est tenue à New York avant le déclenchement officiel de la pandémie CoVID-19 (18 octobre 2019N83). Le but de cette réunion, à l’initiative du Johns Hopkins Center for Health Security, du Forum économique mondial et de la Fondation Bill & Melinda Gates, était d’envisager un scénario hypothétique de pandémie globale. Une partie de la discussion (segment 4, 2:08:36) portait sur le contrôle de l’information…
On y entend Keven McAleese, Social Media Expert, déclarer (2019N83 2:11:30) : « Si la solution consiste à contrôler et à réduire l’accès à l’information, je crois que c’est le bon choix. » L’essentiel de la discussion porte sur la stratégie à mettre en place pour « neutraliser » les fake news. La solution qui fait consensus consiste à saturer les réseaux sociaux de messages émis par les autorités détentrices de « la vérité de la Science » : CDC, FDA, OMS, CIA, industrie pharma… Effectivement, c’est ce qui a été mis en place avec le recrutement de bénévoles, en mai 2020 — au final, plus de 110 000 — désignés comme “digital first responders” (ONU, 21 mai 2020A106). Cette tactique (astroturfingN84) a permis de donner l’illusion d’un mouvement populaire en soutien des mesures sanitaires orchestrées par les gouvernements. Mattias Desmet appelle ces trolls, chargés uniquement de relayer des messages préformatés, les « chemises brunes virtuelles » (Desmet M, 23 juin 2023A25).
Kennedy affirme que les autorités chinoises savaient que le SARS-CoV‑2 circulait déjà à Wuhan en septembre 2019. Ce que ne pouvait donc ignorer George Gao, directeur du CDC chinois, présent à cette réunion. C’est effectivement lui qui lance le débat (Segment 4 de Event 201, 2019N83 02:26:07) sur le sujet : « Comment empêcher les gens de dire que le virus a été fabriqué dans un laboratoire ? »
Le fait que la vingtaine de simulations de pandémie organisées aux USA, à partir de 2000, ont été financées par la CIA, représentée par son ancienne directrice Avril Haines (voir WEF, 2019N85), renforce la conviction de Kennedy qu’il s’agissait dès le début d’une « opération militaire » : « C’est donc une espionne qui organise ces simulations pandémiques. » Haines a été nommée par la suite directrice du renseignement national.
Francis Collins, directeur des National Institutes of Health (NIH) depuis 2009, a annoncé le 5 octobre 2021 qu’il quitterait son poste fin 2021. Il a été remplacé par Lawrence A Tabak le 20 décembre. Il n’est pas exclu que ce départ ait été provoqué par la publication de documents prouvant le manque de franchise de ses déclarations au sujet du financement par le gouvernement américain du « gain de fonction » au laboratoire de Wuhan. Cela pourrait expliquer que, dans la précipitation, le NIH n’avait nommé aucun directeur par interim.
Par la suite, Francis Collins a très sommairement présenté ses excuses, dans le cadre d’un entretien diffusé en vidéo par le Wall Street Journal (30 décembre 2023A22). Le comité éditorial commente :
Le mini-méa culpa du Dr Collins n’efface toujours pas sa collaboration avec Anthony Fauci pour discréditer la déclaration de Great BarringtonN86 qui préconisait une stratégie de protection ciblée sur les personnes âgées et vulnérables, tout en laissant les personnes plus jeunes présentant un risque moindre poursuivre leur vie. L’ancien directeur des NIH ne s’excuse pas non plus d’avoir tenté de censurer différents conseils en matière de politique de santé.
Il a reconnu dans la discussion de Covid que la déclaration « aurait pu être une excellente occasion de mener une vaste discussion scientifique sur les avantages et les inconvénients » d’une protection ciblée. Mais il reproche ensuite aux auteurs de la déclaration d’avoir « court-circuité » le débat en essayant de modifier la politique nationale sans consulter au préalable les responsables de la santé publique. Qui a réellement interrompu le débat ?
Peu après la publication en ligne de la déclaration, le Dr Collins avait envoyé un courrier électronique au Dr Fauci pour lui demander de « démonter rapidement et de manière dévastatrice les prémisses de cette déclaration ». Quelques jours plus tard, une myriade d’associations de santé publique avaient attaqué la déclaration. Le Dr Collins a déclaré au cours de la table ronde de Covid qu’il regrettait d’avoir utilisé le mot « démonter », mais pas d’avoir qualifié la déclaration de « dangereuse ».
Les optimistes pourraient pécher par naïveté de croire que cette controverse sur l’origine du SARS-CoV‑2 aurait débouché sur l’abandon de programmes “gain de fonction” dans les laboratoires de microbiologie… Caitlin Tilley et ses collègues ont publié un article traitant de la création d’un variant extrêmement létal combinant les souches Wuhan et Omicron qui aurait tué 80 % des souris dans un laboratoire de l’Université de Boston (8 octobre 2022A40) :
Dans cette nouvelle étude, qui n’a pas été examinée par des pairs, une équipe de chercheurs de Boston et de Floride a extrait la protéine spike d’Omicron – la structure unique qui se lie aux cellules humaines et les envahit.
Elle a toujours été présente dans le virus mais a évolué au fil du temps. Omicron présente des dizaines de mutations sur sa protéine spike qui l’ont rendu si infectieux.
Les chercheurs ont attaché la protéine spike d’Omicron à la souche sauvage originale qui est apparue à Wuhan au début de la pandémie.
[…]
Dans leur article, ils déclarent : « Chez les souris, alors qu’Omicron provoque une infection légère et non mortelle, le virus porteur d’Omicron S inflige une maladie grave avec un taux de mortalité de 80 %.«
Selon les chercheurs, cela indique que si la protéine spike est responsable de l’infectivité, les modifications apportées à d’autres parties de sa structure déterminent son caractère mortel
[…]
Cette révélation montre à quel point les recherches dangereuses sur la manipulation des virus se poursuivent, même aux États-Unis, alors que l’on craint que des pratiques similaires aient déclenché la pandémie.
Le professeur Shmuel Shapira, un scientifique de premier plan au sein du gouvernement israélien, a déclaré : « Cela devrait être totalement interdit, c’est jouer avec le feu. »
D’après un document du Programme de l’Environnement aux Nations-Unies (25 octobre 2022A38 page 33):
Les fuites accidentelles documentées d’agents pathogènes des laboratoires comprennent celles de la variole (en 1966, 1972 et 1978 [Royaume-Uni]) ; SRAS (2003 [Singapour] et 2004 [Chine et Taïwan, Province de Chine] (Heymann, Aylward et Wolff 2004); anthrax (1979 [ex-Union soviétique]) (Meselson et al. 1994) ; Yersinia pestis (2009 [États-Unis]) ; Ebola (2004 [Russie] et 2009 [Allemagne]); Marburg, méningite à Neisseria (Silver 2014) ; encéphalite équine vénézuélienne (Brault et al. 2001) ; fièvre aphteuse (2009 [Royaume-Uni]) (Enserink 2007) ; Grippe H5N1 (2014 [États-Unis]) (Branswell 2014) ; et la grippe H1N1 (vers 1976 [Chine ou ex-Union soviétique]) (Silver 2014).
Un documentaire de Sky News Australia a révélé de nouvelles preuves de « l’effort orchestré » pour faire croire que le COVID-19 était d’origine naturelle, cela bien que les services de renseignement aient déclaré qu’il s’agissait « très probablement » d’une fuite de l’Institut de virologie de Wuhan (Hannaford P, 28 novembre 2023A23) :

of Health and Human Services
S’adressant à des responsables de plusieurs agences de renseignement américaines ainsi qu’à des scientifiques de haut niveau spécialisés dans la santé publique et impliqués dans des discussions en coulisses, Sharri Markson révèle comment la théorie de la fuite de laboratoire a été intentionnellement étouffée. Un dénonciateur affirme que des analystes de la CIA favorables à la théorie de la fuite de laboratoire ont même été soudoyés pour changer de position afin de détourner l’attention de la Chine et de l’Institut de virologie de Wuhan. […]
L’un des fonctionnaires impliqués dans ces discussions était Robert Kadlec, qui était à l’époque secrétaire adjoint à la santé et aux services sociaux (Preparedness and Response) et, techniquement, le supérieur hiérarchique du Dr Fauci.
Dans une interview exclusive pour le documentaire de Sky News, le Dr Kadlec a déclaré à Sharri qu’il avait eu des discussions avec le Dr Fauci et qu’ils avaient délibérément décidé de minimiser la théorie de la fuite du laboratoire. […]
Avant de travailler pour le ministère de la santé et des services sociaux, le Dr Kadlec était directeur adjoint de la commission du renseignement du Sénat américain. Il a parlé à Sharri des travaux du Dr Zhou Yusen, un scientifique militaire chinois dont les recherches sur les vaccins pourraient être à l’origine de la pandémie mondiale.
Le Dr Zhou a été l’une des premières personnes à publier un brevet pour un vaccin COVID-19 et, selon le Dr Kadlec, le scientifique militaire chinois avait dû commencer ses travaux sur le vaccin « au plus tard en 2019 ». […]
Le Dr Zhou a été retrouvé mort [tombé d’un toit] dans des « circonstances mystérieuses », quelques mois seulement après la publication d’informations sur son rôle dans la création du COVID-19.
Soulignant que les agences de renseignement soupçonnent un acte criminel dans ce décès, Sharri a demandé s’il était possible que le Parti communiste chinois ait tué le Dr Zhou pour avoir « accidentellement lancé le COVID-19 ».
« C’est certainement possible. Nous avons considéré cela comme une possibilité plausible », a déclaré le Dr Kadlec, avant d’ajouter qu’ils n’avaient « aucune preuve à l’appui de cette affirmation ».
Hélène Banoun a mené une enquête tendant à démontrer que le virus SARS-CoV‑2 aurait « colonisé » le monde à partir du Maryland (USA) dès l’été 2019, fruit d’une recherche menée conjointement par les labos de recherches américains et chinois (Banoun H, 24 mars 2024A20).
Nouveau coup de théâtre ? La publication Genetic tracing of market wildlife and viruses at the epicenter of the COVID-19 pandemic (Crits-Christoph A et al., 2024A18). Il s’agit d’une étude des échantillons prélevés au marché de fruits de mer de Huanan à Wuhan, qui identifieraient ce marché comme le site central de l’apparition de la CoVID-19. La datation au carbone du virus SARS-CoV‑2 indique qu’il serait né entre la mi-novembre et la mi-décembre 2019. Parmi les limitations de cette étude, les auteurs mentionnent toutefois (2024A18 p. 5478):
Étant donné que les données métagénomiques environnementales utilisées dans ce travail ne permettent pas de relier directement les virus à leurs hôtes dans les échantillons qui contiennent de l’ADN ou de l’ARN de plusieurs espèces d’hôtes plausibles (y compris l’homme), notre analyse ne permet pas d’identifier de manière concluante les espèces susceptibles d’avoir excrété le SARS-CoV‑2 dans différents échantillons du marché de Huanan. De même, il n’est pas possible d’estimer directement le moment exact où le matériel génétique du virus ou de l’hôte a été disséminé dans l’environnement du marché.
En clair, les prélèvements ont eu lieu le 20 janvier 2020, alors que le virus était déjà en circulation dans la population. Au niveau des conflits d’intérêt, on ne manquera pas d’observer le financement de cette étude par les mêmes organismes qui ont contribué aux activités du laboratoire de Wuhan, et donc ciblés comme responsables d’une fuite accidentelle du virus… Cette publication est mise en exergue au cœur de la campagne présidentielle américaine pour tenter d’éteindre « l’incendie » — et de sauver des carrières ?
Un chercheur (anonyme) en maladies infectieuses au NIH a publié un récit documenté des tours de passe-passe d’Antoni Fauci pour nier le financement américain de la recherche gain-of-function au laboratoire de Wuhan (Anonyme, 4 May 2025A13) :
Les efforts de coopération internationale du NIAID étaient fondés sur la conviction que le renforcement des capacités scientifiques à l’étranger était un bien mondial — un idéal qui se vérifie souvent. Mais dans ce cas, la coopération avec des chercheurs étrangers a eu des conséquences inattendues. Le transfert d’expertise technique et de savoir-faire en bio-ingénierie au-delà des frontières, associé à une surveillance inadéquate et à une classification erronée des objectifs de recherche, a peut-être entraîné une véritable crise. Si l’intention était altruiste, le résultat a été tout autre. […] Le financement de l’Institut de virologie de Wuhan par EcoHealth Alliance a été classé comme « surveillance virale », un tour de passe-passe administratif qui a permis aux expériences à haut risque de se poursuivre en toute impunité.
[…]
Mais les erreurs des NIH ne sont pas simplement dues à un défaut de surveillance : elles sont le résultat d’une arrogance scientifique aggravée par une relation symbiotique bien ancrée entre les responsables scientifiques fédéraux et les chercheurs universitaires qu’ils financent. Cette relation est mutuellement bénéfique : les scientifiques dépendent du financement des NIH pour construire leur carrière, tandis que les responsables des NIH comptent sur ces mêmes scientifiques pour produire les études pionnières qui justifient les nouvelles orientations et accroissent l’influence des NIH. […] Au lieu d’un contrôle gouvernemental de la recherche universitaire, nous avons un système qui récompense l’allégeance et la promotion mutuelle.
[…]
Il est temps d’abandonner la fausse promesse que nous pouvons déjouer la nature en fabriquant des virus de laboratoire. Nous devons réorienter la recherche vers l’identification rapide des pathogènes émergents lorsqu’ils provoquent des symptômes chez l’homme et les animaux domestiques ; le financement doit être réorienté vers des méthodologies plus sûres et plus responsables telles que la modélisation structurelle et informatique, et des techniques de laboratoire telles que l’analyse profonde des mutations et les études de perte de fonction.
⇪ Les répétitions du scénario
L’Event 201 Pandemic exercise (18 octobre 2019N83) mentionné plus haut n’était que l’ultime répétition d’une série d’exercices de simulation de pandémies conduits sous la houlette de la CIA, des autorités militaires et de leurs affiliés dans le monde médical (HHS et NIH, notamment Anthony Fauci) et industriel/philanthropique (Bill Gates). Exercices initialement présentés comme un moyen de protéger la nation contre une attaque bioterroriste : Atlantic Storm (2003, 2005), Global Mercury (2003), SCL (2005), Lockstep (2010), MARS et SPARS (2017), Clade X (2018), Crimson Contagion (2019)… Tous ont été décrits et documentés par Robert F Kennedy Jr (2021A48 p. 577–604). Une vidéo de Paul Schreyer décrit ces « jeux de simulation » dans une perspective « complotiste ».

Le plus récent exercice a eu lieu à peine dix semaines avant que les premières infections à la COVID-19 ne soient signalées à Wuhan. Il était supervisé par Robert Kadlec, responsable de la réponse aux catastrophes du président Trump, « qui écrivait depuis 20 ans des scénarios pour l’utilisation d’un virus pandémique afin de renverser la démocratie et restreindre les droits constitutionnels » (Kennedy RF Jr, 2021A48 p. 601). Le projet de rapport, confidentiel à l’origine, a été rendu public, suite à une intervention du New York Times, et peut être téléchargé (HHS, 2019A145). On y lit (page 7) :
Parmi les participants figuraient 19 ministères et organismes fédéraux, 12 États clefs, 15 nations tribales et pueblos, 74 services de santé locaux et régions de coalition, 87 hôpitaux et plus de 100 partenaires du secteur privé des soins de santé et de la santé publique.
Le scénario de la Crimson Contagion prévoyait « une épidémie à grande échelle d’une nouvelle souche du virus de la grippe aviaire (H7N9), qui se propage[rait] rapidement par transmission interhumaine dans le monde entier et sur le territoire continental des États-Unis, avec des taux élevés de morbidité et de mortalité » (HHS, 2019A145 p. iii). Kennedy commente (2021A48 p. 603) :
Les planificateurs de la Crimson Contagion ont prédit avec précision chaque élément de la pandémie de COVID-19 — de la pénurie de masques au nombre de décès — des mois avant que la COVID-19 ne soit identifiée comme une menace, or leur contre-attaque globale était la démolition planifiée de la Constitution américaine par une révolution de palais scrupuleusement chorégraphiée.
⇪ (Vers un nouvel « ordre mondial » ?)
➡ Ce paragraphe a été déplacé vers mon article Vers un nouvel ordre mondial ?
⇪ La suite…
Depuis août 2020, les incertitudes subsistent sur la suite de cette pandémie, la pertinence des solutions mises en place pour échapper à d’hypothétiques nouvelles « vagues », l’efficacité des mesures de protection : port du masque (Anso J, 21 novembre 2022A37) etc. À ce sujet, on peut citer une revue Cochrane : Interventions physiques pour interrompre ou réduire la propagation des virus respiratoires (30 janvier 2023A34) qui concluait :
Le port de masques dans la communauté ne fait probablement que peu ou pas de différence entre le port d’un masque et l’absence de masque pour ce qui est de l’apparition d’un syndrome grippal ou d’un syndrome de type COVID-19 (rapport de risque 0,95, intervalle de confiance à 95 % 0,84 à 1,09 ; 9 essais, 276 917 participants ; certitude modérée). Le port de masques dans la communauté ne fait probablement que peu ou pas de différence pour l’issue de la grippe/SARS-CoV2 confirmée en laboratoire avec l’absence de port de masques (RR 1,01, IC à 95 % 0,72 à 1,42 ; 6 essais, 13 919 participants ; certitude modérée). Les effets néfastes ont été rarement mesurés et peu rapportés (preuves à très faible degré d’incertitude). […]
Nous sommes très incertains des effets des masques respiratoires N95/P2 par rapport aux masques médicaux/chirurgicaux sur l’issue de la maladie respiratoire clinique […] L’utilisation d’un masque respiratoire N95/P2 par rapport aux masques médicaux/chirurgicaux fait probablement peu ou pas de différence pour l’issue objective et plus précise de l’infection grippale confirmée en laboratoire.
Voir mon article : L'auteur principal de la nouvelle revue Cochrane prend la parole. Au Danemark, un essai clinique randomisé portant sur la protection de 6000 individus contre l’infection au SARS-CoV‑2, a mesuré une différence de 0.03 % — statistiquement insignifiante — entre les groupes avec et sans masque de haute qualité (Bundgaard, H et al. (2021A73). Les auteurs ont toutefois reconnu les limites de leur étude :
Résultats non concluants, données manquantes, adhésion variable, résultats des tests à domicile rapportés par les patients, sans double-aveugle, et pas d’évaluation de la capacité des masques à réduire la transmission des maladies des porteurs de masques aux autres.
Il a fallu attendre mai 2024 pour que l’OMS reconnaisse que la transmission aérienne des virus de maladies respiratoires ne se limite pas à l’éjection à faible distance de particules de salive et de mucus, mais qu’elle inclut le transport de virus dans de plus petites particules, autrement dit des aérosols (Maxmen A, 5 mai 2024A19). Dans ces conditions, utiliser un masque reviendrait à utiliser une barrière de fil barbelé pour se protéger des moustiques ! Le Center for Disease Control (CDC) aux États-Unis s’est élevé contre cette conclusion qui remet en cause les dispositifs dont il avait ordonné la mise en place (ibid.).
L’usage du masque oblige son porteur à inhaler une partie du CO2 expiré, portant à 1.4 à 3.2 % la concentration de CO2 dans l’air, au lieu du 0.04 % environ d’un air sain. Or, un taux supérieur à 0.3 % pourrait induire une toxicité. C’est ce problème qui fait dire aux auteurs d’une étude (Kisielinski K et al., 2023A28) :
L’imposition de l’utilisation prolongée des masques peut avoir des conséquences négatives, en particulier pour les sous-groupes vulnérables. Il existe des preuves indirectes que l’utilisation prolongée du masque peut être liée aux observations actuelles de mortinatalité et à la réduction de la motricité verbale et des performances cognitives globales chez les enfants nés pendant la pandémie. Il est donc nécessaire de reconsidérer les obligations en matière de port de masque.
Le port du masque pourrait aussi favoriser la prolifération de bactéries indésirables et de champignons (Park, AM et al., 18 juillet 2022A45) :
Nous avons interrogé 109 volontaires sur leur utilisation du masque et leur mode de vie, et nous avons cultivé des bactéries et des champignons sur la face avant ou la face arrière de leur masque. […]
Les microbes présents sur les masques ont été cultivés en pressant le côté face et le côté extérieur des masques sur des plaques d’agar (deux plaques par participant : le côté face et le côté extérieur). Nous avons incubé les plaques de gélose pendant 18 heures (h) et 5 jours pour la propagation des bactéries et des champignons, respectivement, et nous avons procédé au comptage des colonies. […]
Le nombre de colonies bactériennes était plus élevé sur la face avant que sur la face arrière, tandis que le nombre de colonies fongiques était moins élevé sur la face avant que sur la face arrière. Une utilisation plus longue du masque a augmenté de manière significative le nombre de colonies fongiques, mais pas le nombre de colonies bactériennes. Bien que la plupart des microbes identifiés ne soient pas pathogènes pour l’homme (Staphylococcus epidermidis, Staphylococcus aureus et Cladosporium), nous avons trouvé plusieurs microbes pathogènes (Bacillus cereus, Staphylococcus saprophyticus, Aspergillus et Microsporum). Nous n’avons pas non plus trouvé d’association entre les microbes attachés au masque et les méthodes de transport ou de désinfection. Nous proposons que les personnes immunodéprimées évitent l’utilisation répétée de masques pour prévenir les infections microbiennes.
La question du « pass sanitaire » instauré en France a fait l’objet de longs développements sur de nombreux sites et sur les réseaux sociaux. La Commission nationale de l’informatique et des libertés (CNIL) a estimé « indispensable que le Parlement demande une évaluation à l’automne de l’ensemble des dispositifs mis en œuvre pour lutter contre la COVID-19, et notamment des dispositifs numériques, afin de supprimer ceux dont l’utilité ne serait pas avérée » (21 juillet 2021A61). Dans un quatrième avis (30 novembre 2021A54), incluant tous les dispositifs mis en œuvre, notamment le « pass sanitaire », elle insiste :
[…] sur la nécessité que les éléments qui permettent d’apprécier l’efficacité des traitements susmentionnés lui soient rapidement transmis, afin de continuer l’exercice de sa mission. En effet, malgré plusieurs demandes, une telle évaluation n’a, à ce jour, pas été transmise à la CNIL. À cet égard, elle tient à souligner que l’utilisation des dispositifs précités reste conditionnée à des garanties relatives à leur efficacité.
Une certitude : l’épidémie CoVID-19 a installé dans le monde entier des pratiques qui déséquilibrent fortement les systèmes de santé, au détriment de la lutte contre d’autres maladies infectieuses dont la prévalence et la létalité seraient plus importantes. En sauvant des centaines de milliers de malades de CoVID-19, n’a-t-on pas précipité le décès de plus nombreux malades de tuberculose, de VIH et de malaria ? La question est rarement posée dans les pays occidentaux, car ces grandes épidémies touchent principalement les pays du Sud…
On peut aussi s’interroger sur la caractérisation de la population la plus exposée aux formes graves de CoVID-19 : les personnes âgées et celles, plus jeunes, souffrant de comorbidités le plus souvent associées à de l’obésité. La plupart des personnes âgées, dans les pays riches, prennent des médicaments pour soigner des affections qu’elles auraient pu éviter, ou pour le moins retarder, par l’adoption de pratiques de vie saine — voir mon article Vivre bien et longtemps. Chez les plus jeunes, le constat de comorbidités est lié à des diagnostics qui conduisent en général à la prescription de médicaments. On est donc en droit de se demander quelle proportion du risque de maladie grave CoVID-19 est induite par ces syndromes ou par les effets secondaires de médicaments — plus de détails dans mon article CoVID-19 : immunité, style de vie. Il est regrettable que (à ma connaissance) n’existe aucune statistique associant l’incidence et la gravité de la CoVID-19 à la consommation de certains médicaments dont on connaît les effets indésirables sur le système immunitaire.
Voici le début d’un article de la journaliste Apoorva Mandavilli, lauréate en 2019 du Victor Cohn Prize for Excellence in Medical Science Reporting (3 août 2020A90) :
Jusqu’à cette année, la tuberculose et ses alliés mortels, le VIH et le paludisme, étaient en déclin. Le bilan de chacune de ces maladies au cours de la décennie précédente était à son plus bas en 2018, dernière année pour laquelle des données sont disponibles.
Pourtant, maintenant, alors que la pandémie de coronavirus se propage dans le monde entier, consommant les ressources de santé mondiales, ces adversaires perpétuellement négligés sont de retour.
“La covid-19 risque de faire dérailler tous nos efforts et de nous ramener là où nous étions il y a 20 ans”, a déclaré le Dr Pedro L. Alonso, directeur du programme mondial de lutte contre le paludisme de l’Organisation mondiale de la santé.
Ce n’est pas seulement que le coronavirus a détourné l’attention scientifique de la tuberculose, du VIH et du paludisme. Les confinements, en particulier dans certaines régions d’Afrique, d’Asie et d’Amérique latine, ont soulevé des obstacles insurmontables pour les patients qui doivent voyager pour obtenir des diagnostics ou des médicaments, selon des entretiens avec plus de deux douzaines de responsables de la santé publique, de médecins et de patients dans le monde.
La peur du coronavirus et la fermeture des cliniques ont éloigné de nombreux patients aux prises avec le VIH, la tuberculose et le paludisme, tandis que les restrictions sur les voyages aériens et maritimes ont gravement limité la livraison de médicaments dans les régions les plus touchées.
Environ 80 pour cent des programmes de lutte contre le paludisme, la tuberculose, du VIH dans le monde ont signalé des perturbations dans leurs services, et une personne sur quatre vivant avec le VIH a signalé des problèmes d’accès aux médicaments, selon UNAIDS. Les interruptions ou les retards de traitement peuvent conduire à une résistance aux médicaments, déjà un problème redoutable dans de nombreux pays.
En Inde, où vivent environ 27 % des cas de tuberculeux dans le monde, les diagnostics ont chuté de près de 75 % depuis le début de la pandémie. En Russie, les cliniques du VIH ont été réaffectées à des tests de coronavirus.
La saison du paludisme a commencé en Afrique de l’Ouest, qui compte 90 pour cent des décès dus au paludisme dans le monde, mais les stratégies normales de prévention – distribution de moustiquaires imprégnées d’insecticide et pulvérisation de pesticides – ont été réduites en raison des confinements.
Selon une estimation, un confinement de trois mois dans différentes parties du monde et un retour progressif à la normale sur 10 mois pourraient entraîner 6,3 millions de cas supplémentaires de tuberculose et 1,4 million de décès.
Une interruption de six mois du traitement antirétroviral peut entraîner plus de 500 000 décès supplémentaires dus à des maladies liées au VIH, selon l’OMS. Un autre modèle de l’OMS a prédit que dans le pire des cas, les décès dus au paludisme pourraient doubler pour atteindre 770 000 par an.
Plusieurs experts en santé publique, certains au bord des larmes, ont averti que si les tendances actuelles se poursuivent, le coronavirus est susceptible de faire reculer des années, voire des décennies, de progrès acharnés contre la tuberculose, le VIH et le paludisme.
Fin 2021, avec la progression du variant Omicron et, en France, la pression gouvernementale pour une vaccination étendue à toute la population, il était salutaire de faire le point sur les connaissances qui pourraient orienter une meilleure gestion de la crise. C’est l’objet d’un exposé très clair du professeur (emeritus) Jean-Michel Claverie : Quelques connaissances scientifiques solides sur la CoVID-19 et son virus (22 décembre 2021A51). Il est aussi intervenu dans les médias, voir par exemple un extrait sur BFMTV (25 décembre 2021A50).
J‑M Claverie est mondialement connu pour ses travaux sur les virus géants, fondateur du Laboratoire Information Génomique et Structurale et de la Société française de virologie. Je recommande aux sceptiques la lecture de son profil scientifique et, entre autres, l’écoute d’une de ses conférences au Wellcome Genome Campus de Hinxton en Angleterre (7 mars 2016N87). Sa critique frontale « rassuriste » de la politique sanitaire en France lui a valu le désaveu de la Société française de virologie, alors qu’il était en plein accord avec le directeur de l’OMS déclarant à la même date : « Aucun pays ne pourra se sortir de la pandémie à coups de doses de rappel, et les rappels ne sont pas un feu vert pour célébrer comme on l’avait prévu. »
Olivier Véran, ministre de la santé en France, déclarait sur France Info le 16 mars 2022 :
Le sujet, c’est qu’il n’y a pas de nouveau variant dangereux qui circule en France ou sur le reste de la planète. Ce qui circule aujourd’hui, c’est Omicron et son petit frère, le cousin germain, le BA2. On savait qu’il y avait un risque de rebond, on le constate, il n’est pas, d’ailleurs, français. Si vous me posiez la question : « Est-ce qu’il y a une corrélation entre le fait qu’on ait levé les restrictions et le rebond épidémique », je vous dirais de regarder l’Allemagne, regarder l’Italie, ils connaissent un rebond épidémique alors qu’ils ont maintenu le pass sanitaire et parfois le pass vaccinal, qu’ils ont maintenu le port du masque en milieu fermé. En Italie c’est même le FFP2 qui est obligatoire dans les commerces, et ils ont le même rebond que nous.
Invité fin 2022 par l’association L’union fait la force 88, le chercheur et mathématicien Vincent Pavan a donné une conférence à Épinal : « Covid-19 : corruptions mathématique et épidémiologique » : un décorticage en règle des fraudes scientifiques de la crise. On peut lire à ce sujet son entretien avec Alix Jouan (26 novembre 2022A36).
Un récit sérieusement documenté de la « crise sanitaire », de 2019 à février 2023, a été publié sur le site de l’AIMSIB par Guillaume Girard, ingénieur spécialisé en gestion des risques chimiques et biologiques (Girard G, février 2023A33). Il faut bien entendu le lire avec un regard critique, ainsi que les références dont plusieurs font l’objet de débat sur PubPeer.

Il faut lire aussi l’ouvrage captivant de Michel de Lorgeril (2024A17) : Dialogue de promeneurs en Covidie, une analyse historique, scientifique et prospective de la récente pandémie. Inspiré par José Luis Borges, l’auteur a mis en scène, dans un dialogue amical, quatre professionnels et observateurs des systèmes de soins issus de cultures médicales et scientifiques différentes. « Les promeneurs se livrent à une déconstruction systématique du mode de pensée et du savoir conventionnel et officiel sur la Covidie, ses causes et ses conséquences. » Toutes les données factuelles y sont sourcées.
Les « complotistes » de toutes obédiences peuvent découvrir, sur le site de l’AMSIB, les mises en garde catastrophiques de Marceau : OMS et multirésistance bactérienne, la prochaine plandémie a commencé (17 décembre 2023N88) ainsi que OMS et multirésistance bactérienne, quatre bricolages de labos qui pourraient tuer nos libertés (24 décembre 2023N89).
Le néologisme « plandémie » désigne ici une pandémie planifiée par des dirigeants cupides — voir mon article Vers un nouvel "ordre mondial" ? On peut lire sur le même sujet l’avertissement de Robert W Malone (31 December 2024A15) concernant la mise en scène traumatisante d’une épidémie de grippe aviaire, déjà annoncée par Robert Redfield en mars 2022 (voir ci-dessus), et son article Une architecture pour gérer la prochaine pandémie.
Pour les « complotistes » anglophones, un récit détaillé et documenté de la crise sanitaire et une dénonciation des malversations (selon l’auteur) commises par la « caste » politico-médicale américaine, figure dans les 117 premières pages de l’ouvrage The Real Anthony Fauci : Bill Gates, Big Pharma, and the Global War on Democracy and Public Health publié par Robert F Kennedy Jr. (2021A49 ; version française 2022A48) :
Il ne s’agit pas d’un livre politique comme les autres. The Real Anthony Fauci explique en détail comment Fauci, Gates et leurs acolytes utilisent leur contrôle des médias – qu’ils soient de tendance conservatrice ou libérale -, des revues scientifiques, des principales agences gouvernementales et quasi-gouvernementales, des agences de renseignement mondiales et des scientifiques et médecins influents pour inonder le public d’une propagande effrayante sur la virulence et la pathogenèse du COVID-19, pour museler le débat et pour censurer impitoyablement la dissidence.
Les chapitres suivants de l’ouvrage de Kennedy, qui traitent de la gestion de l’épidémie de SIDA à la fin du 20e siècle, et du rôle joué par Anthony Fauci, exigeraient une étude sérieuse de ce dossier, bien au delà de mes compétences et de l’agenda de ce site.
Les anglophones peuvent écouter un entretien avec Dr. Mary Talley Bowden sur le podcast de Joe Rogan (10 juin 2025A12 ; voir la transcription en français).
Dans la plupart des pays européens, le problème de la recherche par « gain de fonction » est passé sous silence par les médias et les autorités sanitaires. Le récit (narrative) de l’origine « naturelle » du SARS-CoV‑2 est régulièrement répété. Simon Wain-Hobson, un virologue allemand connu pour sa participation au séquençage du VIH, s’est exprimé à ce sujet dans un entretien avec le Berliner Zeitung (Thacker PD, 12 juin 2025A11). Il a vertement condamné l’absence de débat et la censure imposée par les scientifiques. Au sujet de la définition de « gain de fonction », il s’exprime ainsi :
L’ambiguïté fait partie du problème… et de la stratégie. Les scientifiques ont délibérément dilué les termes. Mais le concept de base est simple. En génétique classique, le gain de fonction [GoF] consiste à donner à un organisme un nouveau trait, par exemple en amenant une bactérie à produire de l’insuline. C’est utile. Mais en virologie, il s’agit de tout autre chose. La recherche dangereuse sur le gain de fonction consiste à rendre intentionnellement un virus plus transmissible ou plus mortel, ou à transformer un virus animal en agent pathogène humain. Cela franchit une ligne rouge. […]
Les gens pensent que tout est gérable grâce aux protocoles de sécurité. Mais les gens font des erreurs. Personne ne remet en question le bien-fondé des recherches dangereuses menées par le GoF, qui profitent pourtant au système de santé allemand. Le principe médical « d’abord ne pas nuire » est bafoué.
Fin 2024 a été rendu public le Rapport de la commission du Congrès des États-Unis sur la pandémie de Covid-19 (2 décembre 2024A16). Un résumé en français commenté peut être lu sur le site Maladies cardiovasculaires, cholestérol et statines.
Ce rapport reprend la plupart des informations signalées dans mes articles traitant du sujet. Il confirme notamment l’hypothèse de l’origine du virus échappé du laboratoire de Wuhan. C’est le seul point qui a été diffusé par les « médias subventionnés », en France, alors que les auteurs du rapport ont abordé de nombreux sujets tels que les confinements, la fermeture des commerces et des écoles, le port du masque, l’obligation vaccinale et les risques d’effets secondaires des vaccins ARNm… Avec des conclusions nuancées — parfois contradictoires pour « ménager la chèvre et le chou » — qui mettent en pièces le « récit dominant ».
Il est donc inévitable que la lecture de ce document ait induit un effet de dissonance cognitive chez ceux qui avaient pris refuge dans le discours officiel. Voir par exemple la réaction de Leonid Schneider, l’auteur de For Better Science, qui soutenait, preuves à l’appui, la thèse du virus d’origine humaine (6 décembre 2024) :
Pour être juste, le rapport n’est pas tout à fait équilibré. Il célèbre inconditionnellement Trump au point de se contredire : « L’opération Warp Speed du président élu Trump – qui a encouragé le développement et l’autorisation rapides du vaccin COVID-19 – a été couronnée de succès et a contribué à sauver des millions de vies », suivie de « Contrairement à ce qui avait été promis, le vaccin COVID-19 n’a pas empêché la propagation ou la transmission du virus », blâmant la FDA d’avoir approuvé ces vaccins « pour respecter le calendrier arbitraire de l’administration Biden », et décrivant les obligations vaccinales pour le personnel médical comme « n’étant pas soutenus par la science » et ayant « causé plus de mal que de bien ». Ensuite, le rapport qui vient de postuler que l’immunité contre le COVID-19 ne peut pas être acquise, déclare : « Les responsables de la santé publique se sont engagés dans un effort coordonné pour ignorer l’immunité naturelle ».
Le rapport déclare également que les règles de distanciation sociale sont « arbitraires et non fondées sur la science », affirme « qu’il n’y a aucune preuve concluante que les masques ont effectivement protégé les Américains du COVID-19 » et que « Les confinements prolongés ont causé des dommages incommensurables non seulement à l’économie américaine, mais aussi à la santé mentale et physique des Américains, avec un effet particulièrement négatif sur les citoyens les plus jeunes ».
Schneider « pète un câble » jusqu’à remettre en question son avis sur l’origine du virus, qu’il réduit désormais à un débat d’opinions :
À mon avis, le débat sur l’origine du COVID-19 est un véritable gâchis. Je trouve tout à fait idiot que les seules personnes prêtes à envisager la théorie d’une fuite de laboratoire soient les antivaxxistes d’extrême droite, et ce souvent uniquement en raison de leur racisme à l’égard des Asiatiques. Si le COVID-19 était apparu dans un laboratoire russe, ces personnes ne se préoccuperaient probablement pas de la question des origines.
Le médecin écossais Malcolm Kendrick, publie en 2025 un compte-rendu personnel des événements pendant la crise sanitaire de la CoVID. Il reprend, avec sa verve et son humour inimitables, la notion de formation des masses exposée par Mattias Desmet (Kendrick M, 17 avril 2025A14) :
La conspiration, la dissimulation, les attaques contre les dissidents ? Je ne pense pas que ce soit ce que beaucoup croient : délibéré, potentiellement maléfique, coordonné. Il s’agit tout simplement d’êtres humains qui font ce qu’ils font. Ils se regroupent, agissent ensemble, disent les mêmes choses, se soutiennent les uns les autres. Puis, lorsqu’ils sont remis en question, ils défendent tout avec une grande véhémence.
La suite, sur la « rupture de la science » qui s’est aggravée pendant cette crise : My current thinking on Covid-19 – and other important issues (Kendrick M, 6 octobre 2025A10).
Dans un entretien en 2025, Jay Bhattacharya, directeur des NIH (et co-auteur de la déclaration de Great BarringtonN86) déclarait (source) :
L’une des leçons que j’ai tirées de la pandémie… l’erreur que j’ai vue se répéter à maintes reprises, était cette volonté d’utiliser la communication scientifique pour manipuler le public, de sous-estimer considérablement la capacité du public à comprendre les nuances, et de simplifier à l’extrême et diaboliser ceux qui n’étaient pas d’accord avec le message de santé publique, comme s’ils étaient en quelque sorte l’ennemi.
Je pense que tout cela engendre la méfiance, cela désinforme le public sur ce que la science apprend et découvre et ce qu’elle n’apprend pas et ne découvre pas, et si cela empiète sur la vie des gens d’une manière qui finit par leur nuire (comme le fait que leurs enfants ne puissent pas aller à l’école pendant des années et qu’ils soient déprimés, ou qu’ils deviennent dépendants aux opiacés après que leurs médecins et tout le monde leur aient dit que ces substances ne peuvent pas créer de dépendance, ou qu’ils sont licenciés de leur travail sous prétexte que le vaccin COVID vous empêche de propager le COVID). Toutes ces choses sont le fruit d’un paradigme qui considère la communication scientifique comme quelque chose qui doit vous dominer, plutôt que comme quelque chose qui vous aide à prendre de bonnes décisions concernant votre vie.
En substance, nous avons créé une catégorie de personnes indésirables dans le cadre d’une politique publique. On comprend pourquoi les personnes qui ont vécu cela disent : « Étant donné que le vaccin n’a pas empêché la propagation du COVID, pourquoi devrais-je vous faire confiance pour quoi que ce soit d’autre ? » C’est là où nous en sommes actuellement.
Emmanuel Carré, enseignant en sciences de l’information et de la communication, écrit dans son ouvrage Avoir question à tout : Anthropologie communicationnelle d’une crise sanitaire (2026A9 p. 137) :
La période 2020–2023 révèle une convergence d’intérêts distincts qui, sans coordination centrale, ont produit une transformation sociale cohérente. Les acteurs politiques cherchaient à éviter le reproche d’inaction ; les bureaucraties appliquaient leurs protocoles ; les médias dramatisaient pour l’audience ; les experts évitaient de contredire le supposé « consensus » ; l’industrie pharmaceutique saisissait les opportunités créées ; les géants du numérique monétisaient l’attention captive ; les citoyens majoritaires trouvaient dans la soumission une forme de réassurance existentielle.
Cette convergence a produit ce que nous pourrions appeler un laboratoire anthropologique : un test grandeur nature de techniques de contrôle social qui révèle les seuils de tolérance des populations démocratiques face à l’autoritarisme déguisé en expertise scientifique.
⇪ ✓ Références
🔵 Notes pour la version papier :
- Les identifiants de liens permettent d’atteindre facilement les pages web auxquelles ils font référence.
- Pour visiter « 0bim », entrer dans un navigateur l’adresse « https://leti.lt/0bim ».
- On peut aussi consulter le serveur de liens https://leti.lt/liens et la liste des pages cibles https://leti.lt/liste.
- A1 · qtc0 · GEODES – Données en santé publique – France
- A2 · m0pa · Données statistiques publiques en santé et social – DREES
- A3 · qm38 · New COVID-19 Cases Worldwide – Johns Hopkins Coronavirus Resource Center
- A4 · b5p0 · Tableau de bord COVID-19 – France
- A5 · wec4 · Coronavirus nombre de cas en France
- A6 · ft8i · Covid Tracker
- A7 · lrg8 · Coronavirus (COVID-19) Deaths
- A8 · g4on · Réseau Sentinelle – médecins généralistes (France)
- A9 · x01u · Avoir question à tout : Anthropologie communicationnelle d’une crise sanitaire – Emmanuel Carré (12 février 2026)
- A10 · rp03 · My current thinking on Covid-19 – and other important issues – Malcolm Kendrick (6 octobre 2025)
- A11 · ylo7 · Virologist Simon Wain-Hobson Calls Out Corrupt Journals : Nature, Science, and Lancet – PD Thacker (12 juin 2025)
- A12 · c1b9 · Video “Joe Rogan Experience #2335 – Dr. Mary Talley Bowden” (10 juin 2025)
- A13 · d585 · NIH Infectious Disease Researcher Calls for End of Dangerous Virus Studies – Anonymous. Substack “The Disinformation Chronicle” (4 May 2025)
- A14 · h7vh · The Cover-up, Part One (context) – Malcolm Kendrick (17 avril 2025)
- A15 · g28i · Latest “Bird Flu” Psyop – Robert Malone (31 December 2024)
- A16 · nrt1 · After Action Review of the COVID-19 Pandemic : The Lessons Learned and a Path Forward – Congress of the United States (2 décembre 2024)
- A17 · a196 · Ouvrage “Dialogue de promeneurs en Covidie” – Michel de Lorgeril (2024)
- A18 · smz3 · Genetic tracing of market wildlife and viruses at the epicenter of the COVID-19 pandemic – Alexander Crits-Christoph et al. (septembre 2024)
- A19 · kbs4 · WHO Overturns Dogma on Airborne Disease Spread. The CDC Might Not Act on It – Amy Maxmen (5 mai 2024).
- A20 · ev60 · SARS-CoV‑2 serait né dans le Maryland (ou la Caroline du Nord ?) – H Banoun (24 mars 2024).
- A21 · b9b9 · Ouvrage “Labo P4 Wuhan : Que nous a‑t-on caché ?” – RF Kennedy, Jr (2023)
- A22 · k7lx · Francis Collins Has Regrets, but Too Few – Wall Street Journal (30 décembre 2023)
- A23 · gl30 · Video “CIA analysts were ‘bribed to change position’ on COVID-19 origins as Fauci led ‘orchestrated’ effort to undermine lab-leak origin theory” – P Hannaford SKY NEWS LIVE (28 novembre 2023)
- A24 · d6sm · Mass gatherings for political expression had no discernible association with the local course of the COVID-19 pandemic in the USA in 2020 and 2021 – E Feltham et al. (31 juillet 2023)
- A25 · l02k · The UN’s Digital First Responders – or The UN’s Virtual Brownshirts ? – M Desmet (23 juin 2023)
- A26 · v52f · COVID Origin : WCW investigation proves U.S. Govt Funded “Patient Zero” – A Belloti (15 juin 2023)
- A27 · g5ad · Video “Russell & RFK Jr | FAUCI, CIA Secrets & Running For President” (12 mai 2023)
- A28 · wj7o · Possible toxicity of chronic carbon dioxide exposure associated with face mask use, particularly in pregnant women, children and adolescents – A scoping review – K Kisielinski et al. (9 avril 2023)
- A29 · jkc8 · Video “12 fois plus contagieux… Histoire d’un indicateur truqué” – V Pavan (12 mars 2023)
- A30 · ld17 · Written Statement Before the House Select Subcommittee on the Coronavirus Crisis – Dr RR Redfield (8 mars 2023)
- A31 · j6y0 · Vidéo “Mensonges, sophismes et complotisme : l’univers de Conspiracy Watch” – P Chaillot (5 mars 2023)
- A32 · o2xe · SARS-CoV-WIV, the renaming of SARS-CoV‑2 – RW Malone (3 mars 2023)
- A33 · vfg7 · La Covid de 2019 à février 2023, voici la base documentaire la plus incontournable – G Girard (février 2023)
- A34 · vcs9 · Physical interventions to interrupt or reduce the spread of respiratory viruses – Cochrane review (30 janvier 2023)
- A35 · g57v · Ouvrage “Covid 19, ce que révèlent les chiffres officiels : mortalité, tests, vaccins, hôpitaux, la vérité émerge” – P Chaillot (18 janvier 2023)
- A36 · m525 · Covid-19 : Vincent Pavan dénonce deux ans de fraudes scientifiques – A Jouan (22 novembre 2022)
- A37 · dz69 · Covid-19 : masquer les écoliers sert-il à quelque chose ? – J Anso (21 novembre 2022)
- A38 · l32z · COVID-19, a Warning : Addressing Environmental Threats and the Risk of Future Pandemics in Asia and the Pacific – Programme de l’Environnement aux Nations-Unies (25 octobre 2022)
- A39 · fq7m · Age-stratified infection fatality rate of COVID-19 in the non-elderly informed from pre-vaccination national seroprevalence studies – JPA Ioannidis et al. (13 octobre 2022)
- A40 · ion1 · ‘This is playing with fire – it could spark a lab-generated pandemic’: Experts slam Boston lab where scientists have created a new deadly Covid strain with an 80 % kill rate – C Tilley et al. (8 octobre 2022)
- A41 · awe8 · Désinformation du réseau Réinfocovid/CSI – Alexander Samuel (15 septembre 2022)
- A42 · bn8g · Aggressive measures, rising inequalities, and mass formation during the COVID-19 crisis : An overview and proposed way forward – MC Schippers et al. (25 août 2022)
- A43 · s6np · Video “Lockdown cause of childhood hepatitis” – John Campbell (26 juillet 2022)
- A44 · vmq9 · Adeno-associated virus 2 infection in children with non-A‑E hepatitis – Antonia Ho et al. (19 juillet 2022) ? preprint
- A45 · zg5g · Park, AM et al. (18 juillet 2022). Bacterial and fungal isolation from face masks under the COVID-19 pandemic. Scientific Reports 12, Article number : 11361.
- A46 · h7k5 · Pourquoi l’Office parlementaire qui enquête sur les effets secondaires des vaccins Covid ne rend-il pas publics tous ses débats ? (21 juin 2022)
- A47 · r46o · Epidemiology and control of SARS-CoV‑2 epidemics in partially vaccinated populations : a modeling study applied to France – P Bosetti et al. (26 janvier 2022)
- A48 · r7yp · Ouvrage “Anthony Fauci, Bill Gates et Big Pharma – Leur guerre mondiale contre la démocratie et la santé publique” – Robert F Kennedy Jr (2021)
- A49 · zdh5 · Book “The Real Anthony Fauci – Bill Gates, Big Pharma, and the Global War on Democracy and Public Health” – Robert F Kennedy Jr (2021)
- A50 · a18u · Vidéo “Pr Jean Michel Claverie sur BFMTV : le variant Omicron est beaucoup moins pathogène que le delta” (25 décembre 2021)
- A51 · rqh6 · Quelques connaissances scientifiques solides sur la CoVID-19 et son virus – JM Claverie (22 décembre 2021)
- A52 · o56o · La face cachée des réanimations en 2020” – P Chaillot (6 décembre 2021)
- A53 · unt4 · Vidéo “La face cachée des réanimations en 2020” – P Chaillot (3 décembre 2021)
- A54 · p8b4 · La CNIL publie son quatrième avis adressé au Parlement sur les conditions de mise en œuvre des dispositifs contre la COVID-19 – CNIL (30 novembre 2021)
- A55 · bj75 · A Possible Role for Anti-idiotype Antibodies in SARS-CoV‑2 Infection and Vaccination – WJ Murphy & DL Longo (24 novembre 2021)
- A56 · cw6w · “Viral” by Alina Chan & Matt Ridley – Book review – L Schneider (24 novembre 2021)
- A57 · r8hr · NIH Officials Worked With EcoHealth Alliance to Evade Restrictions on Coronavirus Experiments – S Lerner & M Hvistendahl (3 novembre 2021)
- A58 · yhh0 · SCOOP : le COVID 19, une expérience américaine qui a mal tourné ? – E Verhaeghe (4 octobre 2021)
- A59 · cpq2 · Les soins critiques – Cour des comptes (22 septembre 2021)
- A60 · ps54 · Covid-19 : une fuite massive de résultats de tests antigéniques – J Hourdeaux (31 août 2021)
- A61 · x72s · Les mises en garde de la CNIL sur l’extension du passe sanitaire (21 juillet 2021)
- A62 · r176 · Epidemiology and control of SARS-CoV‑2 epidemics in partially vaccinated populations : a modeling study applied to France – P Bosetti et al. (28 juin modifié le 9 septembre 2021 puis le 3 décembre 2021) ? preprint
- A63 · n11z · World’s most famous medical journal The Lancet is accused of doing China’s dirty work – by denouncing the Covid lab leak theory as a conspiracy – I Birrell (26 juin 2021)
- A64 · f09x · The Lab leak Theory – L Schneider (9 juin 2021)
- A65 · fd71 · The Sudden Rise of the Coronavirus Lab-Leak Theory – B Wallace-Wells (27 mai 2021)
- A66 · ulz9 · The origin of COVID : Did people or nature open Pandora’s box at Wuhan ? – N Wade (5 mai 2021)
- A67 · ts19 · Ce qu’il faudrait que tout le monde sache sur les aérosols – D Dupagne (10 avril 2021)
- A68 · uke2 · Congress of the United States letter to NIH (PDF, 18 mars 2021)
- A69 · bs4o · Five reasons why COVID herd immunity is probably impossible – Aschwanden C (18 mars 2021)
- A70 · im8x · Appel à une enquête scientifique internationale complète et sans restriction sur les origines de la COVID-19 (traduction en français incluse) – Butler CD et al. (4 mars 2021)
- A71 · k931 · Why China and the WHO Will Never Find a Zoonotic Origin For the COVID-19 Pandemic Virus – J Latham & A Wilson (16 février 2021)
- A72 · r935 · The World Needs a Real Investigation Into the Origins of Covid-19 – A Chan & M Ridley (15 janvier 2021)
- A73 · ry68 · Bundgaard, H et al. (2021). Effectiveness of Adding a Mask Recommendation to Other Public Health Measures to Prevent SARS-CoV‑2 Infection in Danish Mask Wearers : A Randomized Controlled Trial. Ann Intern Med. 174,3 : 335–343.
- A74 · u8ho · The Lab-Leak Hypothesis – N Baker (4 janvier 2021)
- A75 · mjo2 · Le professeur Raoult sans masque – A Jouan & G Peytavin (7 novembre 2020)
- A76 · g171 · WHO-convened Global Study of the Origins of SARS-CoV‑2 – OMS (5 novembre 2020)
- A77 · apw0 · L’indicateur du taux d’occupation des lits de réanimation est-il gonflé ? – C Mathiot & F Gouthière (30 octobre 2020)
- A78 · a8w2 · SARS-CoV‑2 : lab-origin hypothesis gains traction – A Gartland (12 octobre 2020)
- A79 · ra8a · COVID-19 : Pas de deuxième vague, mais des répliques – D Dupagne (1er octobre 2020)
- A80 · z27t · Coronavirus Q&A With Anthony Fauci, MD – September 25, 2020 – H Bauchner (25 septembre 2020)
- A81 · adc0 · Molecular Architecture of Early Dissemination and Massive Second Wave of the SARS-CoV‑2 Virus in a Major Metropolitan Area – SW Long et al. (16 septembre 2020)
- A82 · q508 · Évolution du SARS-CoV‑2 : mise à jour septembre 2020 – H Banoun (septembre) ? prépublication
- A83 · o0l6 · Covid et immunité : des pistes négligées ? – L Barnéoud (15 septembre 2020)
- A84 · b9mv · Que sait-on des mutations du SARS-CoV‑2 et de leurs effets ? – A Goffard (13 septembre 2020)
- A85 · j25a · Contradicting statements cast doubts on Chinese raw data – Fridstrøm A (10 septembre 2020)
- A86 · kxz5 · Could COVID-19 Have Escaped from a Lab ? – R Jacobsen (9 septembre)
- A87 · o1vz · Didier Raoult : découverte d’une surmutation du Covid-19 – S Tenré (9 septembre 2020)
- A88 · zxp2 · Origin and cross-species transmission of bat coronaviruses in China – A Latinne et al. (25 August 2020) – Rétracté
- A89 · j895 · Why Americans Should Adopt the Sweden Model on Covid-19 – G Berdine (15 août 2020)
- A90 · rxy1 · ‘The Biggest Monster’ Is Spreading. And It’s Not the Coronavirus – A Mandavilli (3 août 2020)
- A91 · z6xd · Mortality and Morbidity : The Measure of a Pandemic – Zylke JW & Bauchner H (1er juillet 2020)
- A92 · r2up · Excess Deaths From COVID-19 and Other Causes, March-April 2020 – Woolf SH et al. (1er juillet 2020)
- A93 · wa4k · Estimation of Excess Deaths Associated With the COVID-19 Pandemic in the United States, March to May 2020 – Weinberger DM et al. (1er juillet 2020)
- A94 · jj5n · Virus patients less likely to die now than at peak of crisis – T Whipple (26 juin 2020)
- A95 · tz9o · An Alert to COVID-19 Literature in Predatory Publishing Venues – JA Teixeira da Silva (16 juin 2020)
- A96 · wkc2 · Un ancien patron du MI‑6 affirme que le coronavirus de Wuhan a été fabriqué dans un laboratoire chinois – A Girard (7 juin 2020)
- A97 · dn3h · Waiting for Certainty on Covid-19 Antibody Tests — At What Cost ? – Weinstein MC et al. (5 juin 2020)
- A98 · e95b · Coronavirus : Sweden’s Tegnell admits too many died – BBC (3 juin 2020)
- A99 · yt4d · Vidéo “Pourquoi les enfants sont moins sensibles au SARS-CoV‑2” – D Raoult (2 juin 2020)
- A100 · wy1d · Un rapport officiel allemand dénonce la pandémie COVID-19 comme « une fausse alerte mondiale » – D Pozzati (1er juin 2020)
- A101 · i9am · The immune system of children : the key to understanding SARS-CoV‑2 susceptibility ? – R Carsetti et al. (1er juin 2020)
- A102 · v643 · Confinement : la pire stratégie de santé publique ? – J Anso (23 mai 2020)
- A103 · ybf1 · Coronavirus tracked : the latest figures as countries fight to contain the pandemic – FT Visual & Data Journalism team (22 mai 2020)
- A104 · s450 · Des chercheurs revoient le seuil d’immunité collective à la baisse – L Barnéoud (22 mai 2020)
- A105 · tuz5 · Sunetra Gupta : Covid-19 is on the way out – F Sayers (21 mai 2020)
- A106 · q994 · UN launches new initiative to fight COVID-19 misinformation through ‘digital first responders’ – ONU (21 mai 2020)
- A107 · s5zj · Prominent Scientists Denounce End to Coronavirus Grant – J Gorman (21 mai 2020)
- A108 · kij5 · La grippe 2020 plus meurtrière en France que le SARS-COV‑2 – F Pesty (20 mai 2020)
- A109 · wv19 · COVID-19 : Marseille 5 – Paris 1 juste les chiffres – France Soir (20 mai 2020)
- A110 · gpf3 · Epidemiologische Abklärung am Beispiel COVID-19 – Service Presse AGES (20 mai 2020)
- A111 · w2sc · Vidéo “Comparaison des courbes épidémiques selon villes et pays” – IHU Marseille (19 mai 2020)
- A112 · vx5i · London ‘hit with just 24 new coronavirus cases a day’ as modelling shows ‘R’ rate lowest in country – S Morrison (15 mai 2020)
- A113 · tt43 · Targets of T Cell Responses to SARS-CoV‑2 Coronavirus in Humans with COVID-19 Disease and Unexposed Individuals – Grifoni A et al. (14 mai 2020)
- A114 · ko1t · Assessment of Deaths From COVID-19 and From Seasonal Influenza – JS Faust & C del Rio (14 mai 2020)
- A115 · q3u9 · Dénoncer la fausse science épidémiologique : réquisitoire contre l’article “Estimating the burden of SARS-CoV‑2 in France” : 17 chercheurs de 10 instituts ne comprennent ni les probabilités ni les mathématiques et inventent “l’équation générale de la vérité” qu’ils résolvent en “double aveugle” avant d’en maquiller piteusement la présentation et de se suicider sur la théorie du R0 – V Pavan (15 mai 2020) ? preprint
- A116 · g4am · Estimating the burden of SARS-CoV‑2 in France – H Salje et al. (13 mai 2020)
- A117 · icx1 · Analyse des Krisenmanagements (PDF) – Referat KM4 (7 mai 2020)
- A118 · rw0b · Le prix Nobel de chimie Michael Levitt se demande “comment avons-nous pu être dupés à ce point ?” (7 mai 2020)
- A119 · z8io · Pr François Amblard : « Après avoir vu la maîtrise coréenne contre l’épidémie j’ai assisté au désastre français » – Damien Coulomb (5 mai 2020)
- A120 · jlkp · Sweden tames its ‘R number’ without lockdown – Fraser Nelson (4 mai 2020)
- A121 · e0le · Confinés mais non testés, la potion toxique des Gaulois – JP Nordmann (2 mai 2020)
- A122 · oxh3 · SARS-CoV‑2 is well adapted for humans. What does this mean for re-emergence ? – SH Zhan et al. (2 mai 2020) ? preprint
- A123 · w7t5 · Full lockdown policies in Western Europe countries have no evident impacts on the COVID-19 epidemic – TAJ Meunier (1er mai 2020) ? preprint
- A124 · 6r7u · On the fallibility of simulation models in informing pandemic responses – Gurdasani D et al. (30 avril 2020)
- A125 · ux4a · Did this Virus Come from a Lab ? Maybe Not — But it Exposes the Threat of a Biowarfare Arms Race – S Husseini (24 avril 2020)
- A126 · dikq · En Suède, le Covid-19 n’a rien changé (ou presque) – B Viennot (22 avril 2020)
- A127 · pnc8 · In Sweden, Will Voluntary Self-Isolation Work Better Than State-Enforced Lockdowns in the Long Run ? – J Norberg (17 avril 2020)
- A128 · xq2d · Covid-19 : enquête sur le P4 de Wuhan, ce laboratoire en partie financé par la France où a été identifié le virus – P Reltien (17 avril 2020l)
- A129 · 53cy · Some thoughts on thinking critically in times of uncertainty, and the trap of lopsided skepticism – D Minger (16 avril 2020)
- A130 · tc2r · Beyond R0 : Heterogeneity in secondary infections and probabilistic epidemic forecasting – L Hébert-Dufresne et al. (16 avril 2020)
- A131 · krs9 · (MAJ 10/04) – Les morts invisibles du coronavirus : la vérité derrière les chiffres officiels – L Gautheron, C Gence (10 avril 2020)
- A132 · zt0s · The “recent drop” in U.S. pneumonia deaths is actually an always-present lag in reporting – u/cookgame (10 avril 2020)
- A133 · kdnx · Face au COVID-19, changer de cap est-il encore possible ? – X Deparis (4 avril 2020)
- A134 · qxpm · How deadly is the coronavirus ? It’s still far from clear – J Lee (4 avril 2020)
- A135 · pnd5 · Public Health Responses to COVID-19 Outbreaks on Cruise Ships — Worldwide, February–March 2020 – CDC (27 mars 2020)
- A136 · y7b8 · Vidéo “Jérôme Salomon au sujet des décès dans les EHPAD” (25 mars 2020)
- A137 · h6s3 · Derrière l’absence de dépistage massif au Covid-19, la réalité d’une pénurie – G Delacroix & R Le Saint (21 mars 2020)
- A138 · imrl · Covid-19 and the Stiff Upper Lip — The Pandemic Response in the United Kingdom – David J Hunter (20 mars 2020)
- A139 · o9cg · Coronavirus disease 2019 : the harms of exaggerated information and non-evidence-based measures – John PA Ioannidis (19 mars 2020)
- A140 · j012 · The proximal origin of SARS-CoV‑2 – Andersen KG et al. (17 mars)
- A141 · 72vp · A fiasco in the making ? As the coronavirus pandemic takes hold, we are making decisions without reliable data – John PA Ioannidis (17 mars 2020)
- A142 · l0ih · Impact of non-pharmaceutical interventions (NPIs) to reduce COVID19 mortality and healthcare demand – Imperial College UK (16 mars 2020)
- A144 · 200v · Vidéo “Coronavirus (Covid-19) : symptômes et modes de transmission” – Bulletin d’information scientifique de l’IHU (9 mars 2020)
- A145 · gdr0 · Crimson Contagion 2019 Functional Exercise After-action Report – U.S. Dept of Health and Human Services (2019)
- A146 · l6sv · Discovery of a rich gene pool of bat SARS-related coronaviruses provides new insights into the origin of SARS coronavirus – B Hu et al. (30 novembre 2017)
- A147 · j8mu · A SARS-like cluster of circulating bat coronaviruses shows potential for human emergence – Menachery VD et al. (2015)
- A148 · kn4q · Modéliser la propagation d’une épidémie – F Rechenmann (2011)
⇪ ▷ Liens
- N1 · d193 · Retracted coronavirus (COVID-19) papers – Retraction Watch
- N2 · xtm3 · PubPeer, the online Journal club
- N3 · 4rtm · Covid-19 : peut-on être infecté plusieurs fois par le nouveau coronavirus ?
- N4 · m2f6 · Richards, D & K Boudnik (2020). Neil Ferguson’s Imperial model could be the most devastating software mistake of all time. The Telegraph, 16 May.
- N5 · opkd · Pays-Bas – Coronavirus. Le Premier ministre des Pays-Bas privilégie “l’immunité collective” au confinement
- N6 · 4g5k · The approach to tackling coronavirus in the Netherlands
- N7 · hzky · Sweden : estimate of the effective reproduction number – 29 April 2020 (PDF)
- N8 · 8dlx · Centre of Research in Epidemiology and StatisticS (CRESS, UMR 1153)
- N9 · 9qyw · Deuxième pandémie de choléra – Wikipedia
- N10 · xqhz · Ouvrage “Pandémie, la grande menace” – Jean-Philippe Derenne et François Bricaire
- N11 · 6quh · Pneumonie : définition et facteurs de risque
- N12 · 35lf · La pneumonie, une infection potentiellement grave – Doctissimo
- N13 · 2j0v · Causes of death – deaths by country of residence and occurrence
- N14 · eisd · Il était une fois les coronavirus
- N15 · ju5v · Coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV) – Wikipedia
- N16 · 2s08 · Coronavirus : moins de 100 nouveaux cas pour le 4e jour consécutif malgré les clusters – Agence de presse YONHAP (18 mars)
- N17 · ggp5 · Église Shincheonji de Jésus – Wikipedia
- N18 · z0r5 · Coronavirus : un autre foyer d’infection dans la banlieue de Séoul
- N19 · aa76 · Comment la démocratie coréenne a‑t-elle dompté Covid-19 ? – François Amblard (25 avril)
- N20 · nd0a · Taux de létalité – Wikipedia
- N21 · scl7 · Culture de la peur – Wikipedia
- N22 · 9nx1 · Excess Mortality – Funding COVID-19 Research
- N23 · r0ws · Taux de mortalité – Wikipedia
- N24 · 7x2y · Coronavirus, analyse des données épidémiques dans le monde : diagnostiquer doit être la priorité – vidéo de Didier Raoult (17 mars)
- N25 · gqrk · Didier Raoult sur le coronavirus : “Il ne faut pas jouer avec la peur”
- N26 · 2if1 · Institut hospitalo-universitaire (IHU) Méditerranée Infection
- N27 · nk9o · Modelling the spread of Coronavirus (COVID-19)
- N28 · sci9 · Modélisation de l’épidémie de COVID-19 : modèle SEAIR
- N29 · 853v · Test diagnostique du SARS-CoV‑2 – Wikipedia
- N30 · gy9w · StopCovid – Wikipedia
- N31 · apl5 · Délibération de la CNIL portant avis sur projet StopCovid
- N32 · cv7x · La vaccination obligatoire des plus de 60 ans n’a aucun impact sur la mortalité
- N33 · a1at · Lymphocyte T auxiliaire – Wikipedia
- N34 · ksq2 · Lymphocyte B à mémoire – Wikipedia
- N35 · rxg1 · Immunoglobuline M – Wikipedia
- N36 · oyf0 · Médecine fondée sur les faits – Evidence-based medicine (EBM) – Wikipedia
- N37 · ccc3 · Base de données GISAID sur les virus de la grippe et les coronavirus
- N38 · rav0 · Nextstrain SARS-CoV‑2 resources
- N39 · a3u2 · COVID LONG : La faute à des anticorps secondaires qui imitent le virus ?
- N40 · a7qj · Idiotopes – Wikipedia
- N41 · n2i8 · Agence technique de l’information sur l’hospitalisation (ATIH)
- N42 · m4re · Tarification à l’activité – Wikipedia
- N43 · dao3 · Confinements, inégalités et psychologie des foules pendant la crise du Covid-19
- N44 · gf2k · Balter M (2014). Geneticists decry book on race and evolution
- N45 · s81r · Independent Science News | Food, Health and Agriculture Bioscience
- N46 · y6lt · U.S. Lifts Funding Ban on Studies That Enhance Dangerous Germs
- N47 · o1qx · Rhinolophe – chauve-souris fer à cheval – Wikipedia
- N48 · c7wm · Reverse genetics with a full-length infectious cDNA of severe acute respiratory syndrome coronavirus
- N49 · i97c · Orthologue
- N50 · 07ni · Enzyme de conversion de l’angiotensine (ACE2) – Wikipedia
- N51 · aks1 · Spike protein
- N52 · zfq1 · Gain-of-Function Research
- N53 · urm9 · Zoonose – Wikipedia
- N54 · he9v · The Cambridge Working Group
- N55 · l34u · Airborne Transmission of Influenza A/H5N1 Virus Between Ferrets
- N56 · m6rt · An Engineered Doomsday
- N57 · wrd2 · Imai M, Kawaoka Y et al. (2012). Experimental adaptation of an influenza H5 HA confers respiratory droplet transmission to a reassortant H5 HA/H1N1 virus in ferrets
- N58 · pn1i · The case against ‘gain-of-function’ experiments : A reply to Fouchier & Kawaoka
- N59 · i9ju · Human error in high-biocontainment labs : a likely pandemic threat
- N60 · ah6k · New Flu Strain Created For Research Leaves The Human Immune System Completely Defenseless
- N61 · vyz0 · Francis Boyle – Wikipedia
- N62 · g6pn · Ouvrage “Biowarfare and Terrorism” – Francis A. Boyle
- N63 · hrc5 · U.S. Biowarfare Programs Have 13,000 Death Scientists Hard At Work
- N64 · tv7w · Biological Weapons Anti-Terrorism Act of 1989 (USA)
- N65 · l9rl · Scientists condemn ‘crazy, dangerous’ creation of deadly airborne flu virus
- N66 · k9pt · Épizootie – Wikipedia
- N67 · k3qm · DRASTIC – Decentralized Radical Autonomous Search Team Investigating COVID-19
- N68 · qgi7 · Covid Vaccines are Bioweapons for Mass Genocide
- N69 · pra3 · FBI (2009). Doctor Sentenced in Health Care Fraud Scheme
- N70 · ehl0 · FDA (2018). Richard M. Fleming ; Denial of Hearing ; Final Debarment Order
- N71 · q0hp · Fleming RM et al. (2018). Long-term health effects of the three major diets under self-management with advice, yields high adherence and equal weight loss, but very different long-term cardiovascular health effects as measured by myocardial perfusion imaging and specific markers of inflammatory coronary artery disease – Retraction
- N72 · nyi1 · Egregious – the Richard M. Fleming Story (Internet archive 5 avril 2019)
- N73 · g0jp · Cheshire vs Dr who ?
- N74 · yv9x · Consensus Science and the Peer Review
- N75 · mz6g · Video “Fauci-Funded Peter Daszak Describes His ‘Colleagues In China’ Manipulating Viruses”
- N76 · jy9y · Ouvrage “Viral : The Search for the Origin of Covid-19” – Alina Chan
- N77 · e8vz · Video “Anthony Fauci responding to Ron Paul” – CNN (20 juillet 2021)
- N78 · klx0 · Project Grant R01AI110964 – NIAID, Ecohealth Alliance
- N79 · q23q · Video “Rand Paul Tells Fauci He Changed Website To ‘Cover Your Ass’ On Gain-Of-Function Research”
- N80 · vrt5 · Military Documents About Gain of Function Contradict Fauci Testimony Under Oath
- N81 · kr9j · Video extrait “Russell & RFK Jr | FAUCI, CIA Secrets & Running For President” (12 mai 2023) avec sous-titres en français
- N82 · vjy6 · Convention sur l’interdiction des armes biologiques – Wikipedia
- N83 · i0ui · Video “Event 201 Pandemic Exercise Oct. 18, 2019 Full Video”
- N84 · iio9 · Astroturfing – Wikipedia
- N85 · st0i · Live Simulation Exercise to Prepare Public and Private Leaders for Pandemic Response
- N86 · mtk4 · Great Barrington Declaration
- N87 · kfa4 · Video “The Rapidly Expanding Universe of Giant Viruses” – Jean-Michel Claverie
- N88 · rnx4 · OMS et multirésistance bactérienne, la prochaine plandémie a commencé
- N89 · w40f · OMS et multirésistance bactérienne, quatre bricolages de labos qui pourraient tuer nos libertés
Article créé le 16/03/2020 - modifié le 7/05/2026 à 09h56 • 9 321 visites






 9321
9321

