Cet historique est la reproduction et le développement de paragraphes qui figuraient à l’origine dans mon article Corononavirus - discussion. Pour les autres traitements, consulter l’article CoVID-19 : traitement.
➡ L’objectif de cet article n’est pas d’amener les lecteurs à prendre position « pour » ou « contre » ce qui, sous la désignation « chloroquine », désigne en vrac un traitement précoce de la CoVID-19, les activités de l’IHU de Marseille (voir la vidéoN1) et la communication médiatisée de son directeur. Des procès à charge et à décharge circulent dans les médias et sur les réseaux sociaux. Une approche de veille scientifique consiste à remettre en perspective des données factuelles qui peuvent aider — en approfondissant le sujet — à sortir de ce manichéisme. Tout cela sans prétendre à l’exhaustivité, malgré les mises à jour régulières.
Un tel désenvoûtement prend du temps et nécessite de se libérer de ce qui relève de l’opinion ; en attendant, il est probable que ni les « pour » ni les « contre » n’apprécieront ce qui va suivre…
Sommaire
⇪ Soigner

Piste encourageante : le repositionnement de molécules anciennes utilisées pour d’autres affections. L’exploration de multiples combinaisons prend du temps, même pour les essais sur des cultures microbiennes ou des animaux.
À l’Institut hospitalo-universitaire Méditerranée InfectionN2, l’administration à 24 sujets humains d’hydroxychloroquineN3 associée à de l’azithromycineN4 avait donné des résultats assez convaincants, selon les auteurs, pour être conduite à plus grande échelle (PubMed le 11 mars 2020N5). Ce traitement permettrait de réduire à zéro la charge virale en 6 jours — le nombre de jours pendant lesquels la personne infectée était contagieuse — au lieu des 20 jours sans traitement. En période de crise, la lutte contre la contagion est prioritaire car elle est le seul moyen de mettre fin à l’épidémie. Il pourrait aussi éviter à la personne traitée de développer des complications qui la conduiraient aux urgences.
Un rapport sur cette étude préliminaire (17 mars puis juillet 2020N6) a été vivement critiqué, d’abord sur un ton polémique puis à partir de remarques sur PubPeer (2020N7) faisant apparaître des failles méthodologiques (22 mars 2020N8 ; Blik E, 24 mars 2020N9). Hervé Maisonneuve (voir ses liens d’intérêt) a résumé les points d’articulation de la critique (23 avril 2020N10). Le 3 avril 2020, l’International Society of Antimicrobial Chemotherapy a publié un avis qui suscitait chez Elsevier une enquête en vue de rétraction (12 avril 2020N11) :
[Cette publication] ne répondait pas à la norme attendue [de la société], notamment en raison de l’absence de meilleures explications des critères d’inclusion et du triage des patients pour garantir la sécurité des patients.
La rétraction a été effective en décembre 2024. Toutefois, son motif ne repose pas sur une invalidation des résultats de l’essai observationnel, mais sur un manquement à la réglementation et l’absence de « consentement éclairé » des patients à l’utilisation d’azithromycine. Les enquêteurs ont fait croire à l’éditeur que l’azithromycine ne faisait pas partie des traitements de routine des surinfections bactériennes.
Une critique virulente de cet article était apparue sur le site For Better Science (Schneider L, 26 mars 2020N12). Il avait suscité de nombreux commentaires, entre autres un témoignage calamiteux sur le climat de défiance et de compétition qui règnerait dans l’institution, avec en exclusivité le portrait de son directeur comme un « tyran sadique misogyne » (selon Leonid Schneider) ! Répétées ad nauseam, les accusations injurieuses de ce journaliste ont accompagné, sur son site, toutes les allusions à des travaux ou des interventions de l’IHU pendant la pandémie, allant jusqu’à accuser « le cul plein de merde de la France » — France’s Ugly Brown Derriere (Schneider L, 3 février 2021N13) — d’être complice des pratiques « illicites » de ses organismes de recherche…
Lu et évalué comme une publication scientifique, en temps ordinaire ce rapport (17 mars 2020N6) aurait dû rester au stade (rédactionnel) de work in progress. Des rapports de recherche circulent en interne dans toutes les institutions et ont toujours été partagés avec d’autres laboratoires. La confusion des genres vient de ce que cette circulation est devenue publique, médiatisée par ses auteurs convaincus que la situation « de guerre » imposait une démarche pragmatique — un « bricolage » “quick and dirty”. La conclusion de leur essai est que la combinaison hydroxychloroquine + azithromycine serait une molécule prometteuse pour diminuer la charge virale de patients du CoVID-19.
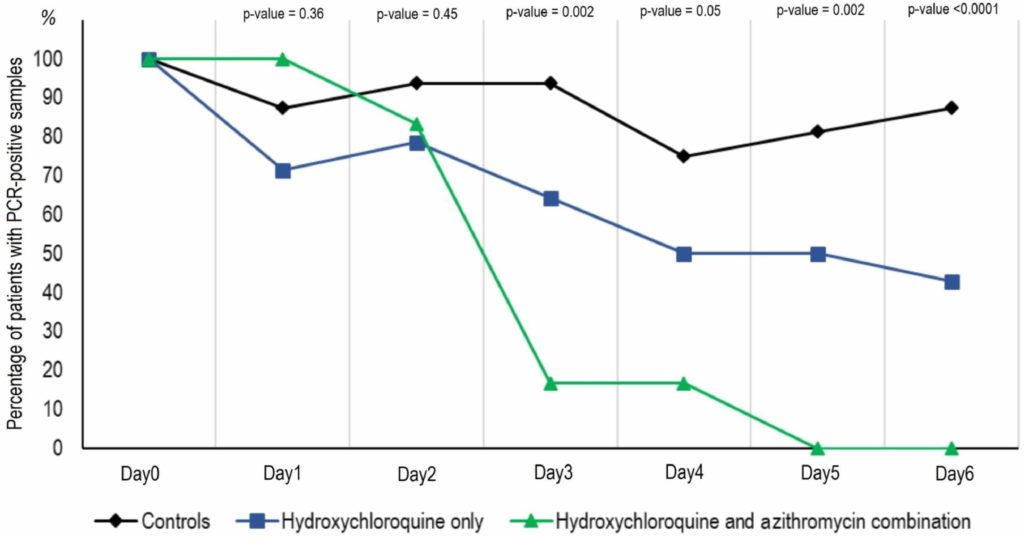
Un deuxième rapport de la même équipe a été publié le 27 mars 2020N14. Il portait sur 80 patients de 18 à 88 ans hospitalisés en moyenne cinq jours après l’apparition des symptômes. Les critères d’évaluation principaux étaient i) une évolution clinique agressive nécessitant une oxygénothérapie ou un transfert à l’unité de soins intensifs après au moins trois jours de traitement, ii) la contagiosité telle qu’évaluée par PCR et culture de cellules, et iii) la durée du séjour en salle de soins des maladies infectieuses. Le traitement a duré moins de dix jours. Un patient a été exclus de l’étude au motif d’une incompatibilité avec un autre médicament qu’il recevait. Résultat clinique (2020N14) :
La majorité (65/80, 81.3 %) des patients ont eu un résultat favorable et sont sortis de notre unité au moment de la rédaction avec de faibles scores NEWS (61/65, 93.8 %). Seulement 15 % ont nécessité une oxygénothérapie. Trois patients ont été transférés aux soins intensifs, dont deux se sont améliorés et ont ensuite été renvoyés au service des maladies infectieuses. Un patient de 74 ans était toujours aux soins intensifs au moment de la rédaction du présent rapport. Enfin, un patient de 86 ans qui n’a pas été transféré aux soins intensifs est décédé dans le service des maladies infectieuses. […]
Le nombre de patients présumément contagieux (PCR C < 34) a diminué régulièrement et atteint zéro le 12e jour. […] Les cultures de virus de prélèvements respiratoires étaient négatives pour 97.5 % des patients le 5e jour.
Sachant que les patients admis en réanimation ont déjà fortement réduit leur charge virale, la chloroquine serait, selon les auteurs, de peu d’efficacité au stade critique de la maladie. L’IHU recommande donc son utilisation en « soin précoce », dès que le test CoVID-19 est positif, sans attendre l’apparition de symptômes (27 mars 2020N14) :
L’objectif thérapeutique principal est donc de traiter les personnes atteintes d’infections modérées ou sévères à un stade suffisamment précoce pour éviter une progression vers une affection grave et irréversible. […]
Le deuxième défi est la propagation rapide de la maladie dans la population par des individus contagieux. L’élimination du transport viral dans le réservoir humain du virus a récemment été reconnue comme une priorité. À cette fin, la négativation rapide des cultures de prélèvements respiratoires de patients sous traitement par hydroxychloroquine plus azithromycine montre l’efficacité de cette association.
La réussite du traitement est donc impérativement liée à une stratégie de dépistage à grande échelle, préconisé et pratiqué par l’IHU qui avait en premier mis en place les tests PCR. Mais ce message a été interprété à contresens. En France, le Haut Conseil de santé publique a décidé le 23 mars que la chloroquine pourrait être administrée aux malades souffrant de « formes graves » du Covid-19, mais ne devait pas être utilisée pour des formes « moins sévères ». Un professeur de microbiologie de la région Rhône-Alpes commentait (anonymement) cette décision le 26 mars 2020 (Michel JD, 2023N15) :
[…] nous avons tous constaté que pour les patients qui présentent des formes graves et qui finissent en réanimation il n’y a plus grand chose à faire que de la réanimation. La maladie évolue pour son propre compte, le virus n’est souvent même plus détectable. Et donc on se doute déjà du résultat de l’évaluation du traitement Hydroxychloroquine – Azithromycine dans ces formes-là qui sera probablement la seule évaluation qui sera faite dans l’essai officiel : pas ou peu de bénéfice.
Ce que Méditerranée-Infection dit est différent : dépister tôt pour traiter tôt afin d’éviter cette évolution vers les formes sévères. Oups, j’avais oublié qu’on n’avait pas les moyens en France du dépistage de masse… d’où la position peut-être pas si innocente de notre gouvernement.
Et puis le coût. Traitement complet Remdésivir [N16] 900‑1000 dollars (c’est sur le site de Gilead) versus Hydroxychloroquine-Azithromycine 15 euros…
Le Dr Gérard Maudrux écrivait sur son blog (17 mars 2020N17) :
Ils continuent de faire le contraire de ce qu’on devrait faire. Je doute fortement que le Plaquenil agisse sur les poumons des patients hospitalisés (l’Azithromycine si). La première indication du Plaquenil, c’est au début de la maladie, en diminuant la charge virale, il diminue la contagiosité et peut éviter l’aggravation et le passage à l’hôpital. Il est probablement plus utile pour éviter l’hospitalisation, que pour les cas déjà sévères. LE PREMIER PRESCRIPTEUR DOIT ÊTRE LE MEDECIN TRAITANT, pas l’hôpital, même s’il peut en utiliser aussi.
Le gouvernement envoie les médecins de ville en première ligne, sans protection, mais ne leur fait toujours pas confiance, lui seul sait comment faire, pas les ploucs de la ville (et de la campagne). Ils ne doivent plus prescrire ce traitement, alors qu’ils devraient le PRESCRIRE en premier, DÈS LES PREMIERS SYMPTÔMES, pour éviter l’hospitalisation.
Répété en boucle par les autorités sanitaires en France, le discours sur l’inefficacité et la dangerosité du « mélange de n’importe quoi » (chloroquine + antibiotique) était tragicomique pour qui se souvient que la Direction générale de la santé avait recommandé, dans la foulée de l’OMS et de l’Agence européenne du médicament (EMA), la prescription systématique de TamifluN18 pour lutter contre la grippe porcine en 2009… Ceci en l’absence de preuve de son efficacité et malgré les décès suspects de patients traités par cet antiviral (2009N19). Le scandale avait éclaté après que le British Medical Journal eût exigé du laboratoire Roche qu’il publie ses donnéesN20. Des esprits chagrins s’interrogeaient déjà, à cette époque, sur les liens d’intérêts entre l’OMS, l’EMA et l’industrie pharmaceutique…
Mis à part ses détracteurs et Donald Trump, personne n’a jamais désigné « l’hydroxychloroquine » comme un « remède miracle ». De nombreux hôpitaux ont adopté le protocole de l’IHU (janvier 2020N21 ; 22 mars 2020N22) et il a été implémenté dans de nombreux pays africains qui ont aussi mis en route des essais cliniques (30 mars 2020N23).
Aux USA, le Dr Zev Zelenko affirmait avoir traité avec succès plus de 500 patients à risques en ajoutant au cocktail du sulfate de zinc (26 mars 2020N24 ; confirmé à 1450 le 21 avril 2020lN25) mais la réalité de cette information a été vivement contestée (29 octobre 2020N26).
➡ Zelenko (décédé fin juin 2022) faisait partie de ceux qui, par la suite, ont proclamé que le SARS-CoV‑2 serait une arme biologique pour réduire la population mondiale, et que les vaccins auraient pour but d’introduire une puce d’identification dans les individus, en préparation du « great reset » — voir mon article Vers un nouvel "ordre mondial" ?
D’autres médecins ajoutent 1000 mg quotidiens de vitamine C. Le zinc a aussi été utilisé à l’IHU de Marseille (25 mai 2020N27) et son efficacité en complément de l’hydroxychloroquine a été évaluée dans une étude rétrospective par Carlucci P et al. (8 mars 2020N28).
Dans son ouvrage Au-delà de l’affaire de la chloroquine (octobre 2021N29), Didier Raoult écrit (chapitre 5) :
Cependant, compte tenu des critiques multiples que nous avons eues, de l’interdiction du médicament et de l’absence de thérapeutiques nouvelles, nous avons été amenés à faire des demandes d’essais thérapeutiques. En effet, il est étonnant, pour nous, que l’État français n’ait pas organisé une thérapeutique utilisant l’hydroxychloroquine et l’azithromycine dans un bras, et un placebo dans l’autre, s’il pensait que c’était nécessaire. Pour nous, l’efficacité de cette thérapeutique que nous avions trouvée rendait immoral de faire un essai contre placebo avec des patients. Si l’État tenait à faire confirmer ce traitement par d’autres équipes, c’était à lui d’assumer ce rôle. […]
Quoi qu’il en soit, nous avons déposé quatre projets scientifiques successifs, permettant d’évaluer, en particulier dans les EHPAD, notre protocole thérapeutique. En effet, parmi nos travaux, l’un avait été fait en EHPAD, comparant la mortalité chez les sujets non traités et chez les sujets traités. Chez les sujets non traités, dans cette tranche d’âge, la mortalité était de 28 %, et de 14 % chez les sujets traités, donc divisée par deux. Récemment, nous avons eu l’occasion de faire une méta-analyse sur les traitements chez les sujets d’EHPAD ou de leur équivalent dans le monde, et de montrer que toutes les études allaient dans le même sens [Million M et al., 24 septembre 2021N30]. Ces études ont été rejetées par les comités de protection des personnes, dont l’une (la plus étonnante) où il n’y avait aucun universitaire. Le comité a jugé que le professeur Brouqui et le professeur Million n’avaient pas suffisamment d’expérience de la recherche clinique pour mener ce type de travaux [vidéo IHU, 3 juin 2021N31]. Il est facile de regarder les épreuves de titre, sur PubMed, de Mathieu Million et de Philippe Brouqui pour comprendre jusqu’à quel point le délire a pu aller dans ce domaine.
Un an et demi plus tard, l’IHU affiche les chiffres-clés de sa prise en charge de 31 000 patients de CoVID, mettant en évidence des taux de mortalité (tous âges confondus) nettement inférieurs à ceux d’autres centres hospitaliers en France grâce au traitement précoce des malades (Brouqui P et al., 2023N32) :

(Raoult D, 23 novembre 2021N33)
➡ Il est important de préciser que les soins divulgués aux patients de CoVID à l’IHU de Marseille ne se limitaient pas à la prescription d’hydroxychloroquine, d’azithromycine et de zinc. Un protocole thérapeutique rigoureux avait été mis en place (janvier 2020N21).
⇪ Des études cliniques
Le soin à l’hydroxychloroquine a été inclus comme un bras de l’essai clinique européen DiscoveryN34·N35 démarré le 22 mars 2020, coordonné par l’INSERM et connecté au programme international Solidarity Trial (18 mars 2020N36). Cet essai n’était pas contre placebo puisque 5 modalités de traitement sont comparées :
- soins standards
- soins standards plus remdesivir
- soins standards plus lopinavir et ritonavir
- soins standards plus lopinavir, ritonavir et interféron beta
- soins standards plus hydroxychloroquine

Dans le cinquième groupe, le protocole de l’IHU de Marseille a été amputé de la prescription de l’antibiotique azithromycineN4 dont les études préliminaires avaient montré la nécessité en complément de l’hydroxychloroquine. D’autre part, le dosage d’hydroxychloroquine était 3 fois supérieur à celui utilisé à l’IHU, donc potentiellement dangereux (Raoult D, 28 septembre 2021N38). Enfin, l’essai Discovery était ouvert, autrement dit pas en double aveugle : aussi bien les patients que leurs soignants étaient informés du groupe auquel ils ont été assignés par tirage au sort.
Le double-aveugle est primordial pour la crédibilité d’un essai. […]
Connaître le produit administré permet aussi toutes les fraudes possibles, biais d’évaluation [et de suivi, de complaisance…] et biais d’attrition en particulier. Il est impératif que toutes les personnes impliquées dans l’évaluation soient « en aveugle ». Ces personnes sont les patients et les médecins investigateurs de l’étude mais aussi tous les comités de surveillance ou d’évaluation, les statisticiens… […]
Si les patients au plus mauvais pronostic sont exclus d’un des deux groupes comparés [biais d’attrition], cela favorisera l’autre groupe. […] Ce biais est un des meilleurs moyens de fausser un essai.
Dr Alexis Clapin (2018N37 pages 14 et 120)
Le Pr Christian Perronne, chef du service d’infectiologie à l’hôpital universitaire de Garches, déclarait à propos de l’essai Discovery (29 mars 2020N39) :
J’ai refusé d’y participer car cette étude prévoit un groupe de patients sévèrement atteints [N34] qui ne seront traités que symptomatiquement et serviront de témoins-contrôles face à quatre autres groupes qui recevront des antiviraux. Ce n’est pas éthiquement acceptable à mes yeux. On pouvait parfaitement, dans la situation où nous sommes, évaluer ces traitements en appliquant un protocole différent. De surcroît, le groupe hydroxychloroquine (qui a été ajouté à cette étude à la dernière minute) devrait être remplacé par un groupe hydroxychloroquine plus azithromycine, traitement de référence actuel selon les données les plus récentes. […]
Mais il n’y aura rien à espérer de cette étude concernant l’hydroxychloroquine qui est administrée trop tard. Le protocole indique que le produit peut être donné seulement si la saturation en oxygène des patients est inférieure à 95 % , c’est à dire à des malades justiciables d’un apport massif en oxygène ou qui doivent être mis sous ventilation artificielle. Ce n’est pas la bonne indication.
Louise Ballongue signalait, le 13 mai 2020N40, que les chercheurs de DiscoveryN35 n’avaient pu recruter que 740 patients sur les 3200 attendus. Or il aurait fallu, pour atteindre un résultat significatif, 600 sujets par traitement testé. Elle ajoutait :
Ce nombre trop faible de patients peut s’expliquer en partie par le fait que l’hydroxychloroquine a été ajoutée au dernier moment au programme européen. En effet, comme le raconte le média, la popularité de cette molécule pourrait avoir un effet contre-productif sur l’avancée de la recherche.
Les chercheurs peinent à attirer de nouveaux participants puisque les patients qui acceptent d’être des cobayes s’exposent au risque de recevoir des soins standards (placebo), et non la molécule. Au vu de la réputation de l’hydroxychloroquine, les malades ne sont donc pas « prêts » à recevoir un simple placebo.
Autre déception, cette fois-ci au niveau européen : l’essai, qui devait être lancé dans 7 pays, n’a finalement pas atteint ses promesses : un seul patient seulement a été inclus hors de France, au Luxembourg, a reconnu l’infectiologue Florence Ader, qui pilote l’étude.
Pour ce qui concerne l’Italie, Christian Perronne écrivait (29 mars 2020N39) :
En Italie, qui nous précède de seulement huit jours et ou la situation devient presque incontrôlable, une course de vitesse contre le Covid-19 vient d’être enclenchée avec pour arme clé l’hydroxychloroquine (Plaquenil®, forme la mieux tolérée de la chloroquine). Tout particulièrement dans le Lazio, région très touchée, où elle est désormais largement prescrite aux patients ayant des signes débutants, avec d’ores et déjà des résultats très encourageants en termes de protection des sujets traités. Dans le journal « Corriere della Sera », le Dr Pierluigi Bartoletti, vice président de la Fédération Italienne des médecins généralistes, explique que toute personne isolée, Covid-19 positive avec des signes débutants (toux, fièvre par exemple), est aujourd’hui traitée par l’antipaludique. Le produit est remboursé par l’assurance maladie italienne. Il peut être obtenu facilement sur prescription d’un médecin (généraliste notamment), dans les pharmacies hospitalières, qui transmettent toutes les données relatives au patient à l’Agence italienne du médicament (AIFA).
Les effets indésirables de la chloroquine étant connus de très longue date, la surveillance de l’apparition de cardiomyopathie du fait de son association avec l’azithromycine, le dosage du potassium et l’observation d’autres signaux d’alerte font partie du suivi à l’IHU. D’autres effets indésirables — opacification de la cornée réversible à l’arrêt du traitement, baisse de l’acuité visuelle, rétinopathie — correspondent à un usage à forte dose de longue durée. C’est pourquoi aucun médecin ne préconise l’administration de chloroquine à usage préventif, et la mise en garde contre l’automédication fait l’unanimité. « Au vu de toutes ces statistiques, il paraît invraisemblable que la chloroquine ait pu faire l’objet d’une telle folie médiatique et scientifique sur sa dangerosité et sa toxicité, alors qu’il s’agit d’un des médicaments les mieux connus et les plus prescrits au monde » (Raoult D, octobre 2021N29 chapitre 1). En janvier 2020, la chloroquine a pourtant été classée comme « substance vénéneuse », terme archaïque qui signifie qu’elle ne peut plus être délivrée que sous ordonnance…
Certains commentateurs font mine de ne pas connaître la temporalité d’un essai randomisé contrôlé multisite suivi de publication dans un journal scientifique à comité de lecture… Comme si les pompiers attendaient, pour aller éteindre un incendie, que leur échelle ait été « validée » par le Laboratoire national d’essais !
Aucun des (néo-)zététiciens en culottes courtes qui se sont acharnés sur la médiocre description de l’essai préliminaire ne s’est intéressé à la publication scientifique sur ce sujet (11 mars 2020N5) ni aux articles antérieurs des scientifiques chinois (4 février 2020N41 ; 19 février 2020N42). Après les tests in vitro, des essais cliniques ont été lancés dans 10 hôpitaux de Wuhan, Jingzhou, Guangzhou, Beijing, Shanghai, Chongqing et Ningbo. Le traitement de plus de 100 patients a déjà montré une supériorité significative sur le groupe de contrôle (19 février 2020N42). Une autre étude randomisée sur 62 patients à Wuhan affichait un net avantage du traitement à l’hydroxychloroquine au niveau du temps de récupération clinique et de la guérison de la pneumonie (30 mars 2020N43) ; les 4 patients dont l’état s’est aggravé appartenaient tous au groupe de contrôle. La mauvaise qualité du compte-rendu laisse toutefois ouverte la possibilité de biais méthodologiques.
Une étude menée à Shanghai sur 30 patients (26 février 2020N44) n’avait par contre pas donné de résultat significatif, ni dans un sens ni dans l’autre. La meute anti-chloroquine s’est ruée sur ce résultat… Ses auteurs ont demandé la mise en chantier d’essais cliniques randomisés à grande échelle. D’autres scientifiques se sont joints à cet appel, tout en rappelant que l’hydroxychloroquine comportait moins d’effets secondaires que la simple chloroquine, notamment au niveau de la toxicité oculaire (17 mars 2020N45) et pour son usage par des femmes enceintes (20 mars 2020N46).
Le professeur Jun Chen, qui dirigeait l’étude de Shanghai, aurait déclaré à un journaliste de Les-Crises.fr (26 mars 2020N47) :
Nous n’avons observé aucune tendance bénéfique de l’hydroxychloroquine dans le traitement du Covid-19. Mais cela ne signifie pas non plus que cela aggraverait la maladie. Notre étude était limitée par sa petite taille d’échantillon. Mais nous pouvons constater dans cet essai que l’hydroxychloroquine n’est pas un médicament « magique » – dans l’hypothèse où elle aurait bien un effet antiviral.
Je sais qu’il y a des ECR [Etudes Comparatives Randomisées = essais cliniques de qualité] en cours sur l’hydroxychloroquine. Mais je ne connais aucun résultat positif de ces études par communication personnelle.
Son problème est qu’elle a parfois un effet néfaste, aggravant des maladies virales telles que le Sida ou le Chikungunya.
Par conséquent, je recommande fortement d’attendre que les essais cliniques soient effectués avant d’utiliser cette substance comme prophylaxie ou comme médicament thérapeutique.
Le protocole de Chen et al. (26 février 2020N44) était toutefois différent de celui suivi à cette époque par l’IHU de Marseille : 400 mg/jour au lieu de 600 d’hydroxychloroquine, et sans azithromycine dont nous avons vu qu’elle pouvait améliorer sensiblement le résultat. Mais surtout, le groupe témoin était traité par des antiviraux. La comparaison portait donc en réalité sur les effets de l’hydroxychloroquine et d’un antiviral — et non un placebo. Sachant que presque tous les patients des deux groupes ont vu disparaître leur charge virale en 4 jours au lieu de 8 jours en moyenne chez un patient non-traité, on ne peut conclure qu’à l’égalité des deux traitements : l’hydroxychloroquine n’était pas meilleure que l’antiviral du groupe témoin, ce qui ne veut pas dire qu’elle serait inefficace comme la presse française s’est plu à le répéter. Des publications comme le Journal International de Médecine ont titré : « Hydroxychloroquine et Covid-19 : un essai randomisé chinois négatif » (le 26 mars 2020). Les expériences de Marseille et de Shanghai n’avaient rien de comparable.
En période d’épidémie et d’urgence sanitaire, les controverses sont entretenues par le fait que plus de 2000 articles ont été partagés sur ce sujet en prépublication (preprint) depuis le début de l’année. La plupart ne seront jamais publiés, ou fortement amendés. Leur statut est comparable à ce qu’autrefois nous appelions des « notes internes » dans les labos du CNRS, sauf que leur diffusion en libre accès sur Internet projette le débat sur la place publique. Il est donc à la portée de commentateurs qui, pour beaucoup, n’ont ni les compétences ni la neutralité exigées par une lecture critique. La démarche d’Open Science qui s’impose avec le partage en prépublication n’est pas encore intégrée à la culture de nombreux chercheurs scientifiques qui s’accrochent à « l’ancienne école »….
Encore moins celle de journalistes et vulgarisateurs ! La scène médiatique française a offert un pitoyable spectacle avec la mise en scène de preux chevaliers de la Science bienveillante face aux égarements présumés de Didier Raoult et de ses « complices »… J’ai assisté au déballage d’éléments de langage sur la chaîne C8 (magazine Balance ton post) le 31 mars. Le professeur Christian Perronne, qui était invité, rappelait les querelles d’égo en arrière-plan de la prétendue controverse (2 avril 2020N48) :
[…] cela me désole de voir l’ampleur qu’a pris, en France, l’esprit des statistiques sur le véritable esprit de la médecine. Il consiste à laisser penser que la médecine ne procède que de chiffres, de tirages au sort, d’équations… Cela est efficient lorsqu’on peut procéder sur le long terme, mais devient totalement inopérant dans certains secteurs de la médecine, comme celui des maladies rares. Il est consternant de constater que dans la médecine actuelle la démarche empirique puisse être méprisée, sous prétexte qu’on n’ait pas recouru à des tests en randomisation avec tirage au sort.
Il lui a été répondu qu’à l’époque de Molière les charlatans de la médecine obéissaient à une démarche empirique ! Argument qui me rappelle celui des inconditionnels de l’industrie nucléaire : renoncer aux centrales nous ferait revenir à l’époque de la bougie…
Christian Perronne a par la suite publié plusieurs ouvrages critiquant avec fermeté l’action gouvernementale face à la crise sanitaire et les incohérences de la politique vaccinale mise en place en 2021. Il a été traduit pour cela devant la Chambre disciplinaire de première instance de l’Île de France de l’Ordre des médecins, mais lavé de toutes les accusations — décision rendue le 21 octobre 2022. Il s’est par ailleurs exprimé au sujet de la politique vaccinale de l’UE et de la gestion de la CoVID au Parlement Européen de Strasbourg (Perronne, 19 octobre 2022N49).
Selon ceux qui se drapent dans leur expertise — toujours sur la chaîne C8 — l’étude chinoise qui avait montré l’avantage du traitement à l’hydroxychloroquine sur 62 patients dans un tirage randomisé avec groupe de contrôle (30 mars 2020N43) n’aurait « rien de scientifique ». Par contre, l’expérience de Shanghai sur 30 patients (26 février 2020N44) qui n’avait abouti à un résultat significatif dans un sens ni dans l’autre, serait la preuve que l’hydroxychloroquine est inefficace. Ils concluaient que le débat devrait être définitivement tranché par l’essai clinique européen DiscoveryN34 — dont nous avons vu les biais — bien qu’il soit en totale inadéquation avec le protocole de l’IHU (janvier 2020N21). Interpellé sur cette inadéquation, le chirurgien Laurent AlexandreN50 s’est écrié qu’il y aurait « bien d’autres études dans les mois et années à venir »… Combien de morts en attendant ?
La question maintes fois posée d’une possible pénurie d’hydroxychloroquine au cas où les autorités sanitaires — suivant l’exemple italien — décideraient d’en généraliser l’usage, n’a pas reçu de réponse dans cette émission du 2 avril 2020. Le seul fabricant de chloroquine, en France, était l’entreprise Famar située dans le département du Rhône, en redressement judiciaire depuis juin 2019 (25 mars 2020N51). L’usine avait produit en janvier son dernier lot : 180 000 boîtes livrées à Sanofi. Il s’agissait toutefois de chloroquine (Nivaquine) et non de l’hydroxychloroquine (Plaquenil)N3 utilisée pour la CoVID-19. « [Sanofi] s’est dit prêt à offrir des millions de doses d’un médicament, le Plaquenil, après des essais cliniques jugés “prometteurs” auprès de quelques patients atteints du coronavirus. Encore faut-il que ses essais soient confirmés, prévient Sanofi s’alignant ainsi sur les déclarations du ministère de la Santé » (18 mars 2020N52). Interprétation des twitteurs enragés : « Didier Raoult est rémunéré par Sanofi ! »
Sur le Journal International de Médecine (26 mars 2020N53) un médecin commentait :
La maladie déclenchée par le virus évolue en 2 phases, une phase virale, puis une phase immunologique, réactionnelle, pendant laquelle le virus n’est souvent plus détectable. Si l’hydroxychloroquine a une action anti-virale, c’est dans cette première phase qu’il faut la tester, et non dans la 2e, pendant laquelle il est plutôt conseillé des produits à tropisme anti-inflammatoire, comme le tocilizumab dont les premiers résultats sont encourageants.
Malheureusement, l’essai européen en cours [N34] veut tester l’hydroxychloroquine sur les formes graves, ce qui n’est a priori pas l’indication. Tant qu’il ne sera pas testé dans les formes débutantes, le débat ne sera pas clos, ce qui est dommage car son utilisation précoce, idéalement avec le Zythromax qui justifie bien sûr de tester tous les patients suspects (comme le demande l’OMS) pourrait permettre, si ce traitement est efficace dans cette phase, de diminuer la charge virale globale de la population, de diminuer ainsi la contagiosité, et les formes graves, ce qui libérerait des lits d’urgences…
L’exclusion de patients qui a priori seraient de bons répondeurs du traitement est un biais d’enrichissement prédictif (Clapin A, 2018N37 page 128). Une biologiste ajoutait (26 mars 2020N53) : « En seconde phase, il s’agirait plutôt de réguler la réponse immunitaire qui apparait inadaptée dans les cas les plus graves. »
Un commentateur répondant au pseudonyme ‘Nmr’ écrivait (2 avril 2020N48) :
Administrer l’hydroxychloroquine à l’hôpital n’a pas d’intérêt sauf si le malade est pris en charge suffisamment tôt dans le processus d’évolution de la maladie. Mais il est clair que dans tous les cas, à l’hôpital, il est pris en charge environ 10 jours après les premiers symptômes et donc en caricaturant à peine, on peut quasiment dire que dans le mode de fonctionnement actuel, le patient commence le traitement à l’hôpital au moment où il l’aurait arrêté s’il avait été prescrit en ville par son médecin traitant.
L’étude multicentrique randomisée Hycovid, coordonnée depuis le 1er avril par le CHU d’Angers, était plus prometteuse de par son protocole de recrutement (1er avril 2020N54) :
L’infection par SARS-CoV‑2 devra être mise en évidence par test PCR « ou à défaut par scanner thoracique » et le diagnostic devra avoir été établi « depuis moins de 48 heures ». Les patients devront présenter « au moins un des deux facteurs de risque d’évolution compliquée suivants » : être âgé de plus de 75 ans ou présenter une « oxygénodépendance avec saturation capillaire périphérique en oxygène ≤ 94 % en air ambiant ».
La bataille a continué puisqu’une étude rétrospective partagée en pre-print par une équipe chinoise (1er mai 2020N55) témoignait de l’efficacité de l’hydroxychloroquine sur des patients de CoVID-19 en état critique : réduction de 67 % de la mortalité… Ici encore, on ne pouvait pas parler d’essai clinique puisqu’il n’y avait pas de randomisation. Certains défenseurs du « clan Raoult » y ont vu la « preuve ultime » alors que le protocole était radicalement différent de celui de l’IHU : traitement de la maladie à un stade avancé et pas d’association à un antibiotique. Un lecteur du Journal International de Médecine commentait toutefois (le 6 mai) :
La seule chose à retenir de cette communication (n’appelons ça ni un essai thérapeutique ni même une publication scientifique) est que l’évolution du taux d’IL6 semble avoir été nettement lié à l’administration d’HCQ. Que le Plaquenil soit un anti-inflammatoire, c’est connu, il est même utilisé pour ça. Que l’IL6 joue un rôle majeur dans le Covid19 sévère, c’est certain et les effets du tolicizumab sont en faveur de l’intérêt d’agir sur ce facteur. L’ensemble de ces données n’est pas à négliger.
On est quand même en droit de s’interroger sur la pertinence de cette étude (1er mai 2020N55) sachant que les 18.8 % de mortalité dans le groupe HCQ y étaient supérieurs aux 15 % chez les patients CoVID-19 de plus de 80 ans traités en Chine, et a fortiori aux 8 % pour la même tranche d’âge ! Son authenticité même est contestée : la composition a posteriori de deux groupes à ce point comparables — dont celui des 84 patients traités à l’hydroxychloroquine — relèverait de la magie… Jérémy Anso le signalait ainsi (1er mai 2020N56) :
Comment ont-ils pu contrôler tous les facteurs de risques, diabète, hypertensions, maladies pulmonaires ou cardiaques, mais aussi les états critiques, ventilations mécaniques, besoin en oxygène, en choisissant des personnes dont ils ignoraient tout à la base ?
Rosenberg ES et al. (11 mai 2020N57) ont mené une étude retrospective couvrant 25 hôpitaux de New York jusqu’au 24 avril, soit 1438 patients d’âge médian 63 ans, concluant à une absence d’effet observable de l’hydroxychloroquine (même combiné avec l’azithromycine) sur la mortalité à l’hôpital :
[…] le rapport de risque ajusté pour la mortalité hospitalière pour le traitement par l’hydroxychloroquine seule était de 1,08, pour l’azithromycine seule était de 0,56 et pour l’hydroxychloroquine et l’azithromycine combinées était de 1,35. Aucun de ces rapports de risque n’était statistiquement significatif. […]
[…] ceux qui recevaient de l’hydroxychloroquine, de l’azithromycine ou les deux étaient plus susceptibles que ceux qui ne recevaient ni l’un ni l’autre des médicaments d’avoir un diabète, une fréquence respiratoire > 22 / min, des résultats anormaux d’imagerie thoracique, une saturation en O2 inférieure à 90 % et une aspartate aminotransférase supérieure à 40 U / L.
Cette étude n’était pas un essai clinique puisqu’elle était observationnelle, autrement dit sans randomisation ni groupe témoin. On constate par ailleurs que les patients traités avec une de ces molécules ou les deux étaient au départ dans de plus mauvaises conditions, ce qui introduisait un biais et ne correspondait pas au protocole de soin de l’IHU (janvier 2020N21). Autre différence notable : l’hypothèse primaire était le décès et non la baisse de charge virale chez un sujet en début d’infection. Cette étude incorrectement présentée comme un « échec de la chloroquine » n’apportait donc rien de nouveau, si ce n’est d’ajouter du bruit en marge des pratiques scientifiques et médicales…
À la date du 10 avril 2020, la controverse était parvenue à son pic avec le signalement d’effets indésirables de l’hydroxychloroquine : depuis le 27 mars, 54 cas de troubles cardiaques, dont 4 mortels, avaient été recensés par le centre régional de pharmacovigilance de Nice chez des patients ayant reçu ce traitement. Ces patients étaient âgés de 34 à 88 ans. Les troubles liés à un allongement de l’intervalle QTN58 auraient été « potentiellement induits par le Plaquenil et potentialisés par l’association avec l’azithromycine ». L’effet iatrogénique reste toutefois à prouver car des troubles cardiaques avaient pu être causés par l’infection. Sur le Journal International de médecine (7 avril) un cardiologue (JPH) commentait :
On ne se posait pas autant de questions jusqu’ici pour prescrire de l’HCQ à de nombreux patients souffrant de pathologie chronique, pas tous jeunes et sans pathologie associée. Par quel miracle de si petites séries révèlent-elles des effets indésirables qui n’auraient pas été détectés jusqu’ici ?
Peut-être un biais de recrutement, mais peut-être aussi une attitude des médecins ?Aujourd’hui, en l’absence d’études contrôlées, il est légitime d’arrêter l’HCQ au moindre doute.
Il n’en demeure pas moins légitime de la prescrire dans le doute, le plus tôt possible dans la maladie, à tous les patients atteint de Covid-19.
En Suède, l’hôpital de Sahlgrenska à Göteborg a cessé fin mars de prescrire l’hydroxychloroquine pour le traitement de l’infection CoVID-19. Cette décision a été suivie par d’autres hôpitaux. Magnus Gisslén, professeur de maladies infectieuses, la justifie ainsi (Hivert AF, 9 avril 2020N59) :
Nous avons d’abord décidé de ne plus donner de chloroquine aux patients souffrant d’insuffisance rénale, puis de ne plus le donner du tout, même si nous n’avons pas constaté d’effets secondaires chez nous. Des collègues, en Suède et à l’étranger, nous ont fait part de cas suspicieux, même s’il est difficile de savoir si la chloroquine était à l’origine des effets observés ou si c’était une conséquence de la maladie.
La létalité de la Covid-19 chez les personnes souffrant de maladies cardiovasculaires est de 10.5 %, mais elle peut aussi provoquer les lésions cardiaques chez des personnes ne souffrant d’aucun problème cardiaque : le coronavirus s’attache à certains récepteurs dans les poumons, alors que ces mêmes récepteurs sont également présents également dans le muscle cardiaque (8 avril 2020N60). Ces observations ont été faites sur des patients qui n’étaient pas traités à la chloroquine.
⇪ Le Lancet : fin de partie ?
Les dossiers de 96 000 patients hospitalisés dans 671 centres sur six continents ont été analysés par l’équipe de Mandeep R Mehra et al. (22 mai 2020N61) en termes d’efficacité des traitements à la chloroquine ou l’hydroxychloroquine en combinaison éventuelle avec un antibiotique. Dans cette population, 1868 ont reçu de la chloroquine, 3783 ont reçu de la chloroquine avec un macrolideN62, 3016 ont reçu de l’hydroxychloroquine et 6221 ont reçu de l’hydroxychloroquine avec un macrolide. Les patients dont le traitement avait débuté plus de 48 heures après le diagnostic avaient été exclus de l’étude, ainsi que ceux sous RemdésivirN16 ou sous ventilation. Les résultats observés étaient le décès ou la survenue d’arythmies ventriculaires : tachycardie ventriculaire non soutenue ou soutenue, ou fibrillation ventriculaire. Les chercheurs ont conclu :
Nous n’avons pas été en mesure de confirmer un avantage de l’hydroxychloroquine ou de la chloroquine, lorsqu’ils sont utilisés seuls ou avec un macrolide, sur les résultats à l’hôpital pour la COVID-19. Chacun de ces schémas thérapeutiques était associé à une diminution de la survie à l’hôpital et à une fréquence accrue des arythmies ventriculaires lorsqu’il était utilisé pour le traitement de la COVID-19.
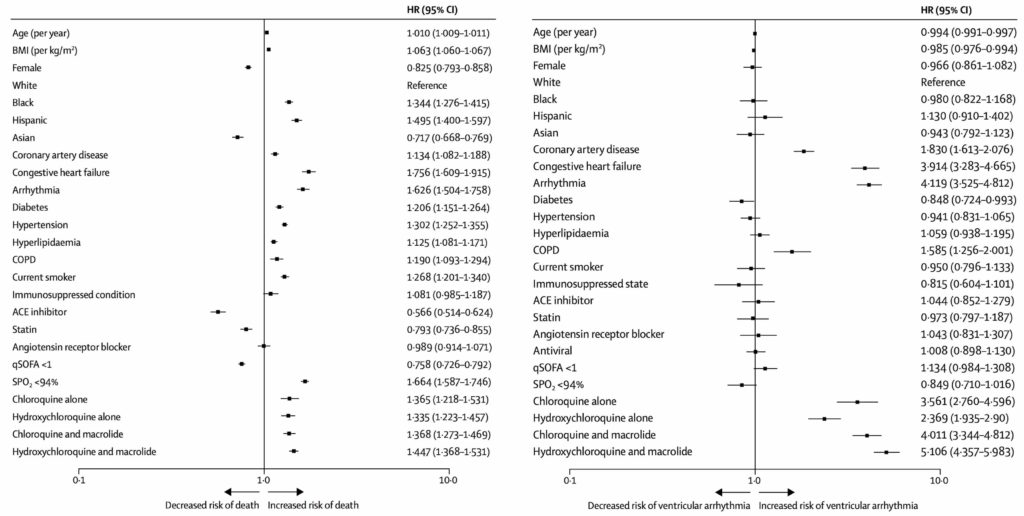
Les détracteurs de Didier Raoult se sont empressés d’annoncer que cette étude « prouvait qu’il avait tort » et que le sujet de la controverse était réglé. S’ils avaient lu l’article, plutôt que son résumé — ou un médiocre commentaire en français d’une médiocre traduction du résumé — ils auraient vu que les auteurs avaient clairement exposé les limites de leur étude. J’ai souligné en gras deux passages importants (22 mai 2020N61 pages 8–9) :
Notre étude comporte plusieurs limites. L’association d’une diminution de la survie avec des schémas thérapeutiques à base d’hydroxychloroquine ou de chloroquine doit être interprétée avec prudence. En raison de la conception de l’étude observationnelle, nous ne pouvons pas exclure la possibilité de facteurs de confusion non mesurés, bien que nous ayons noté de manière rassurante la cohérence entre l’analyse primaire et les analyses appariées du score de propensionN63. Néanmoins, une relation de cause à effet entre la pharmacothérapie et la survie ne devrait pas être déduite. Ces données ne s’appliquent pas à l’utilisation de tout schéma thérapeutique utilisé en ambulatoire et en dehors de l’hôpital. Des essais cliniques randomisés seront nécessaires avant de pouvoir tirer des conclusions sur les avantages ou les inconvénients de ces agents chez les patients atteints de COVID-19. Nous notons également que, bien que nous ayons évalué la relation entre les schémas thérapeutiques et la survenue d’arythmies ventriculaires, nous n’avons pas mesuré les intervalles QT, ni stratifié le schéma d’arythmie (comme la torsade de pointes). Nous n’avons pas non plus établi si l’association d’un risque accru de décès à l’hôpital avec l’utilisation des schémas thérapeutiques était directement liée à leur risque cardiovasculaire, ni effectué une analyse dose-réponse médicamenteuse des risques observés. Même si ces limites suggèrent une interprétation prudente des résultats, nous pensons que l’absence de tout avantage observé pourrait déjà représenter une explication raisonnable.
Les auteurs ont donc reconnu qu’aucun lien de causalité entre traitement et décès ou problèmes cardiovasculaires ne pouvait être inféré des corrélations mesurées, même après ajustements. Ils étaient donc à l’abri de toute accusation de fraude. L’erreur incombe plutôt à ceux (politiciens, journalistes etc.) qui extrapolent leurs résultats pour appuyer leurs convictions ou défendre leurs intérêts… L’ajustement de toutes les variables confondantesN64 — certaines ayant pu échapper à l’observation — est en effet impossible sur une telle étude observationnelle. Mandeep Mehra reconnaissait : « Nous ne saurons jamais si nous avons manqué certains facteurs ou effets » (23 mai 2020N65). Cette limitation peut être comprise à l’aide d’une expérience fictive proposée par l’auteur de tweets Puissants&Misérables (compilés sur Bribes d’Info le 26 mai 2020N66). Sa lecture critique, qui s’applique aussi à l’étude observationnelle de Geleris et al. (7 mai 2020N67), illustre le vieil adage des informaticiens : “Garbage in, garbage out”. Seule une étude randomisée en double aveugleN68 pourrait établir un lien de causalité entre traitement et devenir du patient, à supposer que sa mise en œuvre ait été autorisée par un comité d’éthique. Les auteurs se contentaient donc d’écrire que leur étude n’a pas prouvé l’efficacité des traitements, ce qui était prévisible dans ce contexte.
Quant aux défenseurs inconditionnels du protocole de l’IHU, certains se sont empressés de mettre en doute la véracité du travail de Mehra et collègues en affirmant qu’il était impossible de traiter 96 000 dossiers en si peu de temps. Ils n’avaient pas lu la publication dans laquelle les conditions de l’acquisition de données ont été exposées (pages 2–3) : il s’agissait de dossiers informatiques collectés automatiquement depuis 671 hôpitaux qui enregistrent les health records selon une norme de la US Food and Drug Administration.
Le problème n’était pas la rapidité de saisie — bien que, nous le verrons, des erreurs graves aient été signalées — mais leur pertinence : le cœur de cette étude résidait dans le traitement algorithmique de données effectué par des analystes qui n’étaient en contact ni avec les malades ni leurs équipes soignantes. Les chercheurs n’avaient pas d’autre option que de supposer négligeable l’influence des variables non-renseignées. Or certaines, comme les dosages et la posologie des traitements, ont une incidence vitale sur l’évolution de la maladie. La qualité de la prise en charge dépend de la maîtrise de cette expérience clinique. D’autres données étaient probablement entachées d’erreurs, notamment le diagnostic de l’infection CoVID-19 qui reposait pour chaque patient sur un seul test dont on sait qu’il produisait 30 % de faux négatifs.
Le collectif « Laissons les médecins prescrire » a publié un commentaire critique (23 mai 2020N69) dont la majorité des points manquent de pertinence, comme l’existence de comorbidités avec « 1 patient sur 3 avec hypertension dans le groupe hydroxychloroquine + macrolide » : c’est vrai, mais seulement 29.4 % dans ce groupe alors que 26.4 % étaient aussi en hypertension dans le groupe témoin. Sachant que l’âge moyen des sujets était proche de 55 ans dans chaque groupe, et en l’absence de définition du critère « hypertension », la différence entre les groupes n’est probablement pas significative. D’autres incohérences dans le commentaire hâtif de ce collectif « pro-Raoult » ont été relevées par Jérémy Anso (29 mai 2020N70). De même, il est surprenant d’entendre certains commentateurs affirmer que les données seraient issues d’une population de personnes « traitées en cardiologie » : ce n’est pas le critère de recrutement décrit dans la publication, la confusion venant peut-être de ce que les quatre auteurs sont des médecins cardiologues et que la base de données avait initialement été conçue pour l’évaluation des procédures cardiovasculaires et des pharmacothérapies.
Je suis plus étonné du fait que les données collectées correspondent à une période débutant le 20 décembre 2019, soit bien avant la vague d’épidémie de CoVID-19 et les propositions de traitement par hydroxychloroquine et azithromycine. Mehra l’a expliqué par le fait que les données les plus anciennes provenaient de Chine.
L’étude se rapporte uniquement à des patients dans un état assez grave pour justifier une hospitalisation. L’âge moyen de 55 ans, relativement faible, et le taux de saturation SPO2 uniformément élevé, suggère qu’une grande partie ont été hospitalisés pour d’autres raisons que la CoVID-19. Aucune donnée n’est disponible sur les conditions de prise en charge des patients, ni les examens cardiologiques et thoraciques qui auraient dû être conduits avant d’administrer le cocktail hydroxychloroquine + azithromycine. Les traitements par macrolidesN62 ont été groupés dans la même classe : clarithromycine, roxithromycine et azithromycine. Or, le dernier (utilisé à l’IHU) est celui qui présente un risque cardiologique moindre que les deux autresN71.
Dans un commentaire de cette publication, Didier Raoult rappelle que, pour les 4000 patients traités dans son service, plus de 10 000 électrocardiogrammes ont été réalisés par des experts, et aucun des 0.5 % qui ont perdu la vie n’était en difficulté cardiologique (25 mai 2020N27, voir aussi : N72). Selon l’étude de Mehra et collègues, le taux de décès des patients traités avec ces médicaments serait donc 50 fois plus élevé…
Laurent Mucchielli (26 mai 2020N73) remarque à propos du tableau 2 (page 5) :
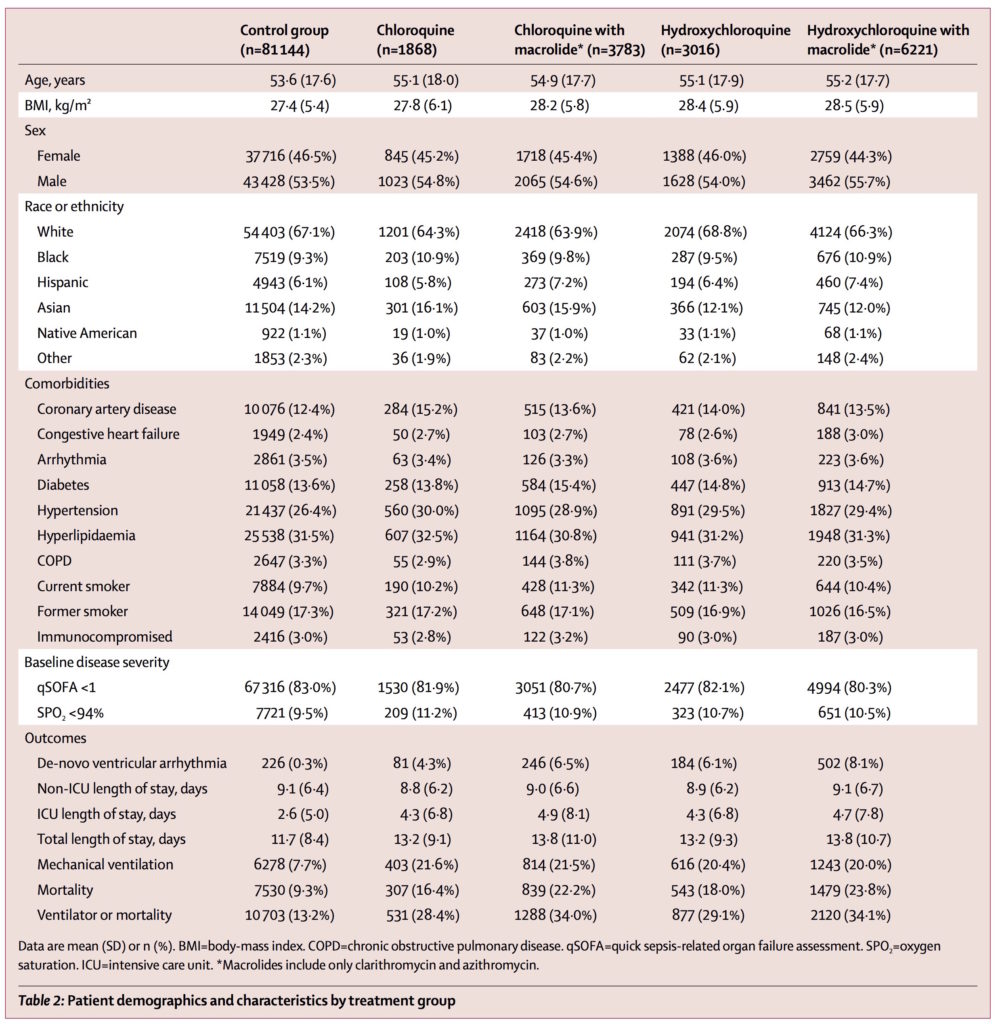
Sans doute pour donner une apparence de cohérence à cet ensemble fait de bric et de broc, il semble que les auteurs (i.e. les petites mains de la société d’intelligence artificielle et de Big data qui ont fait le travail) aient trié les malades retenus dans la base statistique en fonction de critères socio-démographiques (âge, sexe, origine ethnique, indice de masse corporelle) et médicaux (coronaropathies, insuffisances cardiaques, tabaco-dépendance, hypertension, diabètes…). Comment expliquer autrement la table 2 de l’article, qui donne dans chacun des 5 groupes de malades comparés des pourcentages quasiment identiques sur la totalité des critères qu’on vient d’énoncer ? Une telle perfection est impossible dans la vraie vie des études statistiques. Il ne s’agit donc pas d’un échantillon représentatif des malades, mais d’une population d’enquête triée sur le volet, dans le meilleur des cas. Et dans la mesure où ce tri n’est pas explicité dans l’article, on peut parler d’une manipulation.
La même remarque peut être faite sur les cinq groupes « par continent » qui affichent des taux quasiment identiques de fumeurs, de diabétiques, d’usagers d’antiviraux etc. Sachant que les auteurs déclarent qu’ils ne sont pas « autorisés à partager leurs données », le scepticisme sur leur authenticité restait entier. Il ne s’agissait certainement pas de données brutes, mais le processus d’harmonisation n’est pas décrit dans l’article.
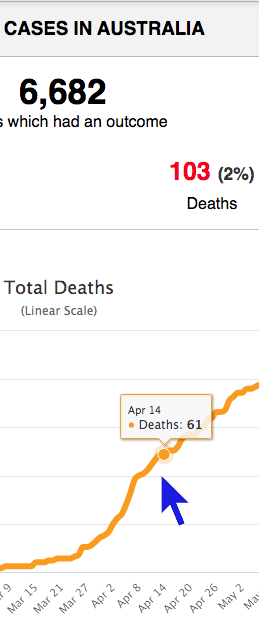
Autre bizarrerie observée dans l’annexe (page 5) et signalée le 27 mai 2020 par Didier Raoult dans son entretien avec David Pujadas (LCI) : l’étude recense 73 morts de CoVID-19 parmi les 609 patients australiens, le 14 avril, alors qu’ils n’étaient que 61 pour tout le pays à cette date. Or l’étude du Lancet compilait les données de 5 hôpitaux sur les 300 en Australie, sans négliger qu’une partie importante des décès ont eu lieu dans des maisons de retraite, hors hôpital… Melissa Davey écrit dans The Guardian (27 mai 2020N74) :
The Lancet a déclaré à Guardian Australia : « Nous avons demandé des éclaircissements aux auteurs, nous savons qu’ils enquêtent de toute urgence et nous attendons leur réponse. » L’auteur principal de l’étude, le Dr Mandeep Mehra, a déclaré qu’il avait contacté Surgisphere, la société qui a fourni les données, pour résoudre les divergences « dans la plus grande urgence ». Surgisphere est décrit comme une société d’analyse de données sur les soins de santé et une société d’enseignement médical.
Dans un communiqué, le fondateur de Surgisphere, le Dr Sapan Desai, également auteur du journal The Lancet, a déclaré qu’un hôpital d’Asie avait été accidentellement inclus dans les données australiennes. […]
Le Dr Allen Cheng, épidémiologiste et médecin spécialiste des maladies infectieuses à Alfred Health de Melbourne, a demandé que les hôpitaux australiens impliqués dans l’étude soient nommés. Il a dit qu’il n’avait jamais entendu parler de Surgisphere, et personne de son hôpital, The Alfred, n’avait fourni à Surgisphere des données.
« Habituellement, pour soumettre à une base de données comme Surgisphere, vous avez besoin d’une approbation éthique, et un membre de l’hôpital sera impliqué dans ce processus pour le mettre dans une base de données », a‑t-il déclaré. Il a précisé que l’ensemble de données devrait être rendu public, ou du moins ouvert à un réviseur statistique indépendant.
« S’ils se sont trompés, que pourrait-il y avoir d’autre ? » dit Cheng. C’était aussi un « drapeau rouge » pour lui que le document ne mentionne que quatre auteurs.
« D’habitude, avec des études qui rapportent les résultats de milliers de patients, vous voyez une grande liste d’auteurs sur le papier », a‑t-il déclaré. « Plusieurs sources sont nécessaires pour collecter et analyser les données pour les grandes études et c’est généralement reconnu dans la liste des auteurs. »
Comme l’écrit Andy Wang sur un forum de statisticiens (25 mai 2020N74) : « Il s’agit peut-être de données fabriquées, du moins pour la partie australienne, ce qui est un problème plus grave vis à vis de la communauté scientifique. »
Les erreurs sur les statistiques australiennes ont été corrigées le 30 mai 2020N75.
L’auteur Mandeep Mehra rappelle dans un entretien les limites d’une étude observationnelle conduite dans un milieu hospitalier (23 mai 2020N65) :
Je veux dire par là, un patient ayant reçu un diagnostic de Covid 19, qui a besoin d’une hospitalisation pour traitement. Ce sont des patients qui sont plus malades que les patients qui peuvent rester à la maison en attendant de développer la maladie, ou sont relativement asymptomatiques et peuvent faire une utilisation prophylactique de ce médicament.
Laurent Mucchielli ajoute (26 mai 2020N73) :
Compte tenu de l’histoire naturelle de la maladie et du principal critère d’hospitalisation tant en Europe qu’aux USA (le besoin d’un supplément d’oxygène), les patients hospitalisés sont symptomatiques depuis au moins une semaine au moment de leur admission. Généralement, il faut ensuite ajouter 1 jour pour obtenir le résultat du test par PCR et 2 jours de délai jusqu’au début du traitement comme critère d’inclusion dans l’étude. Au final, on peut donc estimer que le traitement est institué à plus de 10 jours du début des symptômes (et non 2 comme pourrait le croire un lecteur naïf). Et à ce stade, on est entré dans la phase critique de la maladie (entre le besoin d’un supplément d’oxygène et l’orage cytokinique), où l’IHU de Marseille dit lui-même depuis le début que son traitement ne sert plus à rien.
L’équipe de Mandeep R Mehra avait déjà publié dans le New England Journal of Medicine un article décrivant une analyse de type similaire conduite sur une base de données couvrant 169 hôpitaux d’Europe, Asie et Amérique du nord (1er mai 2020N76). Il s’agissait de 8910 patients atteints de CoVID-19 dont 515 étaient morts pendant leur séjour à l’hôpital. Cette étude confirmait que les patients atteints de troubles cardiovasculaires étaient plus à risque de mourir lors d’une hospitalisation suite à leur infection au SARS-CoV‑2. Ici encore, la méthodologie, l’intégrité des données et la validité des conclusions de l’étude ont été mises en cause, et ses auteurs ont été sommés de fournir des explications (2 juin 2020N77). Une déclaration “Expression of Concern” a aussi été publiée par les éditeurs de The Lancet au sujet de leur article sur l’hydroxychloroquine (3 juin 2020N78). Les critiques de cet article figurent sur PubPeer (22 mai 2020N79) et une lettre ouverte signée par 146 scientifiques a été adressée à l’éditeur (28 mai 2020N80). Les données publiées ont été compilées dans un tableau pour en faciliter l’analyse (2 juin 2020N81).
Le 4 juin, The Lancet a annoncé la rétractation de l’étude à la demande de trois des auteurs, le quatrième — Sapan Desai, fondateur de la société Surgisphere qui avait collecté les données — ne les ayant pas autorisés à effectuer un audit indépendant des données qui sous-tendaient leur analyse. Ils ont donc déclaré « ne plus garantir la véracité des sources de données primaires ». Le fait qu’ils n’aient pas procédé à une telle vérification des données avant traitement en dit long sur leur conception de l’éthique scientifique ! Sans oublier les relecteurs frappés de cécité qui avaient validé la publication…
Une heure plus tard, le New England Journal of Medicine a annoncé, pour les mêmes raisons, la rétractation de son article par la même équipe (Mehra MR etal., 1er mai 2020N76). Le NEJM avait toutefois publié l’étude randomisé contrôlée en double-aveugle de Boulware DL et al. qui ne révélait aucun avantage à l’hydroxychloroquine en usage préventif de la CoVID-19 dans une population de 821 participants asymptomatiques (3 juin 2020N82).
Comme de nombreux pourfendeurs des fraudes scientifiques ignorées (ou tolérées) par les comités de lecture, Laurent Mucchielli rappelle une citation de Richard Horton qui n’est autre que le rédacteur en chef de The Lancet (Horton R, 2015N83) :
L’endémicité apparente des mauvais comportements en matière de recherche est alarmante. Dans leur quête d’une histoire convaincante, les scientifiques sculptent trop souvent les données pour qu’elles correspondent à leur théorie du monde préférée. Ou bien ils modifient leurs hypothèses pour les adapter à leurs données. […]
Notre amour de la « signification » pollue la littérature avec de nombreuses fables statistiques. Nous rejetons les confirmations importantes.
Marcia Angell, ancienne éditrice en chef (pendant 21 ans) du New England Journal of Medicine s’est aussi fréquemment inquiétée des liens d’influence entre l’industrie pharmaceutique, les universités et la presse scientifique (2 juin 2020N84).
Plusieurs personnes directement impliquées dans la publication de travaux scientifiques ont dénoncé les dysfonctionnements et les limites du peer reviewing — l’évaluation par les pairs — des articles soumis à leur journal. Ces publications ne sont donc pas le stade ultime du « niveau de preuve » recherché dans l’analyse critique d’un compte-rendu expérimental. Ce n’est pas non plus une raison de croire l’inverse, à savoir que cette procédure classique (et coûteuse) de partage des connaissances devrait impérativement être abandonnée au bénéfice du seul dépôt en archive ouverte. Les gens du métier savent que les deux sont complémentaires.
Il est faux d’affirmer que le gouvernement français aurait « interdit la chloroquine » suite à cette publication du Lancet. Il n’a fait qu’annuler le décret qui autorisait aux praticiens hospitaliers l’administration en dernier recours de chloroquine, ce qui n’était pas la procédure de l’IHU mais pouvait refléter les cas analysés dans l’étude de Mehra et collègues. Il avait surtout décidé hâtivement — comme l’OMS — de supprimer les bras « hydroxychloroquine » des essais cliniques en cours, mais les deux ont fait machine arrière suite à la remise en question de l’authenticité des données de Mehra et collègues.
⇪ Suite du dossier « HCQ »
L’équipe de l’IHU de Marseille a rendu public fin mai son étude rétrospective de 1061 cas traités plus de 3 jours par de l’hydroxychloroquine (200 mg trois fois par jour pendant dix jours) et de l’azithromycine (500 mg le premier jour puis 250 mg par jour pendant les quatre jours suivants). Les issues négatives étaient le décès, l’aggravation clinique (transfert à l’USI et hospitalisation plus de 10 jours) et la persistance virale de la perte (plus de 10 jours). Ils indiquent comme résultats et conclusion (M Million et al., 5 mai 2020N85) :
Résultats
Un total de 1061 patients ont été inclus dans cette analyse (46,4 % de mâles, âge moyen 43,6 ans – de 14 à 95 ans). De bons résultats cliniques et la guérison virologique ont été obtenus dans 973 patients dans un délai de 10 jours (91.7 %). Une charge virale prolongée a été observée chez 47 patients (4,4 %) et associé à une charge virale plus élevée au diagnostic (p < .001) mais la culture virale était négative au jour 10. Tous sauf un, étaient négatifs au PCR au jour 15. Un mauvais résultat clinique (PClinO) a été observé chez 46 patients (4,3 %) et 8 sont morts (0,75 %) (74–95 ans). Tous les décès ont résulté d’une insuffisance respiratoire et non d’une toxicité cardiaque. Cinq patients sont encore hospitalisés (98,7 % des patients étant guéris jusqu’à présent). Le PClinO était associé à l’âge plus avancé (OR 1.11), à la sévérité de la maladie à l’admission (OR 10.05) et à la faible concentration sérique de HCQ. Le PClinO était indépendamment associé à l’utilisation d’agents bêtabloquants sélectifs et de inhibiteurs des récepteurs de l’angiotensine II (p < .05). Un total de 2,3 % des patients ont signalé des effets indésirables bénins (symptômes gastro-intestinaux ou cutanés, maux de tête, insomnie et vision floue transitoire).
Conclusion
L’administration de la combinaison HCQ-AZ avant que des complications de COVID-19 se produisent est sûre et associée à un taux de mortalité très faible chez les patients.
L’IHU a par la suite publié dans le journal New Microbes and New Infections une méta-analyse des études (jusqu’au 27 mai) ayant mesuré l’efficacité de l’hydroxychloroquine dans le traitement de la CoVID-19 (Millon M et al., 6 juin 2020N86). Le résumé se termine par la phrase conclusive :
En conclusion, une méta-analyse des rapports cliniques accessibles au public démontre que les dérivés de la chloroquine sont efficaces pour améliorer les résultats cliniques et virologiques mais, plus importants encore, elle réduit la mortalité d’un facteur 3 chez les patients infectés par COVID-19.
Les conditions de réalisation de cette méta-analyse posent problème à la lecture détaillée de l’article. Jérémy Anso en a résumé huit observations dont je cite les trois premières (11 juin 2020N87) :
- L’étude ne respecte pas les principes de rigueur et d’objectivité des méta-analyses (PRISMA [N88], Cochrane), sans extraction indépendante des données et critères objectifs d’évaluation
- La majorité des études défavorables à l’hydroxychloroquine ont été exclues des analyses sans justification ni critère objectif valide
- La méta-analyse se porte sur 3 études publiées, toutes favorables à l’hydroxychloroquine ; 3 documents internets sans valeur scientifique ; et 8 études non publiées dans un journal scientifique
Autrement dit, en mettant de côté les règles de bonne pratique dans les rapports de revues systématiques ou de méta-analyses, on laisse le champ libre à des biais de confirmationN89 permettant de « prouver » ce que l’équipe de recherche souhaitait confirmer.
Des anomalies ont été relevées au niveau du traitement statistique, entre autres une confusion entre hazard ratioN90 et odds ratioN91 qui sont des résultats de traitement de données radicalement différents. Anso conclut (11 juin 2020N87) :
Nous n’avons aujourd’hui toujours pas d’indice scientifique sérieux et reproduit qui permettrait d’être catégorique et d’exclure le doute concernant l’efficacité de l’hydroxychloroquine, en association ou non avec l’azithromycine (l’antibiotique).
On peut à ce titre être élogieux envers l’équipe d’infectiologie de Marseille du professeur Raoult pour l’énorme production scientifique pendant cette crise, mais également très critique (17 avril 2020N92) sur la qualité de ces travaux qui entretiennent un brouillard médical très problématique.
D’autres méta-analyses, non citées ou exclues de la publication, concluaient à l’absence de preuve d’effet de l’hydroxychloroquine sur la diminution de la charge virale et sur un risque moindre de mortalité ou de nécessité de soins intensifs.
Cette publication a généré un fil de commentaires sur PubPeer (2020N93) qui confirment et complètent les critiques précédentes. Une méta-analyse de l’épidémiologiste Harvey A Risch (27 mai 2020N94) est encore citée comme établissant la preuve de l’efficacité du cocktail hydroxychloroquine + azithromycine, mais elle s’appuie sur les mêmes études peu fiables — voir PubPeer (2020N95). Des critiques ont été publiées auxquelles l’auteur a répondu, voir notamment HA Risch (20 juillet 2020N96) s’adressant à Korman, Peiffer-Smadja et Costagliola.
Fin juin ont été publiés les résultats de l’étude rétrospective portant sur 3737 patients de CoVID-19 pris en charge à l’IHU de Marseille (Lagier JC et al., 25 juin 2020N97), concluant à l’efficacité du traitement hydroxychloroquine + azithromycine. Des erreurs ont été signalées sur PubPeer (2020N98).
Enfin (?), l’équipe marseillaise a publié en 2021 dans Reviews in Cardiovascular Medicine les résultats d’une étude de cohorte de plus de 10 000 patients concluant que l’association hydroxychloroquine + azithromycine en soin précoce réduirait de plus de 80 % la mortalité, par rapport à l’absence de traitement (Millon M et al., 24 septembre 2021N30). Il s’agit d’une étude rétrospective, autrement dit de l’interprétation de corrélations qui peut conduire à des conclusions erronées en raison de biais (négligence de variables cachées). De fait, les auteurs reconnaissent que les groupes ne sont pas comparables :
La principale limite de la présente cohorte est son manque d’évaluation des comorbidités. Les patients ne recevant pas d’HCQ ont tendance à être plus âgés et à avoir plus de comorbidités, et bien que nous ayons pu contrôler l’âge et le sexe, la présente étude n’a pas été ajustée pour d’autres comorbidités clés et peut être biaisée en conséquence.
Une étude similaire couvrant plus de 30 000 patients a été pré-publiée sur MedRxiv par la même équipe (Million M et al., 4 avril 2023N99). Jérémy Anso constate (2023N100) :
On remarque le groupe traité avec l’HCQ + AZT avait :
- Environ 40 % de « jeunes » en plus (de moins de 50 ans)
- Près de 3 fois moins de seniors de plus de 70 ans
- Près de 3 fois moins de personnes nécessitant d’être hospitalisé
Autrement dit : le groupe qui n’a pas bénéficié de l’HCQ et AZT était plus vieux avec une maladie bien plus grave nécessitant des hospitalisations plus fréquentes.

Au chapitre des conflits d’intérêts, P. Gautret, un des co-auteurs d’un des articles (25 juin 2020N97) était associate editor de la revue Travel Medicine and Infectious Disease dans laquelle il a été publié. J. Anso soulignait par ailleurs que le comité éditorial de New Microbes and New Infections comptait cinq chercheurs de l’IHU — sous l’autorité de Didier Raoult — et que le l’éditeur en chef adjoint de la revue, Pierre-Edouard Fournier, était lui-même un des co-auteurs de la publication (11 juin 2020N87). Hervé Maisonneuve (lobbyiste de Pfizer) appelle ce journal le « bulletin paroissial de l’IHU » !
Yves Gringas & Mahdi Khelfaoui (21 juin 2020N101) précisent :
Bien que toutes les publications soient censées être évaluées par des spécialistes indépendants et extérieurs, mais choisis par les responsables de la revue, il demeure que la forte composante locale — soit près de la moitié du total — du comité de direction de la revue, peut contribuer à expliquer la domination des publications très locales dans cette revue dite « internationale ». […] Un bon usage de la bibliométrie nous éclaire en effet de manière unique sur la sociologie des sciences. Elle permet ainsi de suggérer que les journalistes qui couvrent les recherches en santé, et plus largement en sciences, ne devraient pas se contenter de répéter l’expression convenue « paru dans une revue scientifique », mais devraient scruter davantage la nature de la revue qui annonce les résultats qui auront l’honneur de figurer dans les médias de masse. […]
Ils terminent sur une remarque très pertinente sur le « modèle financier » des revues prédatrices (21 juin 2020N101) :
On peut aussi s’interroger sur la pertinence de créer constamment de nouvelles revues scientifiques, alors que les meilleures revues existantes suffisent à faire connaître les résultats les plus robustes, utiles et intéressants d’une discipline. En conservant de hauts standards de sélection, celles-ci contribuent en effet à écarter les études douteuses, car bâclées ou effectuées à la va-vite pour s’assurer une priorité, un renouvellement de poste ou d’octroi de crédits de recherche. En se montrant sélectives, elles contribuent aussi à ralentir le rythme des publications – devenu délirant en cette période de pandémie. On constate cependant que les grands éditeurs de revues ont trouvé le moyen de monétiser des articles refusés par leurs titres les plus sélectifs, en les acceptant dans de nouvelles revues, souvent en « accès libre » et donc payées par les auteurs et leurs laboratoires. Ainsi, les articles refusés par une revue A prestigieuse, mais recyclés dans une revue C moins regardante, tombent encore dans l’escarcelle de l’éditeur, contribuant alors davantage à son profit économique qu’au profit de la science.
La publication d’études solides, randomisées et contrôlées, paraît invalider l’utilisation d’hydroxychloroquine, seule ou en combinaison avec l’azithromycine, pour le traitement de la CoVID-19 à tous les stades de la maladie. Mais la question reste ouverte puisque l’absence de preuve n’est pas la preuve de l’inverse.
Les études sur les traitements de la CoVID-19 sont répertoriées sur un siteN102 dont on ne connaît pas l’origine… Il est plus intéressant de lire les témoignages de responsables d’établissements qui ont suivi (ou adapté) le traitement hydroxychloroquine/azithromycine préconisé par l’IHU de Marseille, comme par exemple l’Hôpital Fann à Dakar. Le Dr Moussa Seydi précisait au printemps 2021 (Cuordifede C, 20 avril 2021N103) :
Nous continuons de l’utiliser. Depuis, et nous avons fait plusieurs analyses intermédiaires qui nous permettent de dire que ce traitement est bénéfique. La dernière que nous avons faite a porté sur pratiquement 1 000 patients. 926 pour être exacte. Dans ce contexte international où les avis et les résultats sur cette association divergent, il est très important pour nous de réaliser ces analyses intermédiaires par rapport à nos méthodes.
Je précise que nous avons choisi d’évaluer le statut clinique des patients au 15e jour, c’est-à-dire après deux semaines d’hospitalisation. Nous avons ensuite comparé le statut clinique des patients qui ont pris l’association hydroxychloroquine/azithromycine et les patients qui n’ont pas pris ce traitement. Nous avons constaté une proportion plus importante de patients qui sont sortis, soit guéris, parmi les patients qui ont pris le traitement.
Nous avons fait ce que l’on appelle une analyse multivariée. Elle est préférable à l’analyse univariée. Je m’explique : si vous faites une analyse univariée en comparant des patients qui ont pris et d’autres qui n’ont pas pris le traitement, il se peut que les patients qui ont pris soient les moins sévèrement touchés. Or, on sait que le traitement fonctionne moins bien, voire pas, chez les patients gravement atteints. Selon comment vous tournez votre étude, vous pouvez dire que le traitement fonctionne très bien (si vous donnez l’association des deux molécules à des patients peu touchés). Ou bien, vous pouvez dire que ça ne marche pas du tout (si vous le donnez à des patients trop sévèrement atteints).
C’est pourquoi, pour éviter ce biais, nous avons choisi l’analyse multivariée qui fait que nous avons dans notre cohorte autant de malades sévères et moins sévères mais aussi des personnes non malades. À travers cette analyse multivariée, le résultat reste constant : l’association de l’hydroxychloroquine et de l’azithromycine pour soigner est bénéfique. […]
Par ailleurs, je voudrais préciser que je ne suis pas en contradiction avec l’OMS. Parce que dans son étude, l’OMS n’a étudié que la prise de l’hydroxychloroquine à une posologie inférieure (dosage et fréquence de prise d’un médicament) à celle que j’utilise. De plus, nous parlons de l’efficacité de l’association azithromycine/hydroxychloroquine, ce que l’OMS n’a jamais étudié. Moi-même, dans mes analyses rétrospectives, je dis que l’utilisation de l’hydroxychloroquine seule, je ne l’ai pas trouvé efficace.
Si l’on s’en tient à la mortalité, la méta-analyse de Thibault Fiolet et collègues (26 août 2020N104) paraît montrer l’absence d’influence des traitements à l’hydroxychloroquine seule sur le taux de mortalité (11932 sujets, risque relatif 0.65 à 1.06 pour un intervalle de confiance de 95 %), et par contre son augmentation significative (1.04 à 1.54) en combinaison avec l’azithromycine (voir commentaire en français, 29 août 2020N105). Cette étude est critiquée du fait qu’en partant de plus de 800 publications sur le sujet les chercheurs n’en ont sélectionné que 21 auxquelles ils ont ajouté en dernière minute 10 prépublications de Medrxiv/Google Scholar (non revues par les pairs), dont une prépublication de l’essai RECOVERYN106 dans lequel l’hydroxychloroquine était administrée à dose toxique (2400 mg). Seules 3 études sélectionnées étaient des essais randomisés contrôlés, mais 2 études chinoises ont été écartées sous prétexte qu’elles ne comptaient aucun décès dans le groupe d’intervention ni dans le groupe témoin…
Les détracteurs de l’utilisation « compassionnelle » de l’hydroxychloroquine dans la première vague de CoVID 19 ont réussi un coup de com’ (voir PubPeer) en publiant un article estimant à 16 990 le nombre de patients décédés « par accident cardiaque » suite à ce traitement (Pradelle A et al., 2024N107). Pour cela, ces chercheurs ont pris en compte deux études dans lesquelles on avait mesuré 11 % de surmortalité après administration d’une dose très supérieure à celle utilisée par l’IHU — autrement dit toxique — sans test cardiologique préalable à des patients sous ventilation mécanique. Ils ont ensuite inventé un taux de malades traités à l’HCQ en extrapolant des données incertaines, et enfin multiplié le pourcentage obtenu par le nombre de victimes de la CoVID dans six pays… Voir l’article de Véronique Baudoux (2024N108) pour une critique détaillée de cette publication qui, après avoir été refusée par cinq journaux scientifiques, a été rétractée par l’éditeur suite au constat de « problèmes majeurs ».
À l’inverse, l’étude observationnelle multicentrique COVID-19 RISK and Treatments (CORIST), portant sur 3451 patients non sélectionnés en Italie du 19 février au 23 mai 2020, a conclu que l’usage d’hydroxychloroquine avait été associé à une diminution de 30 % de la mortalité (25 août 2020N109). Cette corrélation était plus forte chez des patients qui affichaient un taux élevé de protéine C‑réactiveN110 lors de leur admission.
Alors que la chloroquine est efficace pour éviter la prolifération virale sur des cellules Vero du singe africain, elle s’est révélée totalement inefficace pour protéger les cellules pulmonaires humaines (22 juillet 2020N111). À ce sujet, Frédéric Adnet commente : « Autrement dit, le support cellulaire qui rendait crédible l’utilisation de l’hydroxychloroquine est tout simplement faux puisque dans le COVID-19, le rein n’est pas la porte d’entrée du virus mais c’est l’épithélium respiratoire » (18 août 2020N112). Les expérimentations in vitro ont été comparées à l’observation clinique sur des sujets humains. J Anso conclut (30 juillet 2020N113) :
Les derniers essais cliniques chez l’homme et études précliniques chez les macaques ont apporté des preuves très solides, et extrêmement concordantes, de l’absence d’efficacité de l’HCQ, avec ou sans AZT, à n’importe quel stade de la maladie : juste après l’infection, peu après les premiers symptômes, chez des patients légers ou sévères.
Un bilan des controverses opposant les défenseurs du traitement HCQ + AZT + Zinc préconisé par l’IHU de Marseille (et encore prescrit en février 2021) à ceux qui, à tort ou à raison, ont opposé des arguments disqualifiant cet institut et son directeur, permettrait de faire le point sur la relation problématique entre communication « scientifique » et communication « médiatique ». Les vidéos de Zetetix “Affaire Raoult, le bilan” (2020N114, 2021N115) sont un bon point de départ, même si elles accordent peu de place à une discussion des fondements de la « vérité scientifique ». Un an plus tard, on peut lire en prépublication Hydroxychloroquine et Covid-19 : résumé d’un an de controverse (Seitz H, 20 mai 2021N116) — et bien entendu Au-delà de l’affaire de la chloroquine (Raoult D, 2021N29), voir plus bas.
En 2021, des erreurs (duplication et transformations d’images) ont été signalées sur PubPeer au sujet de 22 articles dont Didier Raoult était cosignataire (Bik E, 2 juin 2021N117). Le 29 avril 2021, le Prof. Raoult et le Prof. Chabrière, de l’IHU-Méditerranée, ont porté plainte pour « harcèlement moral aggravé, tentative de chantage et tentative d’extorsion » contre l’auteure de ces remarques, l’administrateur de PubPeer et celui de For Better Science (IHU, 21 juin 2021N118). Le comité d’éthique du CNRS (Comets) a déclaré dans un communiqué, le 7 juin 2021, qu’« en demandant à Didier Raoult et à Éric Chabrière de rendre compte des articles qu’ils ont écrits, Elisabeth Bik et Boris Barbour ne font que leur métier. La plainte déposée par Didier Raoult et Éric Chabrière fait suite à un certain nombre de menaces qu’ils (ou leurs soutiens) ont lancées sur les réseaux sociaux. Ces procédés relèvent de stratégies d’intimidation inadmissibles. » (Nicolas A, 13 juin 2021N119). Pour plus d’infos, écouter la vidéo « Science, Covid et Fraude – Entretien avec Elisabeth BIK » (La Tronche en Biais, 14 juillet 2021N120).
Je crois nécessaire, à ce stade, de prendre connaissance des remarques sur la page Wikipedia d’Elisabeth Bik (suivre ce lien) qui portent sur la neutralité du terme « consultante en intégrité scientifique » qu’elle utilise pour décrire son activité. De 2016 à 2018 elle a travaillé comme directrice scientifique de la société uBiome basée à Kolkata (Calcutta), poussée à la faillite en 2019 après qu’une enquête du FBI ait révélé des pratiques de fraude à l’assurance, recueil de données sans consentement et blanchiment d’argent, bien qu’elle ne soit pas personnellement accusée d’avoir pris part à ces activités .
Des études publiées par l’équipe Didier Raoult, certaines impliquant des enfants, frôleraient, voire franchiraient, les limites de la loi qui encadre les expérimentations sur des êtres humains (Garcia V, 20 juillet 2021N121).
Un article entièrement à charge publié sur Mediapart (Pascariello P, 19 novembre 2021N122) fait état de témoignages (anonymes) de « plusieurs membres de l’IHU dénon[çant] les pressions exercées par Didier Raoult et la falsification de résultats scientifiques pour démontrer l’efficacité de l’hydroxychloroquine ». L’auteure y réitère par ailleurs l’accusation de la conduite illicite d’essais cliniques sur la tuberculose (voir plus bas). Au sujet des essais elle écrit :
La stratégie a été la suivante : pour les patients de Marseille, la valeur seuil du test de détection du virus par PCR a été abaissée à 34 cycles ; par contre pour les patients de Nice, la valeur seuil initiale de 39 cycles a été conservée. Un patient présentant une valeur de 37 cycles était donc déclaré négatif à Marseille (sous hydroxychloroquine) mais positif à Nice (groupe témoin sans hydroxychloroquine). Les deux groupes de patients ont donc été analysés avec des critères différents pour permettre de conclure faussement à l’efficacité de la molécule.
En réalité, les nombres de cycles qui ont permis de déclarer positifs les asymptomatiques du groupe de contrôle de Nice n’ont jamais dépassé 32 en fin d’observation, de sorte qu’on n’aurait pas observé de différence avec des protocoles annonçant un seuil de détection à 34 ou à 39 cycles (Gibertie P, 20 novembre 2011N123). Une méta-analyse sur la cinétique de la charge virale et durée de l’excrétion virale confirmait (Cevik M et al., janvier 2021N124, prépublié en juillet 2020) :
Aucune culture virale réussie n’a été obtenue à partir d’échantillons dont la charge virale était inférieure à 1 × 106 copies par mL dans une étude, des valeurs seuils de détection supérieures à 24 dans une autre étude, ou supérieures à 34 dans d’autres études, la positivité de la culture diminuant avec l’augmentation des valeurs seuils de détection.
Le rapport « Contrôle de l’IHU Méditerranée infection » de l’Inspection générale des affaires sociales (IGAS) et de l’Inspection générale de l’éducation, du sport, et de la recherche (IGéSR) a été rendu public en août 2022N125.
Il faut écouter le début d’un entretien de Didier Raoult (12 janvier 2024N126) où il présente avec clarté son dossier décrivant l’ensemble du suivi des patients soignés à l’IHU Marseille Méditerranée pendant l’épidémie CoVID-19.

Philippe Brouqui et Didier Raoult ont publié, en août 2024, un article intitulé [traduction] Clairance virale du SARS-CoV 2 chez 1276 patients : Facteurs associés et rôle du traitement par Hydroxychloroquine et Azithromycine (Brouqui P & D Raoult, 2024N127). Cette publication a été mise à l’index par l’ANSM, saisi par l’APHM, non pour son contenu, mais parce que les données recueillies auraient dû faire l’objet d’une Recherche Impliquant la Personne Humaine (RIPH) de catégorie 1, nécessitant l’approbation d’un comité de protection des personnes (CPP) ainsi qu’une autorisation préalable de l’ANSM. L’ANSM a donc saisi la justice une deuxième fois en lien avec les activités de Didier Raoult.
⇪ Audi alteram partem

Un juriste, dans ma famille, n’avait de cesse de répéter, quand il me voyait afficher une position trop partiale, qu’un principe fondamental du droit est : « Audi alteram partem », ce qui signifie « écouter l’autre partie ». J’ai retenu ce principe tout au long de mes engagements associatifs, quitte à me faire des ennemis lorsqu’on cherchait à me contraindre à « prendre position » sans avoir étudié le dossier de différents points de vue.
Dans cette « affaire de la chloroquine » on ne peut pas parler d’une « autre partie » mais de multiples acteurs, de sorte qu’il faudra attendre quelques années pour que des historiens sans conflit d’intérêt en produisent une synthèse documentée et utile aux pratiques de médecine et de recherche. Les informations figurant sur cette page sont inévitablement incomplètes et biaisées.
Il se trouve que la « partie Raoult » a publié son point de vue sur « l’affaire de la chloroquine » (Raoult D, octobre 2021N29). La polysémie du mot « affaire » suggère qu’au-delà des questions d’éthique médicale et d’intégrité scientifique, il existe des dimensions juridiques de cette « saga », et notamment les pressions, manipulations, injures et harcèlements qui ont incité l’auteur à recourir aux tribunaux.
Cet ouvrage s’adresse à un lectorat majoritairement profane en matière de recherche scientifique et des pratiques nouvelles de « peer review » ouvert post-publication (Institut Pasteur, 2021N128) adoptées dans le monde entier. L’auteur peut donc se permettre d’écrire au début de l’ouvrage (Raoult D, 2021N29) :
Par ailleurs, un site de délation organisée, appelé PubPeer, et une de ses fournisseuses, le docteur Bik, se sont mis à me harceler. […] Ce site est un site de délation plus ou moins anonyme, et chaque fois qu’une tête dépasse, un ennemi ou quelqu’un qui est payé pour nuire à un scientifique dénonce des fautes, des erreurs ou des fraudes putatives qu’il aurait commises […] Et ensuite, PubPeer communique aux journaux ces prétendues fautes ou fraudes. Madame Bik et monsieur Barbour se sont spécialisés dans ce domaine. En France, on appelle ça des corbeaux ou des charognards, et c’est une réminiscence de ce que les gens ont connu pendant la Seconde Guerre mondiale.
Il se trouve que beaucoup de groupes de journaux ont maintenant une personne spécialisée dans « l’évaluation de l’éthique scientifique ». La plupart du temps, ces gens ne sont pas du tout compétents dans le domaine de l’éthique et des cas où elle doit s’appliquer. Ainsi, dans ma vie, on m’a déjà demandé si on avait fait signer à des chimpanzés un consentement éclairé pour analyser leurs selles, on m’a demandé d’avoir un comité de protection des personnes pour analyser des poux, et on a demandé à mon collègue Michel Drancourt s’il avait eu un consentement éclairé de momies ! En revanche, personne ne s’est préoccupé d’une chose très simple : regarder si tous les gens qui ont publié les articles pour ou contre l’hydroxychloroquine avaient des liens d’intérêt avec le Remdesivir payés par Gilead.
Une note de l’Office français de l’Intégrité Scientifique (OFIS, 27 septembre 2021N129), légitimait ainsi le rôle de PubPeer :
Il n’entre pas dans les prérogatives de l’OFIS de se prononcer sur des cas individuels, puisque le traitement d’allégations particulières de manquements à l’intégrité scientifique relève au premier chef de la responsabilité des opérateurs de recherche concernés. En revanche, cette affaire rend visible de nouveaux enjeux majeurs en matière de bonnes pratiques scientifiques.
Il convient d’abord de redire que la démarche scientifique implique une capacité de discussion critique des résultats, de leur interprétation ainsi que des conditions dans lesquelles ils ont été élaborés. Cette discussion doit être dépassionnée, dépersonnalisée, et documentée par des faits avérés. Auparavant essentiellement réservées aux enceintes académiques, en particulier à l’évaluation par les pairs de manuscrits soumis pour publication, ces discussions prennent aujourd’hui de nouvelles formes. Elles utilisent de nouveaux supports de diffusion et sont susceptibles d’intégrer de nouveaux acteurs, participant ainsi au processus actuel d’ouverture de la science. La production scientifique bénéficie donc d’une diffusion plus rapide et d’espaces de discussion critique supplémentaires : en amont de la publication, par l’accès aux « preprints » sur des serveurs ouverts à tous, et en aval de l’évaluation traditionnelle par les pairs, sur des plateformes de commentaires post- publication, également ouvertes à tous. Il en résulte une évolution vers une transparence et une visibilité accrue dans la sphère publique des processus d’auto-correction de la production scientifique.
Il reste que l’ouvrage Au-delà de l’affaire de la chloroquine aborde des questions bien plus vastes que les conflits personnels qui ont fait la une des médias, en dénonçant notamment les liens d’intérêt entre de nombreux décideurs politiques et l’industrie pharmaceutique, ce qui ne surprendra pas les lecteurs de ce site…
Le 5 novembre 2022, le prof. Didier Raoult a été entendu par la chambre disciplinaire de l’Ordre des médecins de Nouvelle-Aquitaine à Bordeaux, où étaient examinées deux plaintes de ses pairs pour des entorses au code de déontologie — la promotion de l’hydroxychloroquine comme traitement contre le Covid-19 « sans données scientifiques établies » s’apparentant à du « charlatanisme », une minimisation de la gravité de l’épidémie et de l’utilité du port du masque, et d’avoir « manqué à son devoir de confraternité » envers d’autres médecins. « On fait le procès de la réussite » s’est défendu Didier Raoult. Il rappelle les arguments de sa défense, pour ce qui concerne la chloroquine, au début de la vidéo “Kill the winner” (Raoult D, 9 novembre 2021N130). Parmi ces chefs d’accusation, seul le manquement au devoir de confraternité a fait l’objet d’un blâme — voir à ce sujet la conférence de presse de l’IHU (20 avril 2022N131).
Que des individus malveillants cherchent à « se payer » Didier Raoult par toutes sortes de moyens, et pour des raisons qui remontent à plus loin que la « saga de la chloroquine », ne fait aucun doute. On peut en avoir une preuve en écoutant les explications de l’IHU (Brouqui P & Drancourt M, 29 octobre 2021N132) au sujet de l’accusation — lancée sur Mediapart (Pascariello P, 22 octobre 2021N133) et largement relayée par la presse et les médias — d’essais cliniques qui auraient été menés en toute illégalité, en 2017, sur des personnes souffrant de tuberculose. Il s’agissait en réalité du traitement (compassionnel, hors AMM) par clofazimineN134 de patients atteints d’infections multirésistantes pour lesquelles (par définition) aucun traitement n’a été certifié. Cette accusation a été construite sur la base de dossiers médicaux (non anonymisés) volés à l’Assistance Publique Hôpitaux de Marseille (AP-HM), en violation du secret médical (Raoult D, 1er décembre 2021N135). La clofazimine est une molécule ancienne dont le profil de toxicité est parfaitement maîtrisé, dont un avantage serait de réduire la durée de soin, principale cause d’échec des traitements de tuberculose multirésistante. Au total, 113 personnes ont été traitées pour tuberculose (par des médecins de l’Assistance Publique) au pôle Maladies infectieuses et transmissibles de l’IHU entre 2017 et 2021, dont 13 qui présentaient une tuberculose résistante et ont été traitées par l’association de clofazimine et de pyrazinamideN136 — toutes deux recommandées par l’OMS pour les tuberculoses résistantes. Philippe Brouqui a précisé dans un communiqué (28 octobre 2021) :
Par ailleurs, 4 patients ne présentaient pas de bactérie multirésistante, mais présentaient des facteurs de risques importants d’avoir une résistance du fait de l’histoire clinique et de leur statut social. Dans ce groupe de 17 patients, un seul est décédé de cancer terminal. Sur 96 patients traités par des traitements antituberculeux conventionnels ne comprenant pas ces médicaments dans le pôle, il y a eu 13 décès.
Il est exact que des propositions d’essais cliniques sur cette combinaison d’antibiotiques ont été déposées par l’AP-HM à plusieurs reprises, à partir de 2016, mais retirées compte-tenu des réserves émises par l’ANSM. Philippe Brouqui et Michel Drancourt ont commenté en détail (2021N132 13:06) ces refus, qui n’avaient aucune incidence sur la prise en charge de patients pour un parcours de soin dans les locaux de l’IHU (2021N132 16:05). Il est donc inexact d’affirmer que ces patients étaient inclus (à leur insu) dans un « essai clinique » non autorisé. Des plaintes ont été déposées contre l’auteur de l’article et les personnes qui avaient opéré un bris de glace — accès frauduleux aux dossiers médicaux gérés par l’AP-HM (20 avril 2022N131).
Après enquête, l’ANSM avait précisé (19 janvier 2022N137 page 19) :
Les inspecteurs précisent par ailleurs qu’ils n’ont reçu aucune information, alerte ou témoignage, sous quelque forme que ce soit, en amont ou en aval de l’inspection, accréditant la thèse de la mise en œuvre d’une recherche non autorisée portant sur le traitement de la tuberculose.
Dans le même ouvrage (Raoult D, octobre 2021N29 chapitre 2) sont cités de nombreuses péripéties à l’appui de la thèse d’une campagne sournoise de l’industrie pharmaceutique, au-delà des attaques personnelles à l’encontre de Didier Raoult. A cette époque, Gilead cherchait à promouvoir, avec le soutien d’Anthony Fauci, son médicament RemdésivirN16 concurrent de l’HCQ + AZT :
Un peu plus tard, me voilà attaqué, au conseil de l’Ordre, par la Société de pathologie infectieuse de langue française (SPILF) et par un groupe de personnes plus ou moins compétentes : un infectiologue à la retraite, le professeur Stahl qui, lui aussi, a des rapports rémunérés avec l’industrie pharmaceutique, et des gens qui n’ont strictement rien à voir avec les maladies infectieuses mais qui, groupés, nous ont accusés, le professeur Parola, le professeur Brouqui et moi-même, d’être des charlatans. Curieusement, le conseil départemental de l’Ordre a considéré que mes collaborateurs, Philippe Brouqui et Philippe Parola, n’étaient pas des charlatans, mais que moi, je justifiais d’être présenté devant la Cour de discipline de l’Ordre pour charlatanisme !
Ultérieurement, la SPILF, qui est une association et qui est aussi très largement dotée par l’industrie Gilead qui vend du Remdesivir, et son président, le professeur Tattevin (un des collègues les mieux financés par l’industrie), m’ont attaqué de nouveau. […]
Durant tout ce temps, sur la plupart des plateaux télé, un certain nombre de collègues, dont la liste avait des ressemblances avec celle qui est susceptible d’être retrouvée sur Euros For DocsN138 [ou Transparence SantéN139] parmi les plus financés par l’industrie, se répandaient en invectives voire en insultes, sans qu’il y ait la moindre intervention du conseil de l’Ordre pour demander de respecter la confraternité. […]
[…] personne ne s’est préoccupé d’une chose très simple : regarder si tous les gens qui ont publié pour ou contre l’hydroxychloroquine avaient des liens d’intérêts avec le Remdesivir payés par Gilead. Par contre, on est allé chercher (c’est un des reproches qui nous ont été faits par un journal, sur les incitations de PubPeer) si je n’avais pas un conflit d’intérêts en essayant de créer une start-up pour le traitement des poux par ivermectine (projet qui a été abandonné compte tenu du contexte) et pour la publication de la séquence génétique d’identification des poux, qui, elle, n’a rien à voir avec la résistance er le traitement des poux. Autant dire que la compétence scientifique des gens qui posent ce type de questions est pour le moins hasardeuse.
Dans le même ouvrage (Raoult D, octobre 2021N29 chapitre 3) :
Les conflits d’intérêts sont parfois difficiles à identifier quand les financements ont été réalisés d’une manière internationale, évitant les déclarations nationales sur le tableau, ou quand il ne s’agit pas de médecins, comme madame Costagliola, qui a déclaré avoir touché de l’argent de Gilead. Elle a été grand prix de l’INSERM, commentatrice habituelle des médias sur le COVID-19, et signataire de tribunes hostiles [à Didier Raoult, voir par exemple le 14 décembre 2020N140].
De nombreuses enquêtes ont été menées sur le pôle IHU suite aux accusations portées par Mediapart (voir plus haut). Aucune ne concerne le traitement précoce de la CoVID-19 qui fait l’objet de cet article. Une réponse rapide et sans équivoque a été donnée par Didier Raoult au début de sa vidéo Les Divas de la science (Raoult D, 20 mai 2022N141).
Répondant à une étude parue le 2 janvier dans la revue Biomedicine & pharmacotherapy — puis rétractée après avoir fait la une des médias subventionnés — selon laquelle le traitement par hydroxychloroquine aurait causé la mort de près de 17 000 personnes, Didier Raoult a publié sur X (ex-Twitter), le 30 janvier 2024 :
Hydroxychloroquine : distinguez réalité et propagande ! C’est nous les gentils ! C’est simple à voir et à vérifier hors des plateaux télé et des ministères. Tous les livres de médecine et de maladies infectieuses (y compris l’ouvrage de référence des infectiologues français, le PILLY) recommandaient depuis des années l’hydroxychloroquine à 600 mg/j pendant plus d’un an pour 2 maladies bactérienne (la fièvre Q et la maladie de Whipple) que j’avais mis au point. La même prescription était recommandée pour les maladies rhumatismales fréquentes (lupus et polyarthrite rhumatoïde). J’ai traité et publié les dosages et les résultats des milliers de patients traités dans ces conditions, je les ai examinés et traités moi-même, j’ai fait réaliser les dosages dans mon laboratoire, je n’ai jamais eu de complications autres que des intolérances digestives et musculaires. Ceci est connu et disponible.
Personne ne met en cause l’activité inhibitrice de l’hydroxychloroquine sur les premiers variants du Covid, ceci a été publié dans tous les journaux (dont Nature) qui ont rapporté son évaluation. Nous avons, en utilisant les doses connues, (et de nombreuses autres équipes utilisant des doses identiques (voir analyse de plus de 2000 traitements dans http://C19early.org) ont des résultats comparables (baisse de la mortalité de 70 % dans les traitement avant hospitalisation et de 40 % chez les patients hospitalisés). https://sciencedirect.com/science/article/pii/S2052297523001075?via%3Dihub Cette étude porte sur 30000 patients traités au CHU de Marseille, enregistrés dans ce CHU où les tests par PCR ont été réalisés et qui a fourni aux patients l’hydroxychloroquine prescrite par les praticiens du CHU. C’est bien le CHU et c’est lui qui est entièrement juridiquement responsable (l’ IHU n’a pas de lits propres). Ces données ont été vérifiées par un huissier et comparées à la mortalité rapportée par l’INSEE. Nous avons demandé à Mr Crémieux, directeur de l’APHM (du CHU) l’autorisation de publier ces données rétrospectives, ce qui a été accordé et signé.
Ces données, rendues anonymes, ont été déposées dans des banques de données neutres. Nous les avons depuis analysées et ceci justifie un harcèlement des 4 signataires d’une publication qui ne fait qu’analyser des donnés du CHU de Marseille avec son autorisation. https://sciencedirect.com/science/article/pii/S2052297523001075?via%3Dihub Aucune des conclusions de l’enquête à charge de l’IGAS et de l’ANSM (9 personnes en 7 mois en 2022) n’a relevé de problèmes dans ses recommandations. Ainsi, le travail qui irrite tant par sa vérité est de la responsabilité du CHU mais on nous reproche de divulguer ces données ! https://questions.assemblee-nationale.fr/q16/16–13547QE.htm Pour donner du grain à moudre aux théoriciens de la pharmacologie qui ne connaissent rien de la réalité de l’ hydroxychloroquine, nous venons de publier les taux sanguins d’hydroxychloroquine des patients traités pour Covid19 en 2020 avec des doses normales, https://hindawi.com/journals/jcpt/2024/6500340/
En tout, nous aurons dans notre expérience (enregistrée au CHU de Marseille et officielle) fait plus de 10000 dosages d’hydroxychloroquine et publié il y a quelques années la mise au point de techniques nouvelles de dosages (https://sciencedirect.com/science/article/abs/pii/S157002321730329X?via%3Dihub). Nous avons reçu des demandes de dosages de nombreux CHU français et d’hôpitaux étrangers car nous étions la référence mondiale de ces dosages. Nous sommes dans une réalité vérifiée (par huissier), toujours vérifiables nos données sont publiques, nous sommes les sachants ! Pour les risques cardiaques, tous nos malades traités au début ont été vus et validés par le professeur de cardiologie spécialiste en trouble du rythme de Marseille (Pr Deharo) qui a confirmé l’absence de danger de notre traitement et l’a publié. https://mdpi.com/1648–9144/59/5/863. Les études de référence utilisées par l’OMS (Recovery en Angleterre, solidarity pour l’OMS, discovery en France) n’ont pas utilisé les doses recommandées depuis 30 ans mais soit des doses toxiques (pour les anglais, 4 fois la dose), soit des doses insuffisantes (les français 400mg/j), sans avoir dans certains cas (10 % pour les anglais) de PCR disponible pour confirmer le diagnostic, ici on appelle cela « les médecins des poules ». Puis les modélisateurs et les prévisionnistes, souvent pétris de conflits d’intérêts, (rapports financiers avec l’industrie) s’en mêlent. Et, pour empêcher l’accès à une réalité vérifiable, (j’ai demandé au gouvernement depuis un an et demi de vérifier ces données du CHU), on promeut des études virtuelles et fausses et on nous harcèle, nous insulte, les menaces et les sanctions se multiplient sur ceux qui ne cèdent pas mais toujours pas de vrai procès contradictoire.
Nous espérons qu’enfin le droit soit dit et public. Peut-être demain grâce à la loi Darmanin anti complotiste, pourra-t-on nous punir d’avoir (comme nous le faisons depuis le début) de vraies données scientifiques qui contredisent les affirmations approximatives des ministres de passage qui croient avoir la science infuse, n’ayant aucune connaissance du domaine ? La loi punira-t-elle aussi ceux qui ont reconnu s’être trompés (comme le Pr Delfraissy) et véhiculaient les certitudes des politiques, quand nous avions déjà raison en doutant de leur validité ? J’aurai tout vu dans cette crise du pire et du meilleur, mais nous, les gentils, sommes les plus nombreux. Bon courage !
⇪ Et la science dans tout cela ?
Un aspect central de la controverse autour des traitements de la CoVID-19, focalisée sur l’usage de la chloroquine — plus tard de l’ivermectine — est l’importance accordée aux essais cliniques randomisés contrôlésN142 et à leur capacité à trancher le débat sur une base réellement scientifique. Outre qu’il paraît très difficile, sous le regard des comités d’éthiques, d’imaginer un protocole d’essai contre placebo pour une maladie infectieuse avec un médicament auquel on attribue des effets secondaires potentiellement irréversibles, cette approche mérite en soi discussion.
Il est gênant de confondre — comme le fait Étienne Klein (2 juillet 2020N143) — la nécessité de travaux en équipe et de liens sans frontières entre équipes scientifiques, avec le statut « consensuel » de leurs conclusions. Le consensus n’est nécessaire que lorsqu’on doit prendre des décisions, élaborer un protocole répondant à une situation d’urgence sans avoir les réponses précises à toutes les questions. Klein devrait savoir qu’il n’existe pas de consensus sur la théorie de la relativité ni la mécanique quantique…
Toutefois, dans le domaine du vivant, les preuves sont extrêmement difficiles à établir, surtout lorsque des résultats partiels sont contredits par des études en lien d’intérêt avec des entreprises profitables — comme ce fut le cas pour les dangers du tabac et, plus récemment, de la consommation abusive de sucre. Dénoncer les liens d’intérêt est certes nécessaire pour l’approche de la vérité, mais cela ne permet pas pour autant de mieux répondre aux questions.

Un plaidoyer bien plus intéressant pour la « reproductibilité de la recherche » a été présenté — précisément à l’IHU de Marseille à l’occasion de son Conseil Scientifique — dans lequel les causes des biais méthodologiques, mauvaises pratiques et influences diverses ont été analysées et quantifiées (Ioannidis JPA, 17 novembre 2021N144). Par une ironie du sort, JPA Ioannidis est le coauteur d’une méta-analyse sur le traitement de la CoVID-19 qui concluait (15 avril 2021N145) :
Le traitement par HCQ pour la COVID-19 a été associé à une mortalité accrue, et il n’y a pas eu de bénéfice de la CQ selon les données d’essais randomisés actuellement disponibles. Les professionnels de la santé du monde entier sont encouragés à informer les patients de ces données. […]
Soixante-trois essais étaient potentiellement éligibles. Nous avons inclus 14 essais non publiés (1308 patients) et 14 publications/prépublications (9011 patients). Les résultats pour l’hydroxychloroquine sont dominés par RECOVERY et WHO SOLIDARITY, deux essais très pragmatiques qui ont utilisé des doses relativement élevées et ont inclus 4716 et 1853 patients, respectivement (67 % de la taille totale de l’échantillon).
Les études observationnelles ou interventionnelles destinées à mesurer l’efficacité et la sécurité du traitement hydroxychloroquine + azithromycine utilisaient le nombre de décès comme variable de sortie : cette variable binaire est irréfutable et elle a le mérite d’afficher un résultat accessible aux non-initiés. Or il est apparu assez vite que la létalité de la CoVID-19 était bien inférieure à celle estimée en début d’épidémie. Avec un taux moyen de 0.3 % on aurait 1 décès pour 300 malades dans le groupe placebo. Pour afficher une différence significative il faudrait environ 50 décès, autrement dit 50 x 300 = 15 000 malades. Les essais incluant des patients en France étaient loin d’inclure le nombre de patients permettant d’atteindre un résultat significatif, en raison notamment de l’arrêt du bras « hydroxychloroquine » suite au scandale du Lancetgate ; de plus, ils ne testaient pas la bithérapie HCQ + AZT et ne prenaient pas en charge les patients au stade précoce (Brouqui P, 3 juin 2021N31).
Un essai clinique randomisé aurait comporté quatre bras : HCQ seule, AZT seule, HCQ + AZT, et placebo, ce qui impliquait de recruter 60 000 patients selon les critères d’admission de l’IHU. Si l’on inclut l’administration de zinc, ajoutée plus tard au protocole de l’IHU, la combinatoire (HCQ, AZT, ZN, HCQ + Zn, HCQ + AZT + Zn etc.) induirait un nombre bien plus élevé. Le coût de l’essai se chiffrerait donc en million d’euros, sans oublier la mobilisation nécessaire en personnel, matériel et locaux… Il est donc ridicule de claironner que l’équipe du Dr Raoult aurait dû mener cet essai avant même de soigner toute personne testée positive au SARS-CoV‑2.
Le statisticien Marc Rameaux a rappelé d’autres limites des essais randomisés contrôlés dans le cadre du débat sur l’hydroxychloroquine (21 avril 2020N146). Pour lui, opposer l’essai randomisé contrôlé à l’étude observationnelle et au raisonnement causal est « une polémique artificielle et bien peu scientifique » :
[…] une étude randomisée nécessite de s’y reprendre à plusieurs fois, de faire varier les sous-groupes et les stratifications. Pour ces étapes, le statisticien réintroduit des a priori, les teste à nouveau par des RCT [essais randomisés contrôlés] plus fins, revient ensuite à des raisonnements de causalité ou des observations pour les interpréter, et ainsi de suite.
En statistique, il existe toujours un postulat non statistique sur les variables explicatives. La rigueur du calcul des probabilités ne doit pas aveugler : le calcul porte sur un champ de variables et de biais identifiés a priori. Tout échantillonnage porte avec lui un modèle sous-jacent, c’est-à-dire une relation entre des variables explicatives et une variable expliquée : le tirage aléatoire ne nous fait pas atteindre l’objectivité divine ou « les faits », il n’est qu’une mise à l’épreuve efficace de nos hypothèses et comporte des hypothèses a priori implicites dès que l’on sort de la population de référence ayant servi au tirage.
La critique d’une méthodologie n’est pas le signe ni l’aboutissement d’une défiance de la science médicale — le grain à moudre des théories de complot. Bien au contraire, elle rappelle les conditions de recevabilité des résultats d’un test clinique, tout en dénonçant les conflits d’intérêts de tests conduits par les laboratoires aux seules fins de promouvoir un produit. Jon Jureidini et Leemon B. McHenry ont écrit dans le BMJ (2022N147) :
La philosophie du rationalisme critique, défendue par le philosophe Karl Popper, est célèbre pour l’intégrité de la science et son rôle dans une société ouverte et démocratique. Une science véritablement intègre serait une science dans laquelle les praticiens veilleraient à ne pas s’accrocher à des hypothèses chères et à prendre au sérieux les résultats des expériences les plus rigoureuses. Cet idéal est toutefois menacé par les entreprises, dans lesquelles les intérêts financiers l’emportent sur le bien commun. La médecine est largement dominée par un petit nombre de très grandes entreprises pharmaceutiques qui se disputent les parts de marché, mais qui sont effectivement unies dans leurs efforts pour étendre ce marché. La stimulation à court terme de la recherche biomédicale due à la privatisation a été célébrée par les champions du marché libre, mais les conséquences involontaires à long terme pour la médecine ont été graves. Le progrès scientifique est entravé par la propriété des données et des connaissances, car l’industrie supprime les résultats négatifs des essais, ne signale pas les événements indésirables et ne partage pas les données brutes avec la communauté des chercheurs universitaires. Des patients meurent à cause de l’impact négatif des intérêts commerciaux sur le programme de recherche, les universités et les organismes de réglementation.
Dans un commentaire de la rediffusion de son ouvrage Alertes grippales – comprendre et choisir, Marc Girard écrivait (mai 2020N148) :
La lecture scientifique, c’est comprendre que la recherche clinique en général, et l’évaluation des médicaments en particulier, n’ont rien (ou pas grand-chose) à voir avec le travail dit classiquement « scientifique », centré sur une épistémologie tirée des sciences physiques ou, à la rigueur, de la biologie. Rien à voir, donc, avec les références intellectuelles de tous « les sages et les savants » qui se prévalent bruyamment d’une agrégation […], d’un doctorat d’État ou de quelque autre affiliation censément prestigieuse (CNRS, INSERM…), mais peu pertinente pour l’espèce.
Didier Raoult déclarait dans une tribune le 2 avril : « Le premier devoir du médecin est le soin, et non l’expérimentation » (2 avril 2020N149) :
Dans ma propre expérience, j’ai déjà mis au point dix traitements différents, dont la plupart se retrouvent dans tous les livres de médecine rapportant les maladies sur lesquelles j’ai travaillé, sans jamais avoir fait d’essais randomisés. Les éléments, qui amènent, généralement, à la découverte des traitements, sont : l’observation anecdotique et les observations de séries correctement analysées.
Toutefois, en déclarant à l’Assemblée nationale que de petites études aux résultats « statistiquement significatifs » ont une très grande valeur sur le plan clinique, et qu’à son avis « tout essai qui comporte plus de 1000 personnes est un essai qui cherche à démontrer quelque chose qui n’existe pas », Raoult s’attire les foudres de tout lecteur ayant un minimum de formation scientifique. Florian Gouthière cite à ce sujet le biostatisticien Stéphane Morisset (28 juin 2020N150) :
En menant une étude sur peu de personnes, Didier Raoult parie sur un effet fort des traitements testés, alors qu’on était déjà en droit de s’interroger sur l’existence d’un quelconque effet. […] Pour répondre à cette question, le seul critère de la significativité statistique ne suffit pas.
Plus tard, Didier Raoult a tenté d’expliquer la démarche épistémologique qui sous-tend son travail scientifique en s’appuyant sur les écrits de philosophes des sciences. Pour lui, aucune théorie scientifique ne doit précéder l’observation attentive des faits, et le scientifique engagé dans cette observation devrait faire abstraction de ses suppositions et de ses préjugés. Dans un article lumineux, Florian Cova met en regard les écrits et déclarations de Raoult avec les enseignements dont il dit s’inspirer (20 août 2020N151) :
[…] la conception inductiviste de la méthode scientifique [selon Francis BaconN152] « arrange bien » Raoult : elle lui permet à la fois d’expliquer pourquoi il est meilleur que la plupart des autres scientifiques (aveuglés par l’idole du « pourquoi ») tout en répondant aux critiques qui lui sont faites.
Problème : si on met de côté Francis Bacon, la plupart des philosophes des sciences sur lesquels Didier Raoult s’appuie dans ses conférences et dans ses cours (Popper, Kuhn, Feyerabend) sont précisément connus pour avoir rejeté cet inductivisme naïf et montré pourquoi il était intenable et ne correspondait pas à la façon dont la science progresse (si on se penche un tant soit peu sur l’histoire des sciences). Comment Didier Raoult se sort-il de cette contradiction ? Simplement en travestissant et en déformant complètement les pensées de ces philosophes, en les tordant de façon à ce qu’elles contribuent à glorifier l’auguste de Didier Raoult et à justifier son rapport très « libéral » à la méthode scientifique. Comme on le verra, il y a aussi de fortes chances pour que ce processus soit dû en partie au fait que Didier Raoult ne comprend pas ce qu’il prétend avoir lu. Mais, dans tous les cas, il est frappant que l’interprétation qu’il en fait est systématiquement celle qui lui permet de se peindre dans une lumière favorable. […]
Ne vous laissez donc pas piéger : Raoult n’est pas un humaniste, pas plus qu’il n’est philosophe. Tout au contraire, il fait partie de ces gens qui ne prennent pas les humanités au sérieux et n’y voient qu’un vague « supplément d’âme » qui leur servent surtout à paraître intelligent dans les cocktails mondains ou à impressionner un public pas assez informé pour détecter la supercherie. Son attitude contribue en fait à dévaluer la philosophie en la réduisant à un vague réservoir d’idées où l’on irait piocher ce qui nous arrange, là où elle a pour vocation d’être avant tout un apprentissage de la pensée critique et rigoureuse.
De son côté, Claude Rochet remet en perspective la médecine fondée sur les preuves (EBMN153) au cœur de la pratique médicale (29 mars 2020N154) :
J’ai eu de l’attirance au début pour cette approche née en 1980. Elle combinait l’approche théorique par consultation des données de la recherche, l’expérience empirique du praticien (par l’archivage systématique des compte-rendus d’intervention) et des données de contexte qui sont celles du patient. J’ai utilisé cette approche dans la conception des systèmes d’information où il s’agit de contrebalancer la science toute puissante des vendeurs de technologies par l’expérience empirique de l’utilisateur et les variables de contexte d’une organisation.
Le problème est que seule est restée la partie théorique. Et la traduction en français de “evidence” par « preuve » est trompeuse : evidence a, en anglais, un sens beaucoup plus large que preuves (qui a en français un sens d’irréfutabilité) et intègre l’ensemble des faits. L’EBM est de fait devenu l’outil du scientisme pour satisfaire aux prétentions scientifiques de l’idéologie dominante.
Il s’agit donc moins pour lui d’une critique de l’EBMN153 que celle d’une dérive de l’EBM consistant à exclure de la prise de décision l’avis du patient et l’expérience clinique de son médecin, pour ne tenir compte que des « preuves scientifiques ». C’est exactement ce qui oppose aujourd’hui les artisans de la stratégie mise en œuvre par l’IHU (Marseille) à leurs détracteurs.
Claude Racinet le 22/09/2005 à la HAS
Dans sa présentation Comment l’EBM peut participer à la démarche qualité (22/09/2005) à la Haute autorité de santé, Claude Racinet rappelait sa définition énoncée par Sackett DL et al. (2000N155) : « Intégration des meilleures données de la recherche à la compétence clinique du soignant et aux valeurs du patient ». Il était question d’obstétrique à cette époque, précisément la tension entre les demandes des parturientes, l’expérience des médecins et sages-femmes, les circonstances cliniques et les protocoles dictés par les données de la recherche. Cette définition était illustrée par le schéma ci-contre, dont C. Rochet a reproduit sans la commenter une version simplifiée (29 mars 2020N154).
La compétence clinique occupe dans ce processus une place qui ne se superpose pas aux données de la recherche. Elle intègre une partie des préférences et du comportement du patient que Racinet décrivait ainsi :
- La personnalité, l’histoire personnelle et familiale
- Les représentations de la santé et de la maladie
- Les valeurs socio-culturelles
- L’information médicale médiatisée
- L’opinion du patient

Devant le palais princier de Monaco
C’est cette vision fondatrice de la médecine fondée sur les faits (EBMN153) qu’il faudrait réhabiliter plutôt que d’opposer de façon binaire les approches « scientifiques » et « empiriques ». Marc Rameaux ajoute (21 avril 2020N146) :
Si l’on poussait à sa limite la croyance absolue en l’EBM, il n’y aurait plus besoin de médecins ou d’experts dans aucune discipline, seulement de statisticiens appliquant mécaniquement un calcul de probabilités. Egalement, toute parole aurait le même poids, quelles que soient les années d’études faites dans une spécialité : la démocratisation du savoir trouve sa limite dans le mérite à avoir accompli des études. Sans avoir nullement recours aux RCT, des générations de médecins et biologistes n’ont cessé d’échanger et de recouper leurs résultats par des expériences croisées. […]
Les personnes qui divinisent les tirages aléatoires et les RCT [essais randomisés contrôlés] n’en ont compris le sens que très superficiellement. Elles ont généralement appris la statistique comme une technique formelle, qu’elles peuvent appliquer très rigoureusement dans leur domaine, mais sans en connaître les limites. Bradford Hill est issu du même creuset intellectuel que Pearson et Fisher. Ces pères fondateurs de la statistique moderne connaissaient très bien l’impossibilité d’un tirage aléatoire neutre et les questions épistémologiques sur les rapports entre causalité, corrélation et hasard que la statistique pouvait poser. Opposer l’analyse par tirage aléatoire et le raisonnement causal ou observationnel était pour eux un non-sens : ils ont forgé des outils rigoureux aussi bien pour l’un que pour l’autre.
Les inconditionnels de « la Science » sont prompts à rappeler, en épilogue de la saga sur la chloroquine, que la médecine fondée sur les faits (EBM) devrait rester la pierre de touche pour la validation d’un traitement médical et le passage obligatoire pour son autorisation de mise sur le marché. Arnaud Fontanet l’a rappelé à la fin d’un entretien radiophonique (4 juin 2020N156). J’ose donc croire que la diffusion de vaccins, comme ceux contre la CoVID-19 (voir article) ou la grippe, a toujours été précédée d’essais cliniques randomisés contrôlés en double aveugle permettant une évaluation claire du rapport bénéfice sur risque…
⇪ ▷ Liens
🔵 Notes pour la version papier :
- Les identifiants de liens permettent d’atteindre facilement les pages web auxquelles ils font référence.
- Pour visiter « 0bim », entrer dans un navigateur l’adresse « https://leti.lt/0bim ».
- On peut aussi consulter le serveur de liens https://leti.lt/liens et la liste des pages cibles https://leti.lt/liste.
- N1 · e3c7 · Vidéo “IHU Méditerranée Infection”
- N2 · 2if1 · Institut hospitalo-universitaire (IHU) Méditerranée Infection
- N3 · jx0d · Hydroxychloroquine – Wikipedia
- N4 · l04l · Azithromycine – Wikipedia
- N5 · a5ah · New insights on the antiviral effects of chloroquine against coronavirus : what to expect for COVID-19 ? – Devaux CA, Rolain JM, Colson P, Raoult D (11 mars 2020)
- N6 · lm2j · Hydroxychloroquine and azithromycin as a treatment of COVID-19 : results of an open-label non-randomized clinical trial – Philippe Gautret et al. (17 mars puis juillet 2020) – Rétracté
- N7 · h46i · PubPeer – commentaires sur Gautret et al., juillet 2020
- N8 · syo9 · Covid19 & chloroquine : à propos d’une étude très fragile, et d’un dangereux emballement médiatique et politique – Florian Gouthière (22 mars 2020)
- N9 · rtt5 · Blik, E (24 mars 2020). Thoughts on the Gautret et al. paper about Hydroxychloroquine and Azithromycin treatment of COVID-19 infections. Site “Science Integrity Digest”
- N10 · n7em · COVID-19 : STROBE et CONSORT sont des lignes directrices inconnues à l’IHU de Marseille – Hervé Maisonneuve (23 avril 2020)
- N11 · kxqn · Elsevier investigating hydroxychloroquine-COVID-19 paper – A Marcus (12 avril 2020)
- N12 · kmsp · Chloroquine genius Didier Raoult to save the world from COVID-19 – Leonid Schneider (26 mars 2020)
- N13 · z3pp · France’s Ugly Brown Derriere – Leonid Schneider (3 février 2021)
- N14 · tbg1 · Clinical and microbiological effect of a combination of hydroxychloroquine and azithromycin in 80 COVID-19 patients with at least a six-day follow up : an observational study – Gautret P et al. (27 mars 2020 PDF)
- N15 · mj0i · Covid et mensonge d’état en France – JD Michel (26 mars)
- N16 · jg4z · Remdésivir – Wikipedia
- N17 · eyw2 · Covid-19 : un second scandale de la Chloroquine – G Maudrux (23 mars 2020)
- N18 · 9xjx · Oseltamivir (Tamiflu) – Wikipedia
- N19 · ulow · Tamiflu : appel à l’éthique – René Girard (2009)
- N20 · qeun · Tamiflu campaign – BMJ
- N21 · rz0k · Protocole thérapeutique pour la prise en charge ambulatoire du CoVID-19 à l’IHU Méditerranée Infection (PDF)
- N22 · ik0i · Epidémie à coronavirus Covid-19, protocole de traitement – Philippe Brouqui et al. (22 mars 2020)
- N23 · dcuo · Une partie de l’Afrique mise sur la chloroquine contre le Covid-2019 – R El Azzouzi (30 mars 2020)
- N24 · 6n9c · Un médecin américain aurait traité avec succès plus de 500 patients avec l’hydroxychloroquine – Caducee.net (26 mars 2020)
- N25 · lcv3 · Dr. Vladimir Zelenko has now treated over 1,450 coronavirus patients (2 deaths) using hydroxychloroquine with 99.99 % success rate – N Louise (21 avril 2020)
- N26 · x5c4 · Zelenko and Raoult fall in each other’s arms – L Schneider (29 octobre 2020)
- N27 · c3pt · Vidéo “4000 patients traités VS Big Data : qui croire ?” – D Raoult (25 mai 2020)
- N28 · jjt4 · Hydroxychloroquine and azithromycin plus zinc vs hydroxychloroquine and azithromycin alone : outcomes in hospitalized COVID-19 patients – Carlucci P et al. (8 mars 2020)
- N29 · il8g · Didier Raoult, 2021. Ouvrage “Au-delà de l’affaire de la chloroquine”
- N30 · afr7 · Early combination therapy with hydroxychloroquine and azithromycin reduces mortality in 10,429 COVID-19 outpatients
- N31 · tx8m · Vidéo “Pourquoi la France n’a pas voulu tester le traitement HCQ+AZ ?” – IHU Marseille
- N32 · h8et · Brouqui, P et al. (2023). Outcomes after early treatment with hydroxychloroquine and azithromycin : An analysis of a database of 30,423 COVID-19 patients. New Microbes and New Infections 55 : 101188.
- N33 · e6r1 · Vidéo “Bilan lors du Conseil d’Administration du 23 novembre 2021” – Didier Raoult
- N34 · qi3x · Lancement de l’essai clinique européen Discovery contre le Covid-19 – INSERM (22 mars)
- N35 · s8xe · Discovery (essai clinique) – Wikipedia
- N36 · k7gf · UN health chief announces global ‘solidarity trial’ to jumpstart search for COVID-19 treatment (18 mars 2020)
- N37 · oi79 · Clapin, A (2018). Enquêtes médicales & évaluation des médicaments : de l’erreur involontaire à l’art de la fraude. Éditions Désiris. ➡ Existe aussi en version Kindle sur Amazon.
- N38 · qcj7 · Vidéo “Pr Raoult – “Ce n’est pas parce que c’est la loi que ça représente une réalité scientifique !””
- N39 · cjte · Covid-19 : À propos de la chloroquine et de l’inimaginable pénurie des masques en France – P Gorny (29 mars 2020)
- N40 · zaix · Coronavirus : l’essai Discovery est-il un fiasco ? – L Ballongue (13 mai 2020)
- N41 · tbdo · Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019-nCoV) in vitro – Wang et al. (4 février 2020)
- N42 · og24 · Breakthrough : Chloroquine phosphate has shown apparent efficacy in treatment of COVID-19 associated pneumonia in clinical studies – Gao, Tiang, Yang (19 février 2020)
- N43 · a1tb · Efficacy of hydroxychloroquine in patients with COVID-19 : results of a randomized clinical trial – Z Chen et al. (30 mars 2020)
- N44 · cgut · A pilot study of hydroxychloroquine in treatment of patients with moderate COVID-19 – Chen et al. (26 février 2020)
- N45 · yps3 · Aminoquinolines Against Coronavirus Disease 2019 (COVID-19): Chloroquine or Hydroxychloroquine – Z Sahraei et al. (17 mars 2020)
- N46 · r30p · COVID-19 : a recommendation to examine the effect of hydroxychloroquine in preventing infection and progression – Zhou D et al. (20 mars 2020)
- N47 · l1n3 · Aucune efficacité de la Chloroquine contre le Covid19 d’après un nouvel essai chinois – O Berruyer (26 mars 2020)
- N48 · sd9q · Christian Perronne : « Les tirs de barrage reçus par Didier Raoult sont aussi liés à des querelles d’égos » (2 avril 2020)
- N49 · y17p · Vidéo “Conférence du Professeur Perronne au Parlement européen de Strasbourg”
- N50 · vp1j · Laurent Alexandre – Wikipedia
- N51 · 9yw6 · Lyon : Wauquiez veut sauver Famar, seul fabricant de chloroquine en France – J Boche (25 mars 2020)
- N52 · hanu · Coronavirus : Sanofi prêt à offrir son antipaludique si les essais cliniques sont confirmés – E Moreira (18 mars 2020)
- N53 · 3lk3 · Hydroxychloroquine et Covid-19 : un essai randomisé chinois négatif – P Tellier (26 mars 2020)
- N54 · csqo · Hydroxychloroquine : une étude française de grande ampleur coordonnée par le CHU d’Angers – A Laroche (1er avril 2020)
- N55 · 27i8 · Hydroxychloroquine application is associated with a decreased mortality in critically ill patients with COVID-19 – B Yu et al. (1er mai 2020)
- N56 · a9uz · Hydroxychloroquine et Covid-19 : l’étude qui change la donne ? – Jérémy Anso (6 mai 2020)
- N57 · kvuf · Association of Treatment With Hydroxychloroquine or Azithromycin With In-Hospital Mortality in Patients With COVID-19 in New York State – Rosenberg ES et al. (11 mai 2020)
- N58 · gkca · Syndrome du QT long – Wikipedia
- N59 · 16e4 · Coronavirus : en Suède, les hôpitaux ont prescrit de l’hydroxychloroquine avant de rapidement s’arrêter – AF Hivert (9 avril 2020)
- N60 · 2mz6 · Covid-19 : il peut provoquer la mort par arrêt cardiaque sans détresse respiratoire – S Girardot (8 avril 2020)
- N61 · a5va · Hydroxychloroquine or chloroquine with or without a macrolide for treatment of COVID-19 : a multinational registry analysis – MR Mehra et al. (22 mai 2020)
- N62 · gh44 · Macrolide – Wikipedia
- N63 · b4to · Propensity score matching – Wikipedia
- N64 · 7f6i · Variable confondante – Wikipedia
- N65 · r226 · Mandeep Mehra, l’hydroxychloroquine pas efficace pour des patients hospitalisés mais… – Interview de M Mehra (23 mai 2020)
- N66 · a38l · Hydroxychloroquine. Quand on veut tuer son chien… – Bribes d’Info (26 mai 2020)
- N67 · qlr0 · Observational Study of Hydroxychloroquine in Hospitalized Patients with Covid-19 – J Geleris et al. (7 mai 2020)
- N68 · axd7 · Étude randomisée en double aveugle – Wikipedia
- N69 · dkh6 · LANCET : publication Mehra et al. sur l’hydroxychloroquine. Chercher l’erreur ! Les erreurs ! – Collectif « Laissons les médecins prescrire » (23 mai 2020)
- N70 · jy1f · Hydroxychloroquine : autopsie d’une désinformation généralisée – J Anso (29 mai 2020)
- N71 · e5rq · Comparative Pharmacodynamic Analysis of Q‑T Interval Prolongation Induced by the Macrolides Clarithromycin, Roxithromycin, and Azithromycin in Rats
- N72 · iin1 · Safety of hydroxychloroquine, alone and in combination with azithromycin, in light of rapid wide-spread use for COVID-19 : a multinational, network cohort and self-controlled case series study – JCE Lane et al. (10 avril 2020)
- N73 · ok66 · « Fin de partie » pour l’hydroxychloroquine ? Une escroquerie intellectuelle – L Mucchielli (26 mai 2020)
- N74 · yiw7 · Questions raised over hydroxychloroquine study which caused WHO to halt trials for Covid-19 – M Davey (27 mai 2020)
- N75 · s3rb · Corrections de l’article “Hydroxychloroquine or chloroquine with or without a macrolide for treatment of COVID-19” – MR Mehra et al. (30 mai 2020)
- N76 · cit4 · Cardiovascular Disease, Drug Therapy, and Mortality in Covid-19 – MR Mehra et al. (1er mai 2020)
- N77 · mz6q · Expression of Concern : Mehra MR et al. Cardiovascular Disease, Drug Therapy, and Mortality in Covid-19 – E Rubin (2 juin 2020)
- N78 · nsh7 · Expression of concern : Hydroxychloroquine or chloroquine with or without a macrolide for treatment of COVID-19 : a multinational registry analysis – Lancet editors (3 juin 2020)
- N79 · j5co · PubPeer : critique de l’étude de Mehra et al., The Lancet doi : 10.1016/s0140-6736(20)31180–6 (22 mai 2020)
- N80 · pzv1 · An open letter to Mehra et al and The Lancet – J Watson et al. (28 mai 2020)
- N81 · i208 · Data from Mehra et al. (2020–05-29), “Hydroxychloroquine or chloroquine with or without a macrolide for treatment of COVID-19 : a multinational registry analysis” – TA Munro (2 juin 2020)
- N82 · ab7f · A Randomized Trial of Hydroxychloroquine as Postexposure Prophylaxis for Covid-19 – Boulware DL et al. (3 juin 2020)
- N83 · zl98 · Horton, R (2015). Off-line : What is medicine’s 5 sigma ? The Lancet, 385 : 1380.
- N84 · d7u0 · Vidéo “Big Pharma : Interview with ex-editor-in-chief of NEJM, Marcia Angell” (2 juin 2020)
- N85 · rl33 · Early treatment of COVID-19 patients with hydroxychloroquine and azithromycin : A retrospective analysis of 1061 cases in Marseille, France – M Million et al. (5 mai 2020)
- N86 · v1u1 · Clinical Efficacy of Chloroquine derivatives in COVID-19 Infection : Comparative meta-analysis between the Big data and the real world – Millon M et al. (6 juin 2020)
- N87 · x3g6 · Une récente méta-analyse favorable à la chloroquine sonne-t-elle la fin de partie ? – J Anso (11 juin 2020)
- N88 · y2ci · Articles préférés d’information pour les examens systématiques et méta-analyses
- N89 · 1oqd · Biais de confirmation – Wikipedia
- N90 · iba6 · Hazard ratio – Wikipedia
- N91 · l0ax · Odds ratio – Wikipedia
- N92 · mz1t · Professeur Raoult : les raisons de la méfiance – J Anso (17 avril 2020)
- N93 · ec36 · PUBPEER analysis of “Clinical Efficacy of Chloroquine derivatives in COVID-19 Infection : Comparative meta-analysis between the Big data and the real world”
- N94 · p194 · Early Outpatient Treatment of Symptomatic, High-Risk Coronavirus Disease 2019 Patients That Should Be Ramped Up Immediately as Key to the Pandemic Crisis – HA Risch (27 mai 2020)
- N95 · qt9c · PubPeer – commentaires sur Risch, mai 2020
- N96 · t4wf · Response to : “Early Outpatient Treatment of Symptomatic, High-Risk Covid-19 Patients” and “Re : Early Outpatient Treatment of Symptomatic, High-Risk Covid-19 Patients that Should be Ramped-Up Immediately as Key to the Pandemic Crisis” – HA Risch (20 juillet 2020)
- N97 · g4u2 · Outcomes of 3,737 COVID-19 patients treated with hydroxychloroquine/azithromycin and other regimens in Marseille, France : A retrospective analysis – JC Lagier (25 juin 2020)
- N98 · iu22 · Outcomes of 3,737 COVID-19 patients treated with hydroxychloroquine/azithromycin and other regimens in Marseille, France – PubPeer comments
- N99 · h4kd · Early Treatment with Hydroxychloroquine and Azithromycin : A ‘Real-Life’ Monocentric Retrospective Cohort Study of 30,423 COVID-19 Patients
- N100 · w4ys · Comment Didier Raoult a torpillé l’ivermectine
- N101 · ub62 · Être juge et partie, ou comment contrôler une revue scientifique – Y Gringas & M Khelfaoui (21 juin 2020)
- N102 · ukj9 · Liste de publications sur les traitements de la CoVID-19
- N103 · pn46 · Au Sénégal, un traitement avec de l’hydroxychloroquine : “On ne suit pas aveuglément l’OMS”
- N104 · vtq7 · Effect of hydroxychloroquine with or without azithromycin on the mortality of COVID-19 patients : a systematic review and meta-analysis – T Fiolet et al. (26 août 2020)
- N105 · bu5k · Que vaut la nouvelle méta-analyse sur l’inefficacité de l’hydroxychloroquine contre le coronavirus ? – B Zagdoun (29 août 2020)
- N106 · y8eb · Essai RECOVERY
- N107 · vi9b · Pradelle, A et al. (2024). Deaths induced by compassionate use of hydroxychloroquine during the first COVID-19 wave : an estimate. Biomedicine & Pharmacotherapy 171 : 116055.
- N108 · fdi8 · Baudoux, V (2024). On veut nous refaire le coup de l’hydroxychloroquine qui tue, mais en pire. Site de l’AIMSIB.
- N109 · xh1z · Use of hydroxychloroquine in hospitalised COVID-19 patients is associated with reduced mortality : Findings from the observational multicentre Italian CORIST study – CORIST (25 août 2020)
- N110 · c9jw · Protéine C réactive – CRP – Wikipedia
- N111 · z59k · Hydroxychloroquine use against SARS-CoV‑2 infection in non-human primates – P Maisonnasse et al. (22 juillet 2020)
- N112 · ic5o · News Letter 15 – F Adnet (18 août 2020)
- N113 · fj0j · Fin de Partie pour la Chloroquine – J Anso (30 juillet 2020)
- N114 · qed0 · Vidéo “Affaire Raoult, le bilan (1)” – Zetetix (30 décembre 2020)
- N115 · r68o · Vidéo “Affaire Raoult, le bilan (2)” – Zetetix (23 février 2021)
- N116 · ig32 · Hydroxychloroquine et Covid-19 : résumé d’un an de controverse – H Seitz (20 mai 2021)
- N117 · he32 · Concerns about Marseille’s IHUMI/AMU papers – Part 1
- N118 · g67o · Harcèlement de Mme Elisabeth Bik et Pubpeer
- N119 · fw5c · Le CNRS condamne la plainte de l’IHU
- N120 · y6pt · Video “Science, Covid et Fraude – Entretien avec Elisabeth BIK” – La Tronche en Biais
- N121 · zf9b · À l’IHU, les petits arrangements de Didier Raoult avec l’éthique (et la loi)
- N122 · syw9 · Les équipes de Didier Raoult dénoncent les falsifications de leur patron sur l’hydroxychloroquine
- N123 · hns1 · Accusations contre Raoult : c’est bidon
- N124 · y78l · SARS-CoV‑2, SARS-CoV, and MERS-CoV viral load dynamics, duration of viral shedding, and infectiousness : a systematic review and meta-analysis
- N125 · h0hn · Contrôle de l’IHU Méditerranée infection
- N126 · ei6w · Vidéo “Entretien avec Didier Raoult”
- N127 · ya65 · Brouqui, P & D Raoult (2024). SARS-CoV 2 Viral Clearance in 1276 Patients : Associated Factors and the Role of Treatment with Hydroxychloroquine and Azithromycin. Acta Scientific Microbiology 7, 8 : 136–149.
- N128 · ld1h · Institut Pasteur (2021). Le “peer review” ouvert post-publication : un nouveau moyen pour renforcer l’intégrité scientifique ?
- N129 · frl4 · L’opportunité d’une discussion scientifique plus ouverte ? – Office Français de l’Intégrité Scientifique (OFIS)
- N130 · ly0i · Vidéo “Kill the winner” – IHU Marseille
- N131 · b4yj · Vidéo “Conférence de Presse – 20 avril 2022” – IHU Marseille
- N132 · gs6p · Vidéo “Nous n’avons jamais fait d’essai clinique sur la tuberculose” – IHU Marseille
- N133 · y27p · IHU de Marseille : les ravages d’une expérimentation sauvage contre la tuberculose
- N134 · zg2i · Clofazimine – Wikipedia
- N135 · v6dm · Vidéo “Bilan de l’année 2021” – IHU Marseille
- N136 · z9yj · Pyrazinamide – Wikipedia
- N137 · z38v · Rapport préliminaire d’inspection sur l’Institut-hospitalo-universitaire Méditerranée Infection – ANSM
- N138 · r8a4 · Euros for Docs
- N139 · 5wge · Transparence-Santé. Base de données publique des liens d’intérêts avec les acteurs du secteur de la santé (France).
- N140 · f8vm · Le coup de gueule de Dominique Costagliola (Inserm) contre la “mauvaise science”
- N141 · qk0x · Video “Les Divas de la science” – Didier Raoult
- N142 · lcub · Essai randomisé contrôlé – Wikipedia
- N143 · y5y7 · Vidéo “Le pouvoir politique, ça n’est pas de la médecine appliquée” – Étienne Klein (2 juillet 2020)
- N144 · ot9j · Vidéo “Evidence, bias, reproducible research, and open science in 2021” – John P.A. Ioannidis
- N145 · ne2p · Mortality outcomes with hydroxychloroquine and chloroquine in COVID-19 from an international collaborative meta-analysis of randomized trials
- N146 · pe10 · La Querelle Raoult (Série) : A la recherche de la raison dans la controverse sur l’hydroxychloroquine – M Rameaux (21 avril 2020)
- N147 · g1ju · The illusion of evidence based medicine
- N148 · c5fw · Présentation de l’ouvrage “Alertes grippales : comprendre et choisir” – Marc Girard
- N149 · njx7 · Didier Raoult : « Le médecin peut et doit réfléchir comme un médecin, et non pas comme un méthodologiste » (2 avril 2020)
- N150 · r74r · « Plus l’échantillon d’un essai clinique est faible, plus c’est significatif » : que veut dire Didier Raoult ? – F Gouthière (28 juin 2020)
- N151 · o1j1 · L’épistémologie opportuniste de Didier Raoult – Florian Cova (20 août 2020)
- N152 · tqu1 · Francis Bacon (philosophe) – Wikipedia
- N153 · oyf0 · Médecine fondée sur les faits – Evidence-based medicine (EBM) – Wikipedia
- N154 · ijsd · L’affaire Chloroquine – C Rochet (29 mars 2020)
- N155 · lnt5 · Ouvrage “Evidence-Based Medicine. How to Practice and Teach EBM” – David L. Sackett et al. (2000)
- N156 · ewt3 · Émission “Grand entretien avec Arnaud Fontanet” – La Méthode scientifique (4 juin 2020)
Article créé le 14/07/2021 - modifié le 22/03/2026 à 19h41 • 2 960 visites




 2960
2960

